Ventilación pulmonar
Las funciones de la respiración:
1. Ventilación pulmonar: flujo de entrada y salida de
aire entre la atmósfera y los alvéolos pulmonares.
2. difusión de O2 y CO2 entre los alvéolos y la sangre.
3. Transporte de 02 Y CO2 en la sangre y los líquidos
corporales hacia las células de los tejidos
corporales y desde las mismas.
4. Regulación de la ventilación.
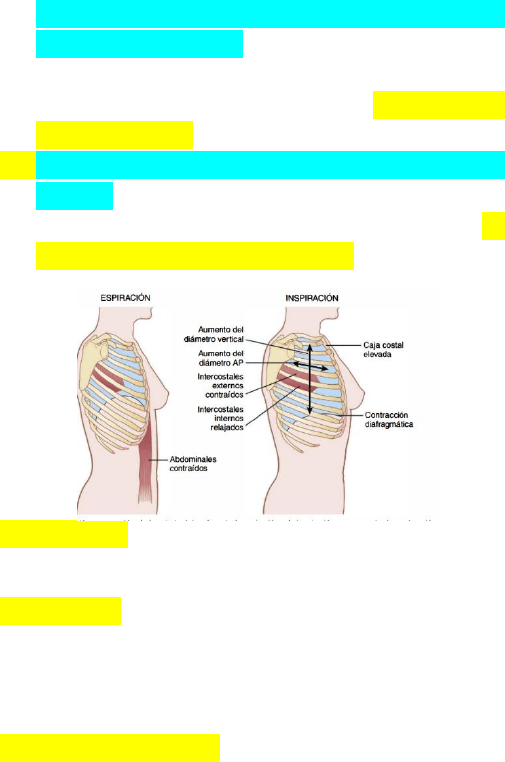
MÚSCULOS QUE CAUSAN LA EXPANSIÓN Y
CONTRACCIÓN PULMONAR
Los pulmones se pueden expandir y contraer de dos
maneras:
1. mediante el movimiento hacia abajo y hacia
arriba del diafragma para alargar o acortar la
cavidad torácica. (Con este se consigue la
respiración de tranquila normal)→ MOVIMIENTO
DEL DIAFRAGMA
2. mediante la elevación y el descenso de las
costillas para aumentar y reducir el diámetro
anteroposterior de la cavidad torácica→
ELEVACION DE LA CAJA TORACICA
Inspiración→ la contracción del diafragma tira hacia
abajo de las superficies inferiores de los pulmones.
Espiración→ El diafragma se relaja, y el retroceso
elástico de los pulmones, de la pared torácica y de las
estructuras abdominales comprime los pulmones y
expulsa el aire.
Respiración forzada→ se necesita de una fuerza
adicional para conseguir la espiración rápida
necesaria→ mediante la contracción de los músculos
abdominales. → Estos empujan el contenido hacia
arriba y comprimen los pulmones.
Elevación de la caja torácica→ diámetro
anteroposterior 20% mayor durante la inspiración
máxima que durante la espiración.
Músculos que elevan la caja torácica→ músculos
inspiratorios:
• intercostales externos(mas importantes)
• esternocleidomastoideos
• serratos anteriores
• escalenos
Músculos que descienden la caja torácica →
músculos espiratorios.
• Los rectos del abdomen
• intercostales internos.
El pulmón «flota» en la cavidad torácica, rodeado por
una capa delgada de líquido pleural que lubrica el
movimiento de los pulmones en el interior del torax
cuando se expande y se contrae.
Aspiración continua del Liquido hacia los conductos
linfáticos→ ligera presión negativa entre la superficie
visceral del pulmón y la superficie pleural parietal de
la cavidad torácica.
Presión pleural y sus cambios durante la respiración
Es la presión del líquido que está en el espacio que hay
entre la pleura pulmonar y la pleura de la pared
torácica.
Es una aspiración ligera→ Presión (-)
P al comienzo de la inspiración
→-5 cmH20
Durante la inspiración normal→ -7.5 cmH20
Presión alveolar: presión del aire en el interior de los
a alvéolos pulmonares.
Cuando la glotis esta abierta y no hay flujo de aire
hacia el interior ni el exterior de los pulmones→
presiones del árbol respiratorio es igual a la presión
atmosférica.
Presión de referencia cero en las vías aéreas → 0 cm
H2O
Para que se produzca un mov. de entrada de aire a los
alveolos durante la inspiración → P de lo alveolos debe
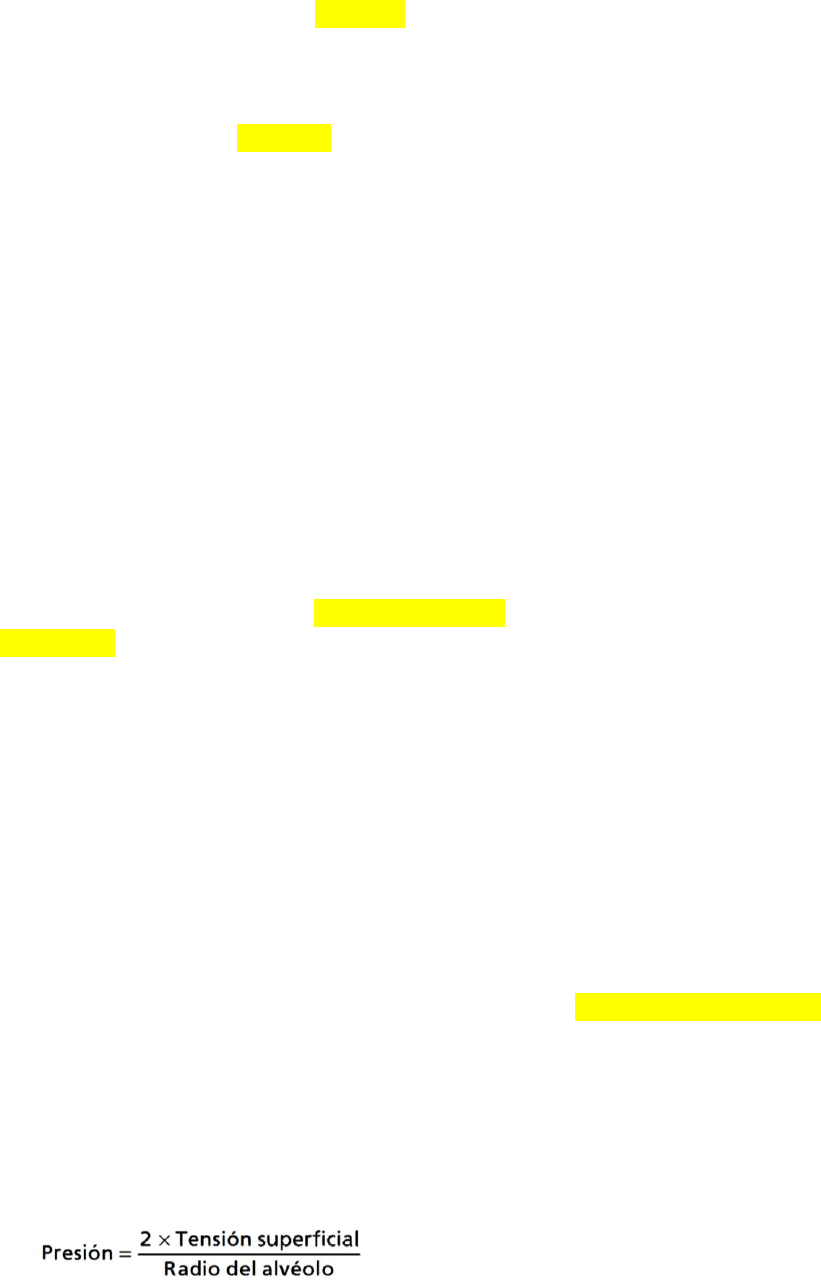
disminuir menos que la P atmosférica. (Debajo de
cero).
Durante la inspiración normal→ -1 cmH20
Lo que permite arrastrar 0,5 L de aire hacia los
pulmones en los 2 s.
Durante la espiración→ +1 cmH20
Lo que fuerza la salida del 0,5 L de aire inspirado
durante los 2 a 3 s de espiración.
PRESIÓN TRANSPULMONAR: diferencia entre las
presiones alveolar y pleural.
Es una medida de las fuerzas elásticas de los pulmones
que tienden a colapsarlos en todos los momentos de
la respiración→ Presión de retroceso.
DISTENSIBILIDAD PULMONAR (DP)
El volumen que se expanden los pulmones por cada
aumento unitario de presión transpulmonar.
DP total de los dos pulmones→200 mL de aire por
cada cmH20
DIAGRAMA DE DISTENSIBILIDAD DE LOS PULMONES:
relaciona los cambios del volumen pulmonar con los
cambios de la presión pleural, lo que, a su vez,
modifica la presión transpulmonar.
Sus características están determinadas por las fuerzas
elásticas de los pulmones→
1) Fuerzas elásticas del tejido pulmonar en sí
mismo→determinadas por las fibras de elastina y
colágeno
2) Fuerzas elásticas producidas por la tensión
superficial del líquido que tapiza las paredes
internas de los alvéolos→
Son mas complejas. Cuando los pulmones están
llenos de aire hay una superficie de contacto entre
el líquido alveolar y el aire de los alvéolos.
Las fuerzas elásticas tisulares que tienden a producir el
colapso del pulmón lleno de aire representan solo un
tercio de la elasticidad pulmonar total, mientras que
las fuerzas de tensión superficial líquido-aire de los
alvéolos representan aproximadamente dos tercios
Las fuerzas elásticas de la tensión superficial líquido-
aire de los pulmones también aumentan mucho
cuando no está presente en el líquido alveolar→ el
surfactante.
SURFACTANTE, TENSIÓN SUPERFICIAL Y COLAPSO DE
LOS ALVÉOLOS
Principio de la tensión superficial→ Cuando el agua
forma una superficie con el aire, las moléculas de agua
de la superficie del agua tienen una atracción intensa
entres si, por lo que siempre están intentando
contraerse.
En las superficies internas de los alvéolos→ la
superficie de agua también intenta contraerse lo que
tiende a expulsar el aire de los alvéolos a través de los
bronquios → y al hacerlo, hace que los alvéolos
intenten colapsarse.
Efecto Neto: producir una fuerza contráctil elástica de
todo el pulmón → fuerza elástica de la tensión
superficial.
SURFACTANTE
Es un agente activo de superficie en agua→ reduce
mucho la tensión superficial del agua.
Es secretado por las células epiteliales alveolares de
tipo II (10% del área superficial del alveolo).
Composición: mezcla compleja de varios fosfolípidos,
proteínas e iones.
Los componentes mas importantes son: fosfolípido
dipalmitoilfosfatidilcolina (mas importante), las
apoproteínas del surfactante e iones calcio.
• agua pura: 72 dinas/cm
• Líquidos normales que tapizan los alvéolos, pero
sin surfactante: 50 dinas/cm
• Líquidos normales que tapizan los alvéolos con
cantidades normales de surfactante incluidas,
entre 5 y 30 dinas/cm.
Fórmula para calcular la presión en los alveolos
producida por la tensión superficial.

Cuanto menor sea el alvéolo→ mayor es la presión
alveolar que produce la tensión superficial.
síndrome de dificultad respiratoria del recién
nacido
→ En lactantes prematuros, tiene ningún
surfactante en los alvéolos cuando nacen, y sus
alvéolos tienen una tendencia extrema a colapsarse,
debido a que el surfactante empieza a secretarse hasta
el 6to y 7mo mes de gestación.
Distensibilidad del tórax y de los pulmones en
conjunto
La distensibilidad de todo el sistema pulmonar (los
pulmones y la caja torácica en conjunto) se mide
cuando se expanden los pulmones de una persona
relajada o paralizada totalmente.
la distensibilidad del sistema pulmón-tórax combinado
es casi exactamente la mitad que la de los pulmones
solos. →
presión para el sistema combinado→ 110 ml de
volumen por cada cmH20 de,
Presión de los pulmones de manera aislada→ 200
ml/cmH20.
«Trabajo» de la respiración
Durante la respiración tranquila normal
INSPIRACIÓN → Se da toda la contracción de los
músculos respiratorios
ESPIRACIÓN→ proceso pasivo producido por el
retroceso elástico de los pulmones y de la caja
torácica.
El trabajo de la inspiración:
trabajo de distensibilidad o trabajo elástico: Expande
los pulmones contra las fuerzas elásticas del pulmón y
del tórax
trabajo de resistencia tisular: superar la viscosidad de
las estructuras del pulmón y de la pared torácica.
trabajo de resistencia de las vías aéreas: Superar la
resistencia de las vías aéreas al movimiento de entrada
de aire hacia los pulmones.
Energía necesaria para la respiración: Para la
ventilación pulmonar solo es necesario→ el 3-5% de
la energía total que consume el cuerpo
Durante el ejercicio intenso la cantidad de energía
necesaria puede aumentar hasta 50 veces.
VOLÚMENES Y CAPACIDADES PULMONARES
La ventilación pulmonar puede estudiarse registrando
el movimiento del volumen del aire que entra y sale de
los pulmones mediante la ESPIROMETRIA
Volúmenes pulmonares
Cuando se suman, son iguales al volumen máximos al
que se pueden expandir los pulmones.
El volumen corriente: volumen de aire que se inspira
o se espira en cada respiración normal→ 500 ml
El volumen de reserva inspiratoria: volumen
adicional de aire que se puede inspirar desde un
volumen corriente normal y por encima del mismo
cuando la persona inspira con una fuerza plena→
3.000 mi.
volumen de reserva espiratoria: volumen adicional
máximo de aire que se puede espirar mediante una
espiración forzada después del final de una
espiración→ 1.100 ml
El volumen residual: volumen de aire que queda en los
pulmones después de la espiración más forzada→
1.200 ml
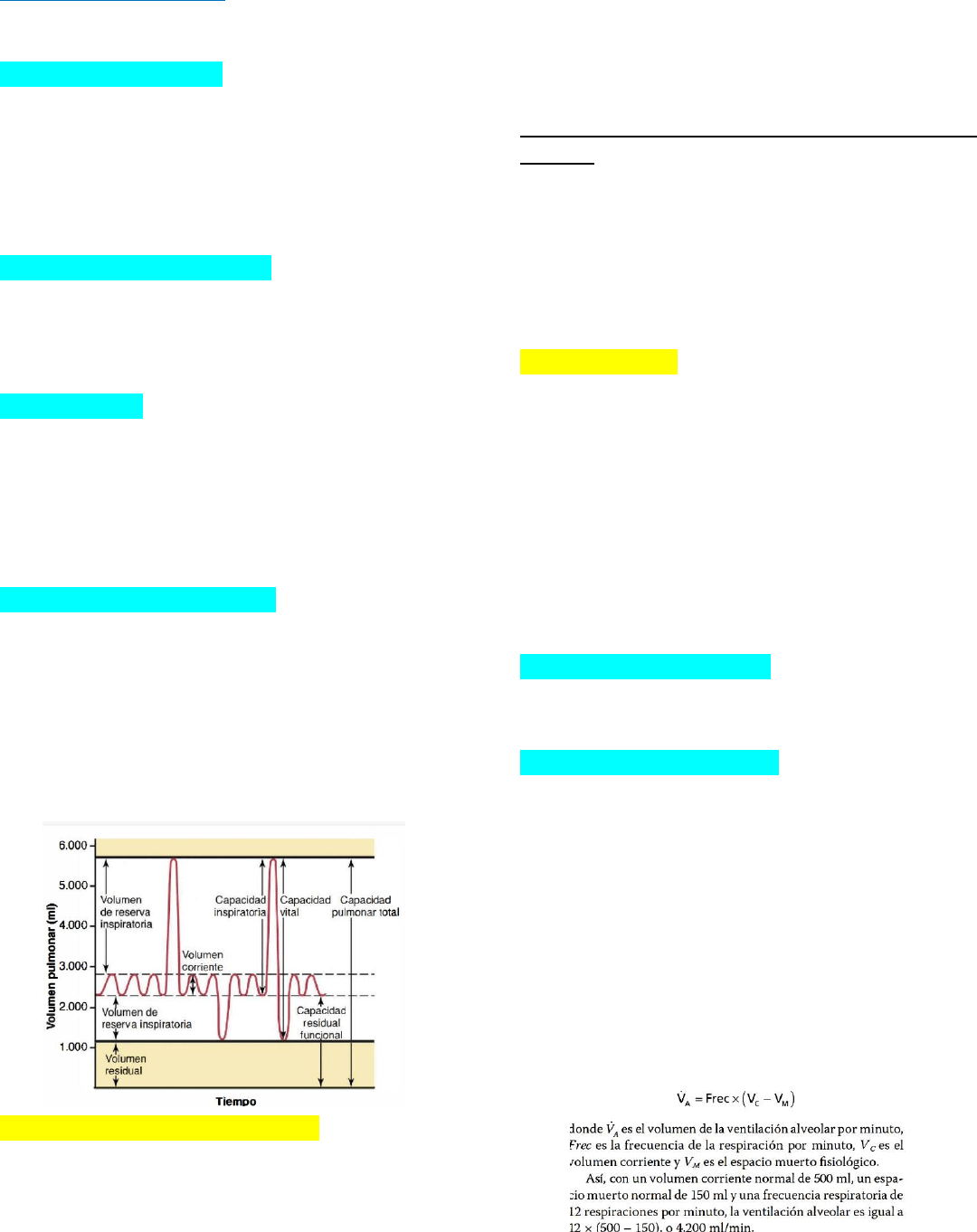
Capacidades pulmonares
Son la combinación de dos o más volúmenes
Capacidad inspiratoria= volumen corriente +
volumen de reserva inspiratoria
Es la cantidad de aire que una persona puede inspirar,
comenzando en el nivel espiratorio normal y
distendiendo los pulmones hasta la máxima
cantidad→ 3000 ml
La capacidad residual funcional= volumen de reserva
espiratoria + volumen residual.
Es la cantidad de aire que queda en los pulmones al
final de una espiración normal→ 2.300 ml
capacidad vital= volumen de reserva inspiratoria +
volumen corriente + volumen de reserva espiratoria.
Es la cantidad máxima de aire que puede expulsar una
persona desde los pulmones después de llenar antes
los pulmones hasta su máxima dimensión y después
espirando la máxima cantidad→ 4.600 ml
La capacidad pulmonar total=capacidad vital + el
volumen residual.
es el volumen máximo al que se pueden expandir los
pulmones con el máximo esfuerzo posible→ 5.800 ml
Todos los volúmenes y capacidades pulmonares son
un 20-25% menores en mujeres y mayores en
personas de constitución grande y atleticas.
VOLUMEN RESPIRATORIO MINUTO=
Es la cantidad total de aire nuevo que pasa hacia las
vías aéreas en cada minuto.
Volumen corriente multiplicado por la frecuencia
respiratoria por minuto.
El volumen corriente normal 500 ml y la frecuencia
respiratoria normal es de aprox. 12 respiraciones por
minuto= (500) (12)= 6 L/min.
Volumen respiratorio minuto es de aproximadamente
6 L/ min.
VENTILACION ALVEOLAR
Es la velocidad a la que llega el aire nuevo a los
alvéolos, los sacos alveolares, los conductos alveolares
y los bronquíolos respiratorios.
ESPACIO MUERTO
Es la parte del aire que se respira y que nunca llega a
las zonas de intercambio gaseoso, sino que
simplemente llena las vías aéreas en las que no se
produce intercambio gaseoso→ como la nariz, la
faringe y la tráquea.
Durante la espiración se expulsa primero, antes de que
el aire de los alveolos llegue a la atmosfera.
Volumen normal del espacio muerto
→ 150 mil
espacio muerto anatómico→ es el volumen de todo el
espacio del aparato respiratorio distinto a los alvéolos
y las demás zonas de intercambio que se relacionan.
espacio muerto fisiológico→ Cuando se incluye el
espacio muerto alveolar en la medición total del
espacio muerto.
FRECUENCIA DE LA VENTILACIÓN ALVEOLAR
La ventilación alveolar por minuto es el volumen total
de aire nuevo que entra en los alvéolos y zonas
adyacentes de intercambio gaseoso cada minuto.
Es igual a: Frecuencia respiratoria x cantidad aire
nuevo que entran a estas zonas con cada respiración .
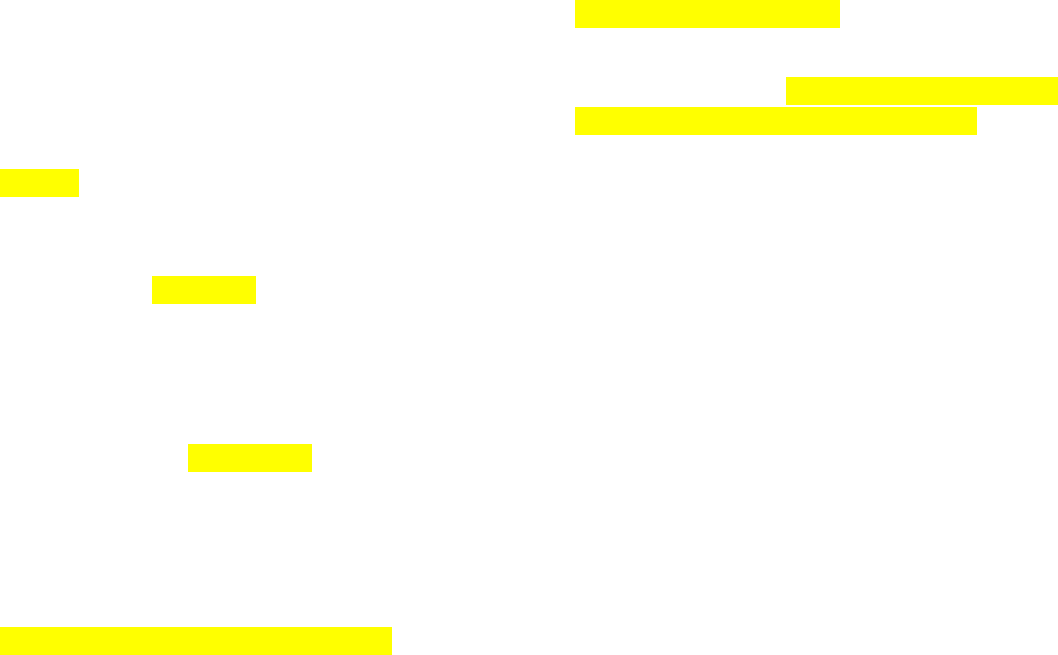
La ventilación alveolar es uno de los principales
factores que determinan las concentraciones de 02 y
C02 en los alvéolos.
FUNCIONES DE LAS VÍAS AÉREAS
El aire se distribuye a los pulmones por medio de la
tráquea, los bronquios y los bronquiolos.
Tráquea→ sobre ella se extienden múltiples anillos
cartilaginosos, apróx 5/6 de su contorno. Par evitar
que colapse.
Paredes de los bronquios: algunas placas curvas de
cartílago menos extensas mantienen una rigidez
razonable.
Zonas de la tráquea y de los bronquios que no están
ocupadas por placas cartilaginosas → las paredes
están formadas por músculo liso.
Paredes de lo bronquiolos→ formadas casi totalmente
por musculo liso, con excepción del bronquiolo más
terminal el:
“bronquiolo respiratorio”
→ formado principalmente
por epitelio pulmonar y su tejido fibroso subyacente
más algunas fibras musculares lisas.
Enfermedades obstructivas del pulmón se deben→ a
estenosis de los bronquios más pequeños y
bronquiolos más grandes. Por contracción excesiva del
M. liso.
Resistencia al flujo aéreo en el árbol bronquial.
En condiciones respiratorias normales → el aire fluye
a través de las vías aéreas con facilidad que es
suficiente un gradiente de presión menor de 1 cmH20
desde los alvéolos a la atmósfera.
La máxima resistencia al flujo aéreo→ se produce en
algunos de los bronquiolos y bronquios de mayor
tamaño cerca de la tráquea.
En situaciones patológicas→ los bronquíolos más
pequeños participan en la resistencia al flujo aéreo
debido a su pequeño tamaño y porque se ocluyen con
facilidad por: 1) la contracción del músculo de sus
paredes; 2) la aparición de edema en las paredes, o 3)
la acumulación de moco en la luz de los bronquiolos.
Control nervioso y local de la musculatura
bronquiolar:
El árbol bronquial está muy expuesto a la
noradrenalina y adrenalina.
Ambas hormonas en especial adrenalina por su mayor
estimulación de los receptores β- adrenérgicos→
Producen dilatación del árbol bronquial. Dilatación
simpática
Algunas fibras nerviosas parasimpáticas de los nervios
vagos penetran en el parénquima pulmonar→
secretan acetilcolina→ y producen constricción leve a
moderada de los bronquíolos.
A veces los N. parasimpáticos igual se pueden activar
por reflejos que se originan en los pulmones→
irritación de la membrana epitelial de las propias vías
aéreas, iniciada por gases irritantes, polvo, humo de
cigarrillos o infección bronquial.
factores secretores locales pueden producir
constricción bronquiolar
• Histamina
• Sustancia de reacción lenta de la anafilaxia
Ambas se liberan a nivel pulmonar por los mastocitos
durante las reacciones alérgicas, sobre todo por
pólenes del aire y juegan un papel fundamental en la
obstrucción de la vía aérea.
EL humo, polvo, dióxido de azufre y algunos de los
elementos ácidos del smog→ actúan directamente
sobre los tejidos pulmonares para iniciar reacciones
locales no nerviosas que producen constricción
obstructiva de las vías aéreas.
Moco y cilios
Todas las vías aéreas, desde la nariz a los bronquíolos
terminales→ humedecidas por una capa de moco que
recubre toda la superficie.
Función del moco: mantener humedecidas las
superficies.
Atrapar partículas pequeñas que están en el aire
inspirado e impedir que lleguen a los alveolos.
Secretado: células caliciformes mucosas individuales y
por pequeñas glándulas submucosas.
Toda la superficie de las vías aéreas, tanto en la nariz
hasta los bronquíolos terminales→ tapizada por
epitelio ciliado que tiene aprox. 200 cilios por cada
una de las células epiteliales.
Cilios→ Baten continuamente a una frecuencia de 10
a 20 veces por segundo y la dirección de su «golpe de
fuerza» siempre se dirige hacia la faringe.
los cilios de los pulmones baten hacia arriba, mientras
que los de la nariz baten hacia abajo.
Ese batido continuo hace que la cubierta de moco
fluya hacia la faringe y las partículas atrapadas ahí son
deglutidas o se expulsar hacia el exterior con la tos.
Reflejo tusígeno
Bronquios, tráquea, laringe , carina, los bronquíolos
terminales e incluso los alvéolos → son sensibles a
estímulos químicos corrosivos, como: los gases
dióxido de azufre o cloro.
Los impulsos nerviosos aferentes pasan desde las vías
aéreas a través de los nervios vagos hacia el bulbo
raquídeo y ahí se produce el efecto tusígeno.
1) Se inspiran rápidamente hasta 2.5 L de aire
2) Se cierra la epiglotis y las cuerdas vocales para
atrapar el aire que está en el interior de los
pulmones.
3) Los músculos abdominales se contraen con fuerza,
comprimiendo el diafragma e igual los
intercostales internos también se contraen con
fuerza.
4) La presión en los pulmones aumenta hasta 100
mmHg o más.
5) Las cuerdas vocales y la epiglotis se abren, y el aire
que está sometido a esta presión elevada en los
pulmones explota hacia fuera→ de 120 a 160
Km/h
La intensa compresión de los pulmones colapsa los
bronquios y la tráquea→ sus partes no cartilaginosas
se invaginen hacia dentro→ y el aire que explota
realmente pasa a través de hendiduras bronquiales y
traqueales.
El aire transporta todas las sustancias extrañas que
estén presentes en los bronquios y en la tráquea.
Reflejo del estornudo
-Se aplica a las vías aéreas nasales.
Estímulo → es la irritación de las vías aéreas nasales;
los impulsos eferentes pasan a través del quinto par
craneal hacia el bulbo. (donde se desencadena el
reflejo).
La úvula desciende y grandes cantidades de aire pasan
a la nariz→ Función → limpiar las vías aéreas nasales
de sustancias extrañas.
Funciones respiratorias normales de la nariz
1) El aire es calentado por las extensas superficies
de los cornetes y del tabique.
2) el aire es humidificado casi completamente.
3) el aire es filtrado parcialmente
En conjunto son denominadas la función de
acondicionamiento del aire de las vías aéreas
respiratorias superiores.
La temperatura del aire inspirado aumenta hasta
menos de 0,5 °C respecto a la temperatura corporal, y
hasta un 2-3% respecto a la saturación completa con
vapor de agua antes de llegar a la tráquea

Ventilación pulmonar resumen.pdf
 Estamos procesando este archivo...
Estamos procesando este archivo...
 Lamentablemente la previsualización de este archivo no está disponible. De todas maneras puedes descargarlo y ver si te es útil.
Lamentablemente la previsualización de este archivo no está disponible. De todas maneras puedes descargarlo y ver si te es útil.
Descargar
 Estamos procesando este archivo...
Estamos procesando este archivo...
 Lamentablemente la previsualización de este archivo no está disponible. De todas maneras puedes descargarlo y ver si te es útil.
Lamentablemente la previsualización de este archivo no está disponible. De todas maneras puedes descargarlo y ver si te es útil.