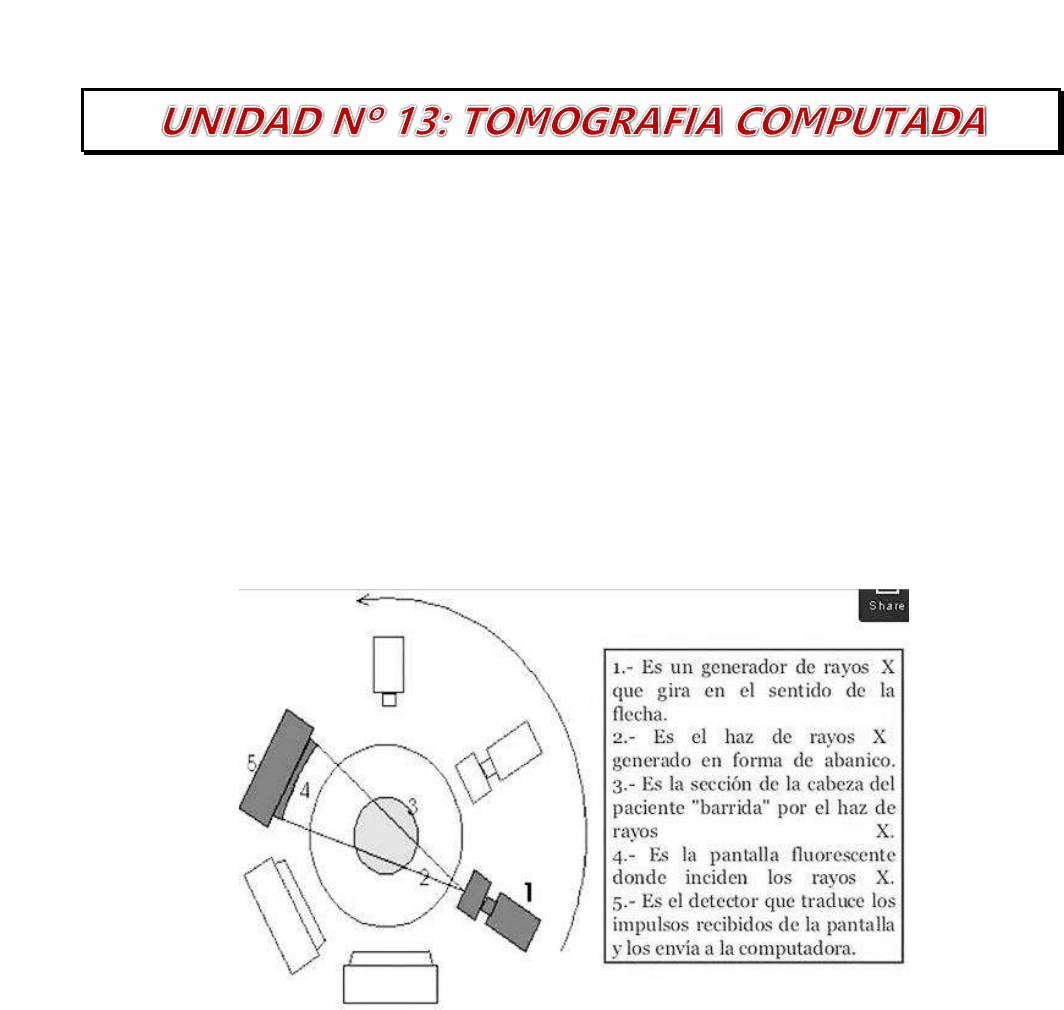
CONCEPTO
Se puede definir a la Tomografía Computada (TC), como el método diagnóstico que
detecta los coeficientes de atenuación que sufren los rayos X al atravesar los tejidos en
diferentes ángulos de incidencia, proyectándolos en un monitor de TV, previo
procesamiento en una computadora.
La imagen se consigue por medio de medidas de absorción de los rayos X, hechas
alrededor del objeto, y se reconstruye de forma matemática utilizando los datos
originados sólo a partir del corte de interés. La formación de ésta se limita a cortes
transversales de la anatomía orientados fundamentalmente de forma perpendicular al eje
del cuerpo
GENERALIDADES E HISTORIA
En 1971 la empresa discográfica EMI anunció el desarrollo del scanner, máquina que
unía el cálculo electrónico a las técnicas de rayos X, constituyendo el mayor avance en
radiodiagnóstico desde el descubrimiento de los rayos X. Su creador fue el Doctor
Godfrey Hounsfield.
Hasta este momento la técnica de rayos X permitía la visualización en dos
dimensiones, con el problema de que unas imágenes se superponían a otras, por lo que
se perdía gran parte de la información.
El tomógrafo axial computado de rayos X, nombre completo del aparato, permite
observar cortes del cuerpo humano transversales a su eje principal con una resolución de
hasta 1 mm, con lo cual hay muy pocas estructuras que quedan fuera de observación
utilizando esta técnica.

La técnica de reconstrucción de la imagen de un objeto no es nueva, ya en 1917,
Radón realizó varias investigaciones matemáticas sobre la teoría de la reconstrucción,
afirmando que un objeto puede ser reconstruido matemáticamente a partir de un
número infinito de proyecciones.
En 1956 Bracewell desarrolló las primeras técnicas. En el campo médico las primeras
investigaciones se llevaron a cabo en 1961, Cormack logró un método matemático
preciso para la reconstrucción de imágenes a partir de proyecciones radiológicas.
Desde el primer tomógrafo hasta la fecha, la evolución tecnológica de estos equipos
ha sido permanente, al punto de haberse convertido en la actualidad en una herramienta
diagnóstica de uso tan cotidiano como los equipos de rayos X convencionales.
En 1979 Hounsfield y Cormack obtienen el Premio Nobel de Medicina.
PRINCIPIOS DE FUNCIONAMIENTO
Se basa en la atenuación que sufre un haz de rayos en función de su densidad másica y
su número atómico efectivo.
La intensidad de radiación se detecta en función de este patrón creando así un perfil
de intensidades o proyección. Al realizar este procedimiento muchas veces se crean
muchas proyecciones que se van almacenando de forma numérica en el ordenador. El
ordenador mediante complejas ecuaciones matemáticas reconstruye la imagen y la
muestra en un monitor de TV. La imagen obtenida tiene un alto poder de resolución, no
tiene ninguna sombra debido a superposiciones y amplía la gama de densidades a un
número superior a 1000 por lo que se visualizan estructuras que son invisibles a los rayos
X.
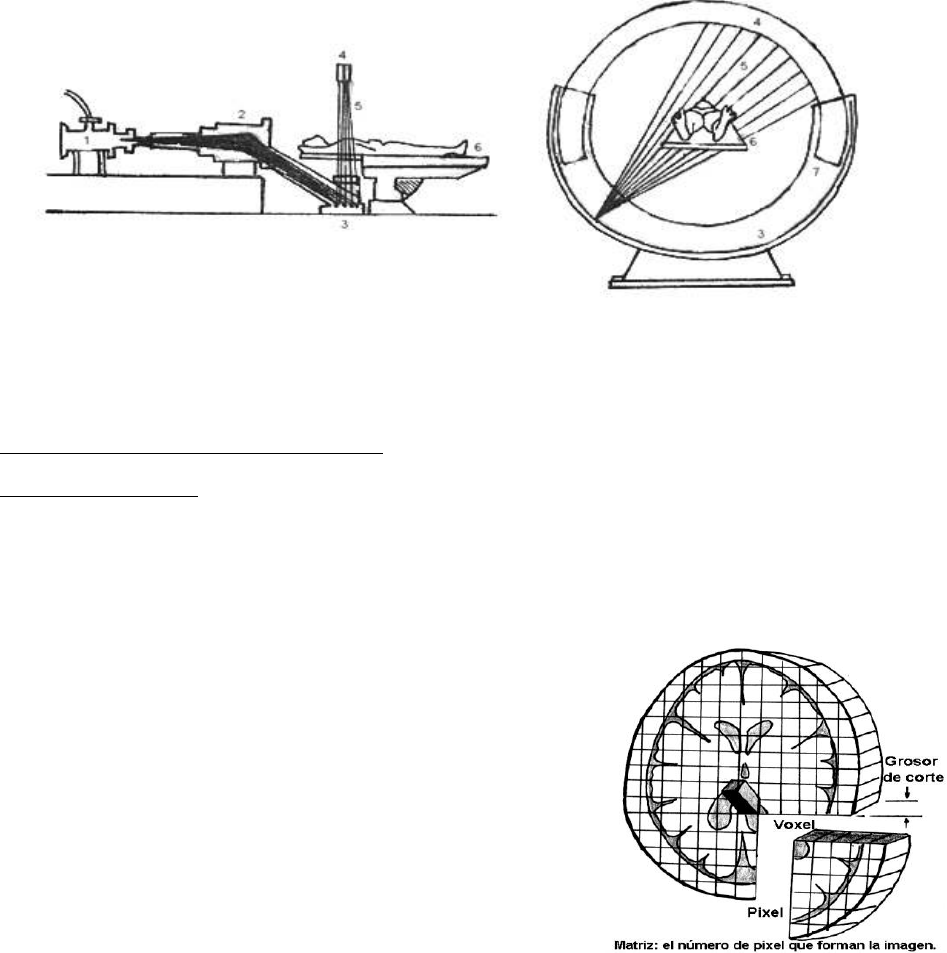
EQUIPO DE TOMOGRAFÍA
Todos los equipos de tomografía axial computada están compuestos básicamente por
tres grandes módulos o bloques. Estos son: el gantry o garganta, la computadora y la
consola.
• GANTRY
El Gantry (Garganta), viene a ser un anillo a través del cual se desplaza la mesa donde
descansa el paciente. Se encuentra en la sala donde se realiza el estudio tomográfico y
forma parte de todo un sistema electromecánico que sincronizado, realiza los estudios
por tomografía
.
El Gantry a su vez, está compuesto por otros elementos que se encuentran en su
interior y que operan de manera sistémica y en conjunto: El Tubo de rayos X, el arco o la
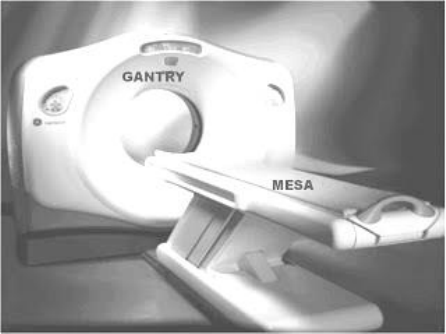
bandeja de detectores y el Sistema de Adquisición de Datos (DAS). Su parte
complementaria viene a ser la mesa, que realiza movimientos mecánicos sencillos de
elevación y desplazamiento hacia adentro y fuera del Gantry.
Desde los primeros tomógrafos se ha contado con movimientos angulares del Gantry
(+/ - 30°). En la actualidad, se usa básicamente para los estudios de cerebro
La parte externa o carcasa, posee en la mayoría de los casos, un panel digital de
control, de movimientos básicos, que podemos ubicar de manera bilateral a los costados
del Gantry y en algunos equipos, en la parte posterior, con las mismas características y
funciones.
Algunos tomógrafos tienen en la parte superior de la carcasa del gantry un panel de
control digital que indica todos los movimientos que se realizan antes y durante el
examen.
Generador de Alta Tensión: Es similar al utilizado en radiología convencional. Es el
encargado de suministrar la alta tensión y todos los voltajes requeridos por el tubo de
rayos para generar los mismos.
Consiste en un tanque de alta tensión, inversores de la corriente del filamento,
electrónica de control y detección de fallas. El único propósito de esta combinación de
circuitos es que el sistema sea capaz de funcionar como una fuente segura y estable para
la producción de rayos X..
Estativo: Consta de la mesa donde se coloca al paciente y de los elementos
mecánicos de soporte y de movimiento. La mesa además de resultar lo más cómoda
posible para el paciente debe estar fabricada con un elemento de número atómico bajo
para que no interfiera en la transmisión del haz de rayos. El elemento más usado
actualmente es la fibra de carbono.
La mesa es telecomandada, y se puede elevar, descender, y deslizar hacia afuera o
hacia adentro, introduciéndose o saliendo del hueco del gantry, para poder realizar una
exploración y facilitar el posicionamiento del paciente en el plano de corte.
Tubo de Rayos X
:
Necesita una corriente instantánea mayor. La capacidad calorífica
del ánodo debe ser de 500000 hasta 2 millones de UH y los rotores deben ser de alta
velocidad. El punto focal debe ser muy pequeño para conseguir una elevada resolución
espacial.
La alimentación del tubo se realiza de diferente forma según el tipo de aparato. En
los equipos de traslación-rotación el tubo solo emite energía durante la traslación. Los
escáneres que solo rotan trabajan con haz continuo o pulsante, con haces continuos la
corriente es de 100 mA y con haces pulsantes de hasta 1000 mA.
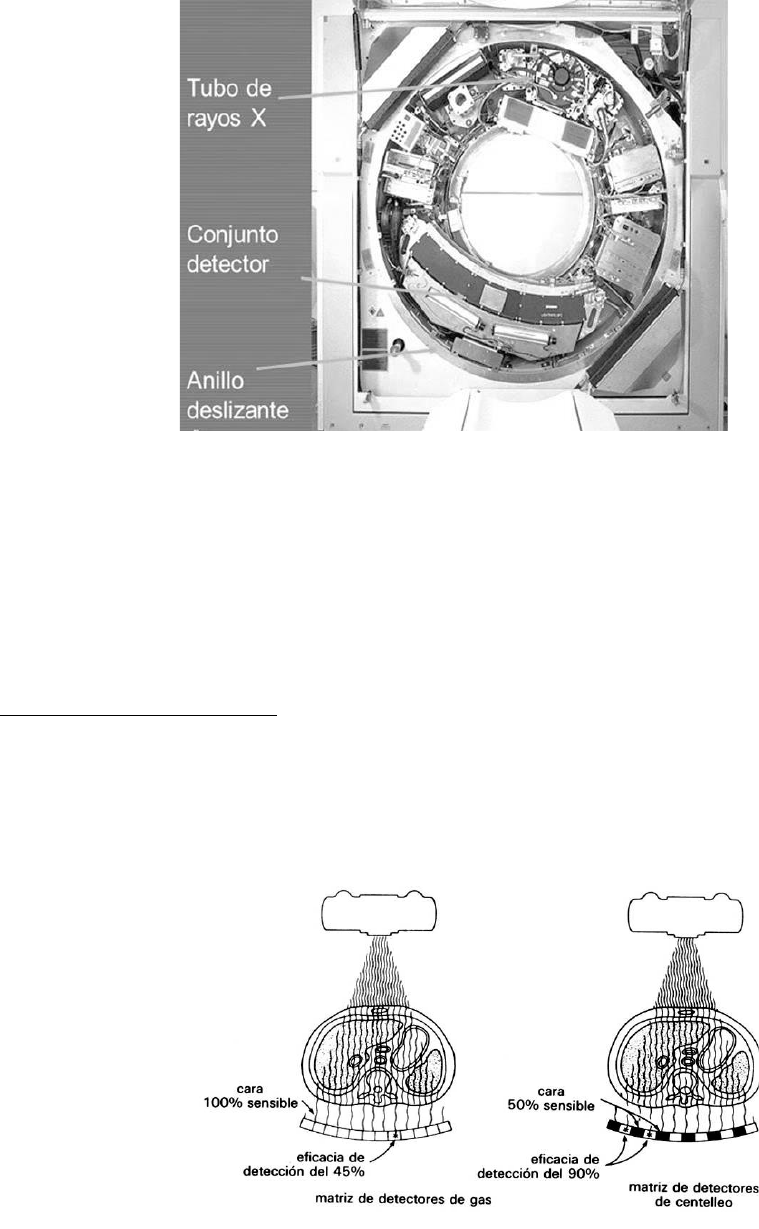
Cámara abierta del tomógrafo
Matriz de Detectores
:
Los primeros equipos de Tomografía Computarizada utilizaban
un sólo detector, los modernos emplean hasta 3000 detectores que pueden ser de
centelleo o de gas.
•
Detectores de Centelleo:
Los primeros estaban compuestos por un conjunto de cristal y un tubo
fotomultiplicador, resultaban muy incómodos por su tamaño y el tipo de alimentación.
Actualmente se utilizan conjuntos de cristal fotodiodo que son más pequeños y
económicos.
El material empleado es el Yoduro de Cesio (CsI) y Tungstenato de Cadmio (CdWO
4
). El
número de detectores es de 1 a 8 por centímetros o 1 a 5 por grado. Esta concentración
de detectores afecta a la resolución espacial. La eficacia de este tipo de detectores es muy
elevada ya que el 90% de los rayos son absorbidos contribuyendo así, a la señal de salida.
Sin embargo como no es posible colocarlos tan aproximados entre sí, la eficacia total
de intercepción de salida es del 45%. El costo de estos detectores es elevado debido a
sus componentes electrónicos pero su señal es más fuerte.
•
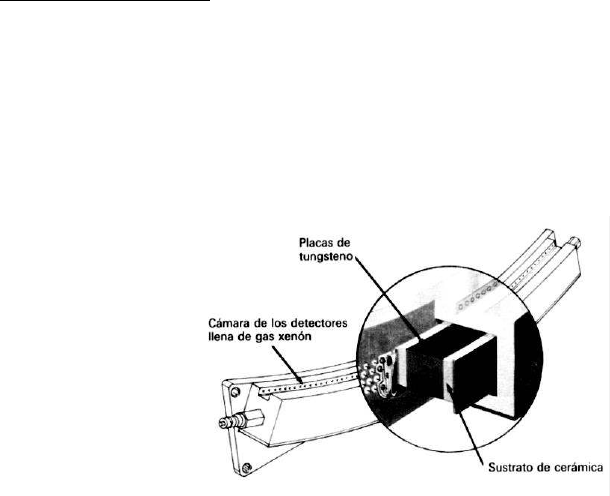
Detectores de Gas:
Consisten en una cámara metálica con separadores denominados baffles, colocados
cada 1 mm. Estos baffles dividen a la cámara grande en muchas cámaras pequeñas cada
una de las cuales funciona como un detector separado. El conjunto se halla sellado de
forma hermética y se lleva bajo presión con un gas inerte de número atómico elevado
que puede ser una mezcla de Xenón y Kriptón.
La eficacia total de detección es aproximadamente igual a la de los de Centelleo. La
densidad del conjunto es de hasta 15 detectores por cm o grado.
Los detectores convierten la señal recibida en corriente eléctrica la cual será
proporcional a la radiación atenuada. Esta corriente se denomina Señal Analógica la
cual no es apta para los cálculos numéricos del ordenador por lo que se necesita de un
Convertidor Analógico - Digital que transforme los valores de la curva a números.
Requisitos que deben cumplir los detectores para ser efectivos:
❖ Eficacia de conversión alta
❖ Eficacia de captura alta
❖ Buena respuesta temporal
❖ Rango dinámico alto
❖ Reproductividad y Estabilidad elevadas
La eficacia de conversión
está relacionada con la capacidad de convertir la energía de
los Rx absorbidos en señal electrónica.
La eficacia de captura
se refiere a que el tamaño de los detectores y la distancia entre
ellos deben permitir que la mayoría de los fotones que atraviesan al paciente incidan y
sean captados en su superficie.
La respuesta temporal
debe ser lo suficientemente rápida, ya que cada detector recibe
la radiación en un tiempo relativamente corto. En ese tiempo, debe procesarse la señal
de modo tal que el detector quede preparado para la siguiente medición.
El rango dinámico
amplio se refiere a la capacidad del detector de responder
linealmente a una extensa gama de intensidades de Rx. Cuando atraviesa el paciente, el
rayo también pasa por el aire, siendo recibido por los detectores casi sin atenuar: en
consecuencia se produce una señal muy intensa. Por otra parte, puede que el paciente
sea demasiado grueso, generándose así una señal muy débil. En teoría, un detector debe
ser capaz de responder linealmente entre estos dos extremos.
La reproducibilidad y estabilidad elevadas
son necesarias para evitar desequilibrios y
fluctuaciones.
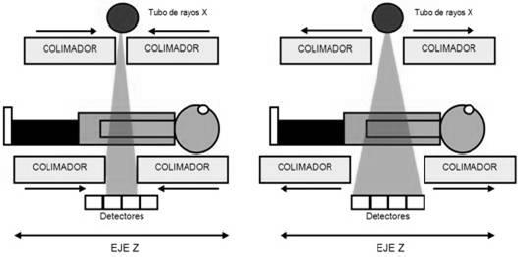
Colimadores
En los tomógrafos se utiliza una colimación pre-paciente (ubicada en el tubo de rayos
X) y una en los detectores, llamada post-paciente.
En general la colimación pre-paciente emplea un colimador para conformar el haz de
rayos x y es la que define el espesor de corte (de 0,5 a 10 mm). El colimador de los
detectores ayuda a reducir la radiación dispersa.
La combinación exacta de ambos colimadores asegura un ancho constante del haz de
rayos X sobre los detectores.
Todos estos elementos que al explorar al paciente recogen la información, constituyen
el SISTEMA DE ADQUISICIÓN DE DATOS, de la técnica tomográfica
• COMPUTADORA
La computadora es un módulo que está compuesto en general por tres unidades,
cuyas funciones están claramente diferenciadas. Éstas son:
• Unidad de control del sistema (CPU).
• Unidad de reconstrucción rápida (FRU).
• Unidad de almacenamiento de datos e imágenes.
El control del sistema o CPU tiene a su cargo el funcionamiento total del equipo. Su
configuración es similar a la de cualquier sistema microprocesador con su software y
hardware asociados.
La unidad de reconstrucción rápida o FRU es la encargada de realizar los
procedimientos necesarios para la reconstrucción de la imagen a partir de los datos
recolectados por el sistema de detección. Estas ecuaciones matemáticas adaptadas al
ordenador reciben el nombre de algoritmos.
Para cada una de las proyecciones realizadas durante una TC se generan gran
cantidad de ecuaciones que deben resolverse en forma simultánea por lo que se hace
necesario ordenadores de alta velocidad
El sistema de almacenamiento de datos e imágenes está generalmente compuesto
por uno o más discos magnéticos donde se realiza el almacenamiento no sólo de las
imágenes reconstruidas y de los datos primarios, sino también del software de aplicación
del tomógrafo.
La mayoría de los ordenadores requieren un medio ambiente controlado donde ase
mantenga una humedad inferior al 30% y una temperatura por debajo de los 20ºC.
El ordenador está formado por el microprocesador y la memoria primaria,
componentes que determinan el denominado TIEMPO DE RECONSTRUCCIÓN de la
imagen. Este tiempo es el transcurrido desde que se termina la adquisición de la imagen
hasta que aparece en pantalla.
Los tiempos de reconstrucción habituales son de hasta 30 s y las imágenes pueden ser
coronales o sagitales a partir de los cortes axiales.
Todos estos elementos forman el SISTEMA DE PROCESAMIENTO DE DATOS
• CONSOLA DE TRABAJO
Los sistemas de imagen de TC pueden estar equipados con dos o tres consolas. Una
consola la utiliza el técnico radiólogo de TC para hacer funcionar el sistema. Otra consola
puede servir para que el técnico realice el posprocesado de la imagen para fotografiar y
clasificar. Una tercera consola puede servir para que el médico vea las imágenes y
manipule el contraste de la imagen, el tamaño y la apariencia visual general. La consola
de trabajo contiene contadores y controles para seleccionar las características técnicas de
la imagen, el movimiento mecánico del cabezal y de la camilla del paciente, y los
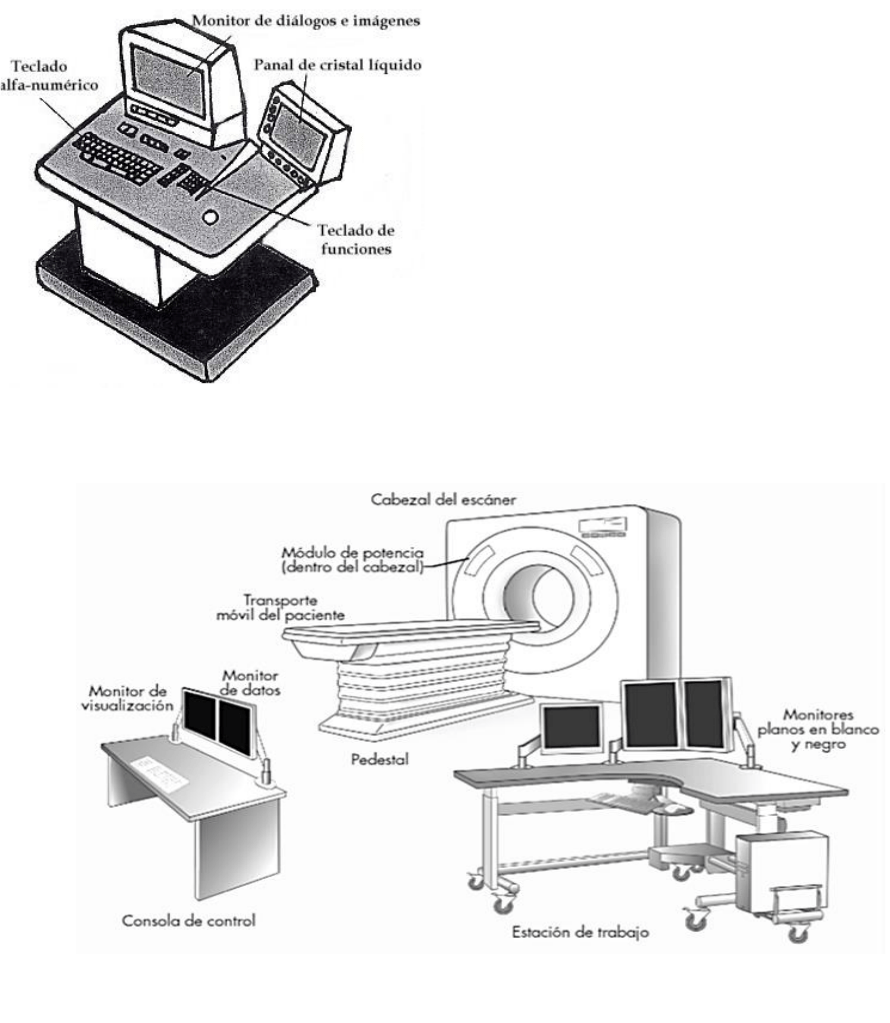
controles del ordenador, permitiendo la reconstrucción de la imagen y la transmisión. La
consola de visualización del médico acepta la imagen reconstruida de la consola de
trabajo y la muestra para su visualización y diagnóstico. Una consola de trabajo suele
tener controles y monitores para diferentes factores técnicos (fig. 23-10). Habitualmente
se trabaja por encima de los 120 kVp. El mA máximo suele ser de 400mA y se modula
(varía) durante la obtención de imágenes según el grosor del paciente para minimizar la
dosis del mismo. El espesor de la sección hística que se va a explorar también se puede
ajustar. Los espesores nominales van de 0,5 a 5mm. El espesor de sección se selecciona
desde la consola mediante el ajuste automático del colimador y por selección de varias
filas del ensamblado del detector. También se dispone de controles para el movimiento
automático y la indexación de la camilla de exploración del paciente.
Generalmente la consola de trabajo consta
de:
•Un teclado con trackball, (mouse fijo) para
programación de cortes y otras utilidades de
pantalla.
•Dos potenciómetros giratorios para
cambios de centro y amplitud de ventana.
•Dos monitores, uno para ver las imágenes
y otro para los protocolos de estudio.
Esta consola constituye el SISTEMA DE VISUALIZACIÓN, REGISTRO Y
ALMACENAMIENTO DE LAS IMÁGENES
Vista general de una sala de Tomografía Computada
PARÁMETROS DE ESTUDIO
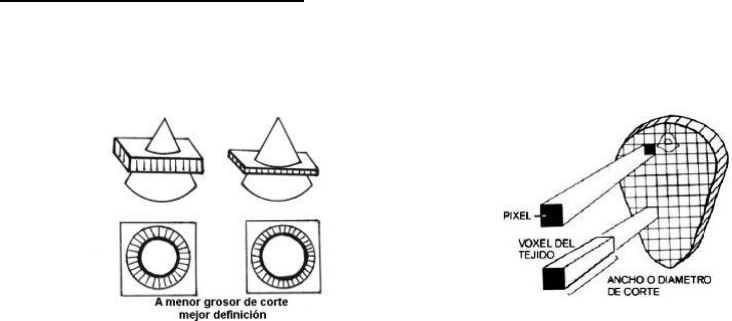
⚫ Grosor de corte: Determina el volumen del voxel o, lo que es lo mismo la anchura
del corte (anchura de la "rebanada"). Se mide en mm.
⚫ Intervalo:
Determina la distancia entre un corte y otro. Puede dejarse una gran
distancia entre un corte y otro lo que nos dejaría zonas sin estudiar. También se pueden
hacer cortes solapados o continuos. P.ej.: Un grosor de 10mm con un intervalo de cada
10mm sería un estudio con cortes seguidos sin dejar zonas sin estudiar.
Con un grosor de 5mm, y un intervalo de cada 3mm, nos daría como resultado un
estudio con imágenes solapadas de un corte sobre otro, lo cual nos permitiría hacer una
buena reconstrucción 3D. La parte negativa es que estaríamos irradiando algunas zonas
por duplicado.
El intervalo está relacionado directamente con el movimiento de la mesa.
⚫ Campo de visión (F O V): Determina el diámetro del corte y depende de la zona de
estudio.
Cuanto más amplio sea el FOV más pequeña se verá la imagen en la pantalla que al
ampliarla perderá resolución.
⚫ Kv y mA: Corresponden a las características del disparo, como cualquier aparato
convencional, con la salvedad de que prácticamente el aparato ya tiene establecidas
dichas características de forma protocolizada para cada tipo de exploración, aunque se
pueden variar manualmente.
Los valores normales de tensión son superiores a 100 Kvp, las de corriente están
comprendidos a 20 y 50 mA si el haz de rayos es continuo, y llegan a varios cientos de
mA si el haz es pulsátil
⚫ Tiempo: El tiempo del disparo corresponde al tiempo de barrido, varía entre 1 y 5
segundos. Entre disparo y disparo existe un tiempo de espera que corresponde al tiempo
de enfriamiento y éste está relacionado con la capacidad de enfriamiento del tubo y con
la técnica utilizada.
⚫ Scout-view:
Antes de cada exploración se puede realizar un Escanograma que
corresponde a una radiografía digital por barrido lineal, sobre la que se planifican

previamente los cortes que se han de realizar. Determina donde inicia y donde termina la
tomografía.
⚫ Filtro de Adquisición: Es un proceso matemático que agrega ecuaciones a la
reconstrucción para que la imagen cambie, aumentando o disminuyendo las diferentes
densidades.
ALMACENAMIENTO DE LA IMAGEN:
Existen varios tipos de formatos útiles para almacenar las imágenes.
Los escáneres actuales pueden almacenarlas en discos floppy o en cinta magnética;
con la utilización de discos los datos del paciente se transfieren a éstos y se pueden
guardar en una carpeta. Si se utiliza cinta magnética es posible guardar en cada una
varios informes, por lo general caben unos 150 barridos de 5 o 10 pacientes.
Para la visualización posterior se utilizan cámaras multiformatos o láser que graban los
datos en la película (35x43) que es del tipo industrial y monoemulsionada. En cada
película se pueden grabar varias imágenes.
TIPOS DE TOMOGRAFOS
Desde el 1er. prototipo de TC en el año de 1970 hasta la creación de los primeros TC
multidetectores a fines de la década de los 90; las diferentes empresas que se dedicaron
a la fabricación de Tomógrafos, buscaron objetivos tecnológicos comunes que hicieran
cada vez más rápidos los exámenes por tomografía, con una alta calidad diagnóstica y
menor dosis de radiación a los pacientes. Desde entonces se han desarrollado diferentes
generaciones de TC, cada una con aportes significativos para la generación siguiente.
Estas generaciones se han desarrollado con las premisas de ganar velocidad y mejorar
la calidad de la imagen.
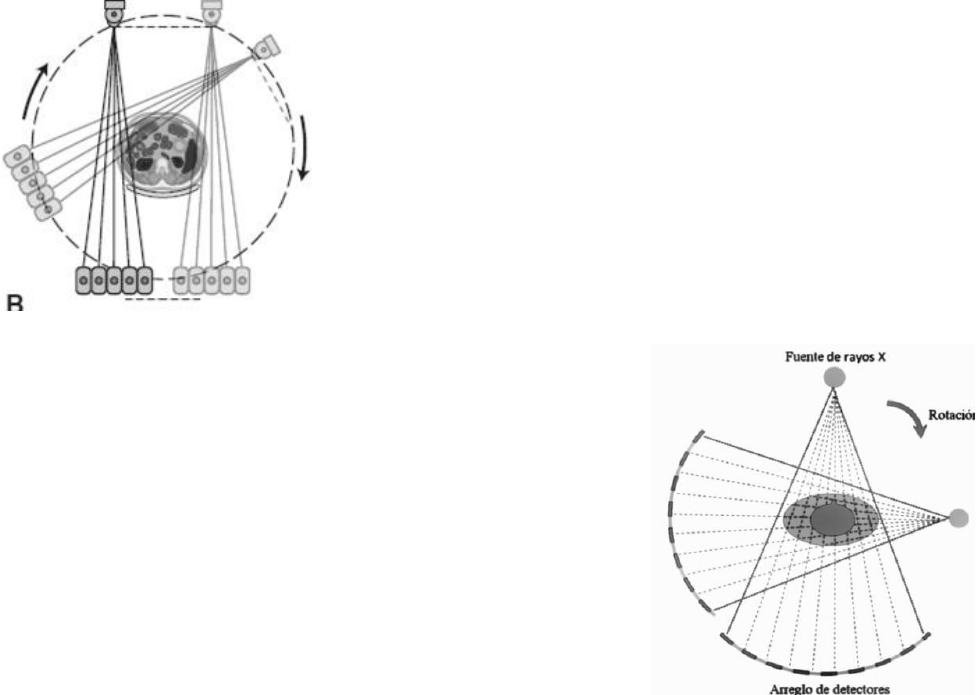
⚫ PRIMERA GENERACIÓN (Traslación-Rotación)
Fueron fabricados por la empresa Emi de manera oficial
en el año 1972, para el estudio de cerebro. Su
funcionamiento se basa en un tubo de Rx que emitía un haz
de rayos muy colimado y de forma lineal; y un detector de
tipo gaseoso.
Realizaba movimiento de traslación sobre su eje y de
rotación al rededor del paciente, con tiempos de
adquisición de imágenes muy largos; 5 minutos por
corte (>24 horas por estudio).
Se tomaba alrededor de 60 imágenes en cada traslación, luego el tubo giraba un
grado y se adquirían 60 imágenes más, así sucesivamente hasta dar un giro de 180º.
Se consideró como un proyecto demostrativo, donde se comprobó la unión funcional
del sistema Fuente - Detector, el movimiento mecánico del Gantry y el sistema
informático para formar una imagen. Perdió rápidamente utilidad por el tiempo que
demoraba cada estudio. Según la historia se realizaron muy pocos estudios de cerebro
con estos equipos.
⚫ SEGUNDA GENERACION
Los equipos de 2ª generación también eran del tipo traslación-rotación, fueron
creados a partir de 1974. Implementaron el haz de radiación en forma de abanico (de 3º
a 10º), en comparación a los de 1ra generación que emitían un haz recto. Aumentaron el
número de detectores gaseosos, (5 a 30 aproximadamente), ensamblados a manera de
bandeja. Con esto se consiguió que el tiempo de cada corte fuera de 20 a 60 segundos.
Al tener varios detectores se conseguía con una única
traslación el mismo resultado que con varias traslaciones
en un equipo de 1ª generación. Sólo se requerían 18
traslaciones para la adquisición de una imagen de 180º.
Una desventaja fue la radiación dispersa que producía el
haz en forma de abanico
• TERCERA GENERACIÓN (Rotación-Rotación)
A diferencia de las dos generaciones anteriores, en
ésta aparece un conjunto de detectores que forman un
arco móvil que, junto con el tubo de rayos X, describen al
unísono un giro de 360° alrededor del paciente,
eliminando el movimiento de traslación de las dos
primeras generaciones. Este se basa en una geometría
del haz de rayos X en forma de abanico y rotación
completa del tubo de rayos X y de los detectores.
Aquí se utiliza un haz de rayos X ancho (entre 25º y 35º) que cubre toda el área de
exploración y un arco de detectores que posee un gran número de elementos,
generalmente entre 300 y 1000, de este modo los tiempos de exploración quedan
reducidos entre 3 a 5 segundos..
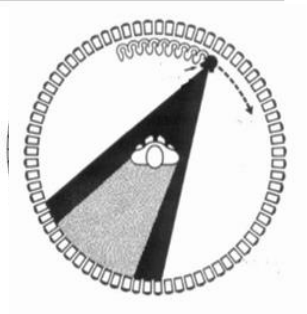
A medida que estos rotan, son obtenidos los perfiles de cada proyección. Por cada
punto fijo del conjunto tubo-detectores se obtiene una vista.
Este sistema ofrece dos ventajas importantes:
1) Se aprovecha en forma eficiente la radiación emanada del tubo.
2) La matriz curvilínea permite que la distancia entre fuente y detector sea siempre
constante, la que facilita la reconstrucción de la imagen y una mejor colimación.
Una de las desventajas de este tipo de equipos es la aparición ocasional de artefactos
en anillo. Esto se debe a que cada detector visualiza un anillo de la anatomía. Si falla un
detector o un conjunto de ellos aparecerá un anillo en la imagen reconstruida.
⚫ CUARTA GENERACION
Esta generación presenta un anillo de detectores fijos y es el tubo de rayos X el que
gira en tomo al paciente, mejorando de forma notoria el ajuste de los detectores. Se basa
en una geometría del haz de rayos X en forma de abanico, con rotación completa del
tubo de rayos X dentro de un campo de detectores estacionarios de 360°, compuesto por
entre 600 y 4800 detectores independientes (dependiendo del fabricante).
Su ventaja es que al girar solamente el tubo se alcanzan
mayores velocidades, reduciendo la obtención de
imágenes a menos de un segundo.
La matriz de detectores fijos de estos TC no produce
una trayectoria de haz constante desde la fuente a todos
los detectores, sino que permite calibrar cada detector y
normalizar su señal durante cada barrido.
Sus desventajas fueron la alta dosis de radiación al paciente, y la alta tasa de error por
el elevado número de detectores. Fueron muy costosos debido a la gran cantidad de
detectores y componentes electrónicos asociados
• SEXTA GENERACIÓN
Este sistema consta de una gran fuente de electrones, que luego son desviados hacia
láminas de tungsteno hacia el lado opuesto de Gantry por donde entran los fotones
Un gran cañón de electrones proyecta un haz, colimado y movilizado por bobinas
magnéticas controladas por un ordenador, sobre 1 a 4 anillos blanco de tungsteno
situados en torno al paciente.
El haz de Rayos X nace de estos anillos y se colima sobre dos coronas de detectores,
concéntricos a los anillos. El barrido de cada anillo se realiza rápidamente por focalización
electrónica. Consigue 8 cortes contiguos en 224 segundos, el modo cine obtiene 30
imágenes en menos de 1 segundo. Sólo se comercializa en EE. UU.
EL CINESCANER (IMATRON): 1- Cañón de electrones. 2- Bobina de focalización. 3- Cuatro
anillos fijos (ánodos) yuxtapuestos. 4- Dos coronas de detectores yuxtapuestas. 5- Rayos
X “giratorios”. 6- Camilla móvil. 7- Cámara vacía (haz móvil de electrones).
CARACTERISTICAS DE LA IMAGEN
Matriz de Imagen
Aunque la imagen obtenida en la pantalla del ordenador es bidimensional
corresponde en la realidad a un volumen. El soporte donde se crea la imagen es una
MATRIZ, es un concepto abstracto y matemático. Esta matriz no se ve, se ve solo la
imagen.
La matriz es una rejilla cuadrada compuesta de un
número variable de cuadraditos, cada cuadradito
recibe el nombre de PIXEL. En cada píxel la
información es un número de TC o Unidad Housnfield.
El valor de la unidad Housnfield se utiliza para juzgar
la naturaleza del tejido que representa
Como la imagen obtenida es una representación bidimensional de un cierto volumen
de tejido, esta matriz no es plana si no que tiene un grosor, pues bien a este grosor se le
denomina grosor de corte.
El tubo de Rx gira alrededor del paciente y da una información a los detectores, estos
datos hay que ordenarlos para crear la imagen, pues donde el ordenador plasma el
resultado es en la matriz.
El volumen de tejido recibe el nombre de
Voxel
y se define como el tamaño del píxel
multiplicado por el grosor de la sección.
Una vez que el ordenador ha obtenido la imagen a cada pixel se le otorga un valor,
gracias a que el ordenador ha digitalizado los datos. Este valor corresponde a la medida
de atenuación que sufrieron los distintos fotones de Rx que después de atravesar al
paciente llegaron a los detectores y que se representan en dicho voxel.
Es decir el coeficiente de atenuación representado en un pixel es la media de todos los
coeficientes de atenuación que existan en el volumen del voxel.
Dependiendo del tamaño del objeto a representar y el tamaño de la matriz que se
utilice, cambiara la resolución espacial de la imagen.
El ordenador después de computar toda la información, otorga un valor numérico a
cada pixel (que se corresponde con el coeficiente de atenuación), este número del pixel
se corresponde con un color en una escala de grises que tenemos. Si hacemos esto con
todos los pixel tendremos una amplia gama de grises capaz de representar cualquier
imagen.
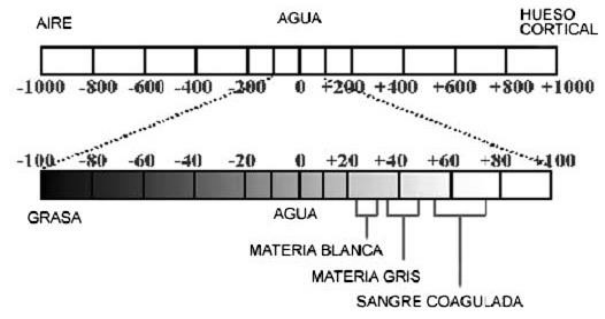
Número de T.C.
En el monitor cada píxel aparece como un nivel de brillo. Estos niveles corresponden a
un rango de número de Tomografía Computarizada entre -1000 y +1000 para cada píxel.
El número de Tomografía Computarizada de un píxel está relacionado en forma
directa con el coeficiente de atenuación de Rayos X del tejido del voxel correspondiente.
Cada aparato tiene su calibración para ofrecer siempre los mismos valores para
estructuras iguales.
Como el monitor y el ojo humano no son capaces de representar-distinguir más allá
de 12-16 grises distintos, y el ordenador tiene información de entre -1000 y +1000,
podremos representar la imagen con un valor central y una anchura de ventana de
escala de grises que deseemos.
• La Ventana es aquello que se refiere a la gama de densidades cuyos números
Hounsfield referidos a los tejidos del cuerpo humano, van desde el -1000 hasta el +1000
pasando por el 0 que el que corresponde a la densidad Agua, tomada como referencia.
Estos valores máximos o mínimos, pueden variar en función del aparato. Esta es la
amplitud máxima de la ventana. Donde el -1000 corresponde al aire y el +1000
corresponde al metal.
• El centro de ventana: C se sitúa en el valor medio de UH de la estructura a
estudiar:(ejemplo: en el cerebro centro de ventana en 35, ya que la sustancia blanca y gris
miden valores cercanos a 30-40 UH.
Pero si queremos estudiar el hueso de la calota debemos colocar el centro de ventana
en valores de densidad ósea, aprox. 200 UH.) Si colocamos el Centro de la Ventana
arriba y su amplitud es pequeña, estaremos potenciando la visualización de las zonas
más densas y prácticamente no visualizaremos las partes blandas. Si por el contrario lo
colocamos abajo, y también con poca amplitud, potenciaremos la visualización de las
partes blandas y no seremos capaces de visualizar bien las densidades altas. (Hueso,
metal, etc.)
Una misma estructura con diferentes centros de ventana
• La anchura de ventana. (W) nos aporta la discriminación entre estructuras. Las
ventanas estrechas permiten mejor discriminación entre estructuras de valores de UH
cercanos. Se asigna la escala de grises sólo a las UH que están en esa ventana. Las
ventanas estrechas se utilizan en estudios de cerebro y las más amplias en estudios de
abdomen o tórax.
Pueden hacerse combinaciones de todo tipo, ampliando la ventana disminuyéndola,
subiendo o bajando su centro. De tal forma que nos permita visualizar las estructuras que
nos interesen, teniendo en cuenta que hemos adquirido todos los datos digitalmente, por
lo que podemos manipularlos según lo necesitemos.
DOSIS DE RADIACION
La dosis de radiación que recibe un paciente durante un estudio tomográfico varía
según el equipo utilizado y la zona del cuerpo expuesta.
En relación con la dosis cutánea en TC es un poco más elevada que la que se recibe
en una radiografía convencional de cráneo o abdomen. En consecuencia la dosis recibida
en TC es equivalente a la dosis acumulativa que se recibe en una serie de proyecciones
radiográficas convencionales.
Este documento contiene más páginas...
Descargar Completo
UNIDAD Nº 13 TOMOGRAFIA COMPUTADA.pdf
 Estamos procesando este archivo...
Estamos procesando este archivo...
 Lamentablemente la previsualización de este archivo no está disponible. De todas maneras puedes descargarlo y ver si te es útil.
Lamentablemente la previsualización de este archivo no está disponible. De todas maneras puedes descargarlo y ver si te es útil.
Descargar
 Estamos procesando este archivo...
Estamos procesando este archivo...
 Lamentablemente la previsualización de este archivo no está disponible. De todas maneras puedes descargarlo y ver si te es útil.
Lamentablemente la previsualización de este archivo no está disponible. De todas maneras puedes descargarlo y ver si te es útil.