
ESMALTE
El esmalte, también llamado tejido adamantino, es el material dentario que cubre a la dentina en su porción
coronaria y ofrece protección al complejo dentino-pulpar. Es un material que resiste grandes fuerzas mecánicas,
a la vez se somete a cambios en temperatura, pH y a la acción de agentes microbianos. Es el tejido más duro del
organismo, ya que estructuralmente se compone de prismas o varillas muy mineralizadas que lo recorren en
todo su espesor desde la CAD a la superficie externa o libre en contacto con el medio bucal. La dureza del
esmalte se debe a que
posee en su 96% matriz inorgánica microcristalina, un 3% agua y un contenido bajo de
matriz orgánica
. Los cristales de hidroxiapatita constituidos por fosfato de calcio representan el componente
inorgánico principal del esmalte.
Deriva del órgano del esmalte, de naturaleza ectodérmica, que se origina de
una proliferación localizada del epitelio bucal.
La matriz orgánica es de naturaleza proteica. Los cristales de hidroxiapatita del esmalte están densamente
empaquetados, son de mayor tamaño y son solubles a la acción de los ácidos Las células secretoras del tejido
adamantino,
los ameloblastos, tras completar la formación del esmalte, involucionan y desaparecen durante
la erupción dentaria por un mecanismo de apoptosis.
Significa que no hay crecimiento ni nueva
aposicion de esmalte después de la erupción. El esmalte maduro no contiene células ni prolongaciones
celulares. Por ello, no se lo considera como un tejido, sino como un material o sustancia extracelular muy
mineralizada. Las células que le dan origen, no quedan incorporadas a el y por ello el esmalte es una estructura
acelular, avascular y sin inervación.El esmalte no posee capacidad regenerativa. Por la superficie interna, se
relaciona con la dentina por medio de la CAD. (Conexión amelo dentinaria)
A nivel cervical, el espesor del esmalte es minimo y se relaciona con el cemento de varias maneras,
denominadas Casos de Choquet.
a. El cemento cubre al esmalte (es el mas común- 60%)
b. El esmalte y el cemento contactan y no queda dentina descubierta (30%)
c. El esmalte y el cemento no contactan y queda dentina al descubierto (10%)
PROPIEDADES FISICAS➔
Dureza: es la resistencia superficial de una sustancia a ser rayada o a sufrir deformaciones de cualquier índole,
motivada por presiones. La dureza decrece desde la superficie libre a la conexión amelodentinaria; es decir, que
está en relación directa con el grado de mineralización. Las variaciones observadas en la microdureza del
esmalte dependen de la diferente orientación y de la cantidad de cristales en las distintas zonas de los primas o
varillas

.➔Elasticidad: es muy escasa debido a su extrema dureza, pues la cantidad de agua y de sustancia organica que
posee es muy reducida. Por ello, es un tejido frágil
, con tendencia a las macro y microfracturas, cuando no
tiene un apoyo dentinario normal, que es el que le aporta elasticidad y le permite realizar pequeños
micromovimientos sobre ella sin fracturarse
. La elasticidad es mayor en la zona del cuello y en la periferia de la
cabeza de la varilla, por el mayor contenido en sustancia organica.
➔Color y transparencia: el esmalte es translucido, su color varia entre un blanco amarillento y un blanco
grisaceo, pero este color no es propio del esmalte, sino que depende de las estructuras subyacentes, en
especial, de la dentina. En las zonas de mayor espesor tiene una tonalidad grisácea (cúspides) y donde es mas
delgado (cervical) presenta un color blanco amarillento. La transparencia puede atribuirse a variaciones en el
grado de calcificación y homogeneidad del esmalte. A mayor mineralización, mayor translucidez.
➔Permeabilidad: es escasa. El esmalte puede actuar como una membrana semipermeable, lo que permite la
difusión de agua y de algunos iones presentes en el medio bucal. Existen vías submicroscopicas de transporte
moléculas; el agua actuaria como transportador de iones en la matriz adamantina. Este sistema
submicroscopico de poros se aprovecha para llevar a cabo el primer nivel de prevención, con el aporte de
fluoruros por topicaciones, geles o pastas fluoradas. Los iones fluor sustituyen a los grupos hidroxilos del
cristal apatita y lo hacen menos soluble a los acidos, lo que aumenta la resistencia de la superficie externa del
esmalte al ataque de la caries.
➔Radioopacidad: es muy alta en el esmalte, que es la estructura más radioopaca del organismo humano por
su alto grado de mineralización.
En radiografías dentales aparece como un capuchón blanco, mientras que las
zonas afectadas por caries se detectan por tener disminuida la radioopacidad (color gris oscuro) debido a la
alteración y descalcificación del área afectada
COMPOSICIÓN QUÍMICA
El esmalte está constituido químicamente por una matriz organica (0,36-1%), una matriz inorgánica (96%) y
agua (3%).
-Matriz organica: componentes de naturaleza proteica (amelogeninas, ameloblastinas, tuftelina,
parvalbúmina) y un sistema de multiagregados polipeptídicos.
-Matriz inorgánica: sales minerales cálcicas (fosfato y carbonato) que se depositan en la matriz, cristalizandola
y formando los cristales de hidroxiapatita.
-Agua: en la periferia del cristal formando la capa de hidratación o capa de agua absorbida. Por debajo, capa de
iones y compuestos absorbidos.
ESTRUCTURA HISTOLÓGICA DEL ESMALTE
•
Unidad Estructural Básica del Esmalte ( uebe): prisma o varilla del esmalte
•Unidades estructurales secundarias: son las que se originan del anterior.
*UNIDAD ESTRUCTURAL BASICA DEL ESMALTE (UEBE)La unidad estructural básica del esmalte es el prisma o
varilla del esmalte, una estructura compuesta por cristales de hidroxiapatita. El conjunto de UEBE (prismas o
varillas) del esmalte forma el esmalte prismático o varillar que constituye la mayor parte de esta matriz
extracelular mineralizada.
En la periferia de la corona y en la conexión amelodentinaria (CAD) se encuentra el denominado esmalte
aprismatico o avarillar.
Esmalte prismático o varillar Los prismas o varillas son estructuras longitudinales de 6um de espesor. Que se
dirigen desde la conexión amelodentinaria hasta la superficie del esmalte. El numero de prismas o varillas varia
en relación con el tamaño de la corona. Al MO las UEBE se observan como bandas delgadas o varillas
adamantinas irregularmente paralelas en cortes longitudinales . En los cortes transversales se presentan como
secciones irregularmente ovoideas o en escamas de pescado. Esto permite distinguir dos regiones: la cabeza o el
cuerpo en forma de cúpula esférica y la cola con terminación irregular. La cabeza corresponde a la región mas
ancha, que en el corte presenta un contorno irregularmente circular u ovoide. La región de la cola es la mas
delgada y está situada debajo de la cabeza. Las UEBE del esmalte son estructuras que se encuentran
estrechamente asociadas unas con otras; en este sentido hay que indicar que las cabezas (sección ovoide) se
encuentran siempre ubicadas entre las colas de las UEBE suprayacentes y las colas de cada una de estas entre
las cabezas de las UEBE subyacentes. Este sistema de engranaje confiere mayor resistencia al esmalte, pues la
cabeza soporta los choques de las fuerzas masticatorias, mientras que las colas las distribuyen y disipan.
El material organico es muy escaso y se distribuye en la periferia de la UEBE, rodeando la estructura en ojo de
cerradura, cabeza y cola. Este material organico periférico es muy insoluble y corresponde a la vaina del
prisma o varilla. En el MET, esta vaina aparece formando un fino retículo tridimensional que asocia a una UEBE
con otra. La matriz organica se condensa en la periferia y por lo tanto carece de cristales.
Se considera, que la diferencia entre la UEBE y la vaina es cuantitativa; estas ultimas son zonas con menor grado
de mineralización, por el mayor contenido de proteínas, resultado de un espacio mas amplio entre los cristales
(interfase) al enfrentarse en distintos angulos.
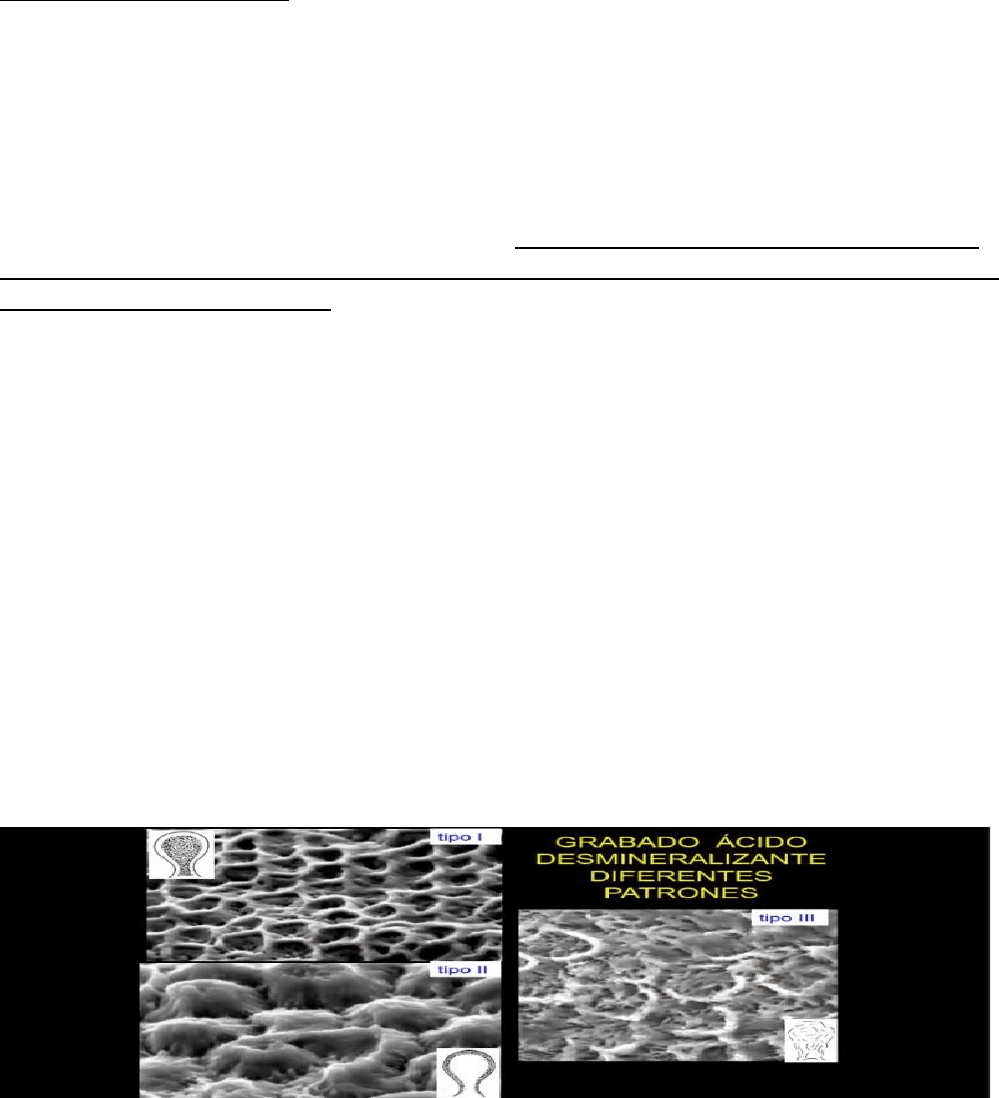
-Correlacion clínica: técnica de grabado ácido
•Patrón tipo I: el centro de las UEBE aparece erosionado y la periferia permanece insoluble.
•Patrón tipo II: la periferia de las UEBE aparece erosionada y permanece insoluble la zona central
•Patrón tipo III: se produce una erosión generalizada.
La existencia de dichos patrones se relaciona con variaciones en la composición química de las varillas y con
posibles diferencias regionales en distintas piezas dentarias.

➔
Composición de las UEBE: están constituidas por un conjunto de cristales de hidroxiapatita, los cuales
presentan una orientación muy definida en su interior. En un corte longitudinal, se observa que los ejes mayores
de los cristales de hidroxiapatita se disponen paralelamente al eje longitudinal en la región de la cabeza. En la
zona de unión de la cabeza con la cola se van inclinando, progresivamente, respecto del eje longitudinal del
prisma o varilla, hasta que los cristales adquieren una posición perpendicular (respecto del eje longitudinal del
prisma) en la región de la cola. Esta disposición se debe gracias a la síntesis y formación del esmalte por parte de
los ameloblastos.
➔Orientación de las UEBE: Se organizan y disponen en hileras o planos circunferenciales alrededor del eje
mayor del diente, ofreciendo un aspecto diferente según se trate de dientes primarios o dientes permanentes.
En la región cervical de los dientes primarios, las hileras de varillas son horizontales, mientras que en la región
cuspidea las hileras son casi verticales, es decir, perpendiculares a la unión amelodentinaria. En los dientes
permanentes las hileras de las UEBE de la región cervical se desvían de la horizontal y se inclinan hacia apical. En
la región cuspidea, presentan la misma orientación vertical o perpendicular que en los dientes primarios.
1.Las UEBE forman ángulos agudos, hacia la profundidad de los surcos y fosas de las caras oclusales de molares
y premolares en su terminación con la superficie externa del esmalte.
2.Las UEBE forman ángulos rectos de 90° a la altura de los vértices cuspideos y en la profundidad de los surcos y
fosas oclusales.
3.Las UEBE forman ángulos obtusos hacia la cara oclusal, cuando terminan en la superficie del esmalte
correspondiente al tercio gingival o medio de las caras mesial, distal, vestibular, lingual, o palatina.
4.Las UEBE presentan una zona de decusacion o entrecruzamiento marcado en la proyección de los vértices
cuspideos, con el cuerno dentinario correspondiente, denominada “esmalte nudoso”. Se considera como un
área de protección interna del esmalte ante la perpendicularidad de las UEBE a nivel incisal o cuspideo.

Esmalte aprismático o avarillar
Es un material adamantino carente de UEBE. Se localiza en la superficie externa del esmalte prismático o varillar
y posee un espesor de 30um . El esmalte aprismatico está presente en todos los dientes primarios (en la zona
superficial de toda la corona) y en un 70% de los dientes permanentes. En estos últimos, se encuentra ubicado
en mayor medida en las regiones cervicales y en zonas de surcos, y en menor medida, en las vertientes de las
superficies cuspideas. En el esmalte aprismatico o avarillar los cristales de hidroxiapatita se disponen paralelos
entre si y perpendiculares a la superficie externa.
*UNIDADES ESTRUCTURALES SECUNDARIAS DEL ESMALTE (UESE)
Aquellas estructuras o variaciones que se originan a partir de las unidades estructurales primarias como
resultados de variosmecanismos:
•Grado diferente de mineralización: estrías de Retzius (o líneas incrementales de crecimiento) y penachos de
Linderer.
•Cambio en el recorrido de las UEBE: bandas de Hunter-Schreger y esmalte nudoso.
•Interrelación entre el esmalte y la dentina subyacente o la periferia medioambiental: conexión
amelodentinaria, husos adamantinos, las periquimatias, líneas de imbricación de Pickerill y las fisuras o surcos
del esmalte.

Estrías de Retzius
Son estructuras que aparecen en los preparados por desgaste en forma de bandas de color parduzco o castaño.
Son más numerosas en la región cervical. La disposición de las estrías varía en las distintas regiones del diente.
En las cúspides y bordes incisales se extienden de CAD A CAD del lado opuesto y describe una curva. En las caras
laterales de la corona tienen un recorrido oblicuo desde CAD hacia la superficie externa, pero con una
incurvacion hacia oclusal o incisal de manera que ofrecen el aspecto de casquetes en las cúspides y de anillos en
las caras laterales. En cortes transversales aparecen como anillosconcéntricos paralelos a las superficies externa
e interna del esmalte. Por lo que se puede afirmar que las estrías de Retzius se observan siempre, y son más
frecuentes en la zona cervical de la corona.
Las estrías de Retzius marcan la sucesiva aposición de material durante la formación de la corona, por ello,
reciben también la denominación de líneas incrementales. Dichas líneas se relacionan con periodos de reposo
en la mineralización y por tanto, indicarían zonas menos mineralizadas. El número de días de crecimiento del
esmalte entre las líneas adyacentes se llama periodicidad de Retzius. Se considera que la periodicidad de Retizus
en dientes permanentes es de 6 a 12 días, mientras que en dientes deciduos es de 4 y 5 días.
A la altura de las estrías de Retzius, las UEBE sufren variaciones de tamaño y forma.
Penachos adamantinos o de Linderer
Son estructuras que se extienden en el tercio interno del esmalte y se despliegan desde la CAD en forma de
arbusto; son fácilmente observables en cortes transversales mediante técnicas de desgaste al MO.
Se cree que los penachos de Linderer se forman en el desarrollo debido a cambios bruscos en la dirección en
grupos de las UEBE; esto sucede a causa de la orientación de algunos ameloblastos en la amelogenesis y a que
los penachos están formados por tejido poco mineralizado, amorfo o granular, rico en proteínas del esmalte.
Bandas de Hunter-Schreger
Son bandas claras y oscuras denominadas parazonas y diazonas, de anchura variable y limites imprecisos, que se
observan en el esmalte, ocupando las cuatro quintas partes mas internas de este. Se observan en cortes
longitudinales por desgaste. Se encuentran presentes en todos los dientes permanentes y aun en los que no han
completado su formación. El patrón de distribución de las bandas varia en distintas regiones del esmalte,
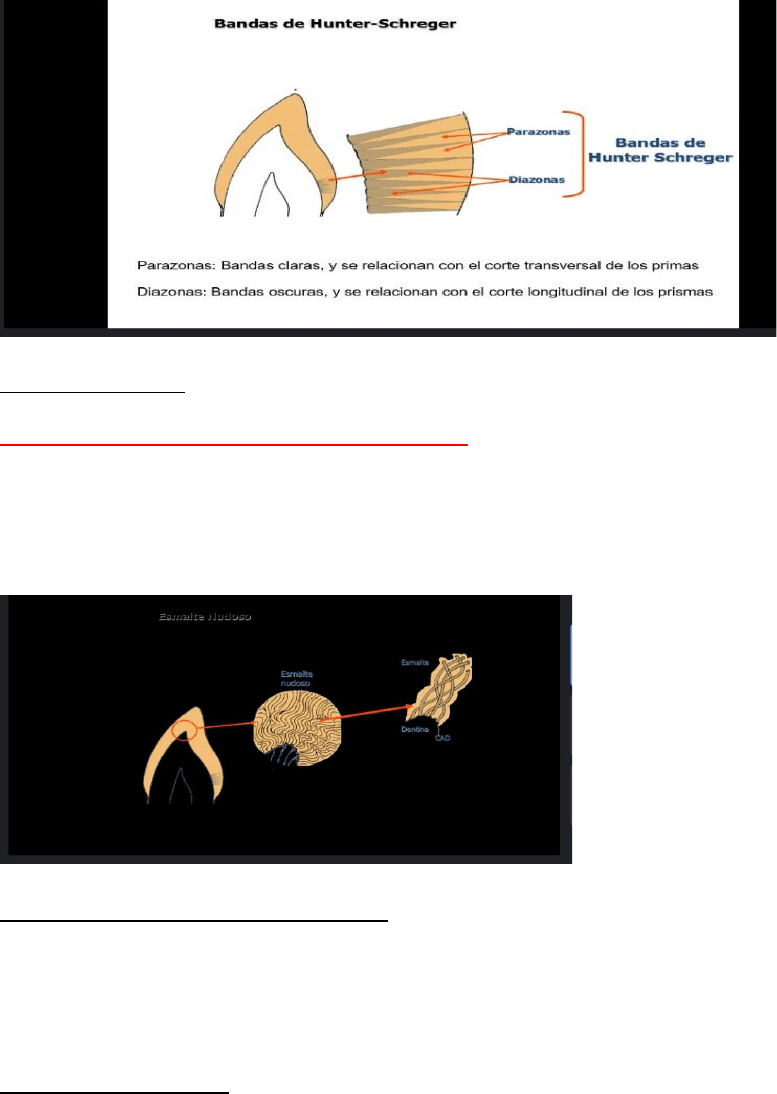
encontrándose más concentradas en las regiones expuestas a una mayor demanda funcional, como las
superficies oclusales de los dientes posteriores.
Los patrones de distribución de las bandas deben relacionarse con algunas situaciones clínicas que afectan al
esmalte, como el desgaste, la abfraccion o la resistencia a la fractura.
Esmalte nudoso
Se localiza en las regiones de las cúspides dentarias y está formado por una compleja interrelacion de los
prismas adamantinos. Se origina por la íntima y estrecha interrelación entre sí de los planos circunferenciales de
los prismas. Este entrecruzamiento es un factor que aumentaría la resistencia del esmalte, pues está ubicado
precisamente en las zonas mas expuestas a la acción masticatoria. Su origen se debería a que, durante las
primeras fases de la amelogenesis, los ameloblastos se mueven hacia la periferia de manera irregular.
Conexión amelodentinaria (CAD)
Es la zona de relación entre el esmalte y la dentina y constituye un nivel estructural decisivo para asegurar la
retención firme del esmalte sobre la dentina. Está constituido por concavidades o fosas pequeñas que dan una
imagen festoneada al MO.
Husos adamantinos
Los husos adamantinos son estructuras con aspecto de bastones irregulares que se encuentran en la CAD.
Corresponden a formaciones tubulares con fondo ciego que alojan en su interior a las prolongaciones de los
odontoblastos que discurren por los tubulos dentinarios. La mayor parte de ellos solo contiene fluido dentinario
y/o material amorfo.
Como estas cavidades son ocupadas por el aire y desechos, al realizar el desgaste aparecen de color negro. Los
que se ubicanpreferentemente en las cúspides o bordes incisales y tienen forma de bastones por su aspecto y

mayor longitud son los que propiamente se denominan husos adamantinos. La función de estos se relaciona con
la transmisión de estimulos.
Periquimatias y líneas de imbricación de Pickerill
Son formaciones íntimamente relacionadas con las estrías de Retzius, por una parte; y con la periferia
medioambiental por otra. Las líneas de imbricación son surcos poco profundos existentes en la superficie del
esmalte, generalmente en la porción cervical de la corona; dichos surcos no son mas que las estrías de Retzius
observadas desde la superficie del esmalte. Entre los surcos, la superficie del esmalte forma unos rodetes o
rebordes transversales denominadas periquimatias. Las periquimatias se encuentras mas marcadas en los
dientes permanentes recién erupcionados y tienden a desaparecer con la edad como consecuencia del desgaste
fisiológico; es por ello que las personas de edad presentan un esmalte de superficie lisa.
Fisuras y surcos del esmalte
Son invaginaciones de morfología y profundidad variables que se observan en la superficie del esmalte de
premolares y molares. Se describen tres tipos morfológicos de fisuras:
•Tipo V: que se caracteriza por una entrada amplia y un estrechamiento progresivo hasta la base
•Tipo I: que posee una anchura constante a todo lo largo de la invaginación
•Tipo Y: que muestra una tendencia al estrechamiento desde la entrada y morfológicamente es la unión de los
dos tipos anteriores
Laminillas o microfisuras del esmalte
Son formaciones finas y delgadas, que se extienden de forma rectilínea desde la superficie del esmalte hasta la
dentina e incluso pueden penetrar en ella. Se observan tanto en cortes longitudinales como en cortes
transversales, mediante técnicas de desgaste al MO. Estan constituidas básicamente por tejido poco o nada
mineralizado.
Se organizan en distintos planos. Existen dos tipos generales:
•Microfisuras primarias: producidas en un diente antes de la erupción. Estan constituidas por matriz del esmalte
no mineralizada o bien por células que proceden del órgano del esmalte (estructura que origina el esmalte).

•Microfisuras secundarias: originadas una vez producida dicha erupción, son generadas por traumas y cambios
rápidos de temperatura enese lugar. La hendidura es ocupada por materia orgánica proveniente de la saliva.
Pueden clasificarse además en tres tipos denominados:
-Tipo A: Zonas hipomineralizadas, circunscriptas al esmalte y que generalmente no sobrepasan el tercio medio.
Son más numerosas en cervical.
-Tipo B: Zonas sin esmalte ocupadas por células degeneradas, suelen atravesar la conexión amelodentinaria y
son másprofundas que las del tipo A.Sus paredes están formadas por esmalte de mineralización normal o
levemente hipomineralizadas.
-Tipo C: Se forman después de la erupción dentaria y pueden introducirse en la dentina. Son zonas sin esmalte
ocupadas por restos orgánicos provenientes de la saliva
DENTINA
La dentina es uno de los tejidos mineralizados del cuerpo. La dentina interviene en trastornos pulpares y en la
terapeútica endodóntica.
La dentina de maduración completa está compuesta de aproximadamente un 65 % de material inorgánico en
peso y la gran mayoría de este material se encuentra presente en forma de cristales de hidroxiapatita. El
colágeno representa alrededor de un 20 % de la dentina. El citrato, el condroitín sulfato, las proteínas no
colágenas, el lactato y los lípidos representan un 2%. El 13% restante consiste en agua. En volumen, el
material inorgánico representa un 45% de la dentina, las moléculas orgánicas un 33% y el agua un 22%
Una característica de la dentina humana es la presencia de túbulos que albergan las principales proyecciones
celulares de los odontoblastos. La elasticidad de la dentina proporciona flexibilidad al quebradizo esmalte
suprayacente.
La predentina es la matriz orgánica no mineralizada de la dentina situada entre la capa de odontoblastos y la
dentina mineralizada. Sus componentes incluyen proteoglucanos y colágenos. La mineralización de la matriz
de dentina comienza en el incremento inicial de la dentina del manto. Los cristales de hidroxiapatita
comienzan a acumularse en vesículas matriciales en el interior de la predentina. Presumiblemente estas
vesículas brotan desde los procesos citoplasmáticos de los odontoblastos.
La ortodentina o dentina secundaria de los dientes de los mamíferos se caracteriza por la presencia de
túbulos. Los túbulos se forman alrededor de las proyecciones citoplasmáticas de los odontoblastos (fibrillas de
Thomes) y de ese modo atraviesan todo el ancho de la dentina. Estos túbulos son ligeramente afinados, con
su porción más ancha situada hacia la pulpa.
En vecindad con el límite amelodentinario, los túbulos dentinarios se ramifican en una o más ramas
terminales. La dentina que recubre los túbulos es denominada dentina peritubular, mientras que la dentina
situada entre los túbulos es conocida como dentina intertubular. Se ha observado que la dentina peritubular
está más mineralizada que la dentina intertubular y en consecuencia, es más dura. La dentina intertubular
está localizada entre los anillos de dentina peritubular y constituye la masa principal de
la dentina circumpulpar.
El término dentina interglobular designa la matriz orgánica que permanece no mineralizada debido a que los
glóbulos de mineralización no se fusionan Esto se observa con mayor frecuencia a nivel de la dentina
secundaria inmediatamente debajo de la dentina del manto, donde es más probable que el patrón de
mineralización sea globular en lugar de por aposición.
El fluido dentinario libre es un ultrafiltrado de sangre en los capilares de la pulpa y su composición es similar
al del plasma en varios aspectos. El líquido fluye hacia fuera entre los odontoblastos, hacia el interior de los
túbulos de dentina y eventualmente escapa a través de pequeños poros hacia el esmalte. Se ha demostrado
que la presión tisular de la pulpa es mayor que en la cavidad oral lo que explica la dirección del flujo líquido.
La exposición de los túbulos como resultado de una fractura dentaria o durante la preparación de la cavidad a

menudo trae como consecuencia la aparición de líquido en la superficie expuesta de la dentina en forma de
gotitas diminutas. Este movimiento de líquido hacia el exterior puede ser acelerado deshidratando la
superficie de dentina con aire comprimido, calor seco o la aplicación de un papel absorbente. Se piensa que el
rápido flujo de líquido a través de los túbulos es una de las causas de la sensibilidad de la dentina.
La pulpa dental es un TEJIDO CONJUNTIVO único
El origen del esmalte es ectodérmico; sin embargo, los demás tejidos dentales - dentina, pulpa,
cemento, hueso y ligamento periodontal - se forman del mesodermo, capa germinal que origina a los tejidos
conjuntivos. Los tejidos conjuntivos son, básicamente, los de soporte del cuerpo; su consistencia varía de
líquida, como el sinovial de las articulaciones, hasta estructuras sólidas como hueso y dentina.
El tejido conjuntivo está compuesto por fibras y células fijas en una sustancia fundamental o matriz
que contiene líquido celular.
Fibras del tejido conjuntivo.
En el tejido conjuntivo corporal se encuentran tres tipos de fibras: colágenas, reticulares y elásticas.
Fibras colágenas.
Desde el punto de vista genético existen por lo menos cinco y tal vez 10, diferentes tipos de moléculas de
colágena. El más común es el Tipo 1, la colágena Tipo II sólo se encuentra en cartílago, el Tipo III se observa
como fibras delgadas de reticulina y se encuentra en la piel, útero y aorta. La colágena Tipo IV se encuentra
en membranas basales, la tipo V tiende a estar alrededor de las células.
Los fibroblastos, condroblastos, osteoblastos, cementoblastos y odontoblastos elaboran fibras de
colágena. Las fibras no se forman en el interior de las células sino sobre la superficie o en el exterior de la
misma. Estas fibras se fijan en la sustancia fundamental y se convierten en parte de las matrices de tejidos
duros dentales. Las fibras colágenas son las más comunes en el cuerpo; dan al tejido consistencia y
resistencia a la tracción. Se agrupan en paquetes o láminas de varias micras de grosor. El tejido con muchas
fibras colágenas (como un tendón) es denso, mientras que con menos, los tejidos son laxos.
En la dentina, la matriz en que ocurre la mineralización está compuesta por fibrillas colágenas y
glucosaminoglicanos con tendencia por atraer minerales.
Fibras reticulares.
La pulpa contiene muchas fibras reticulares que forman una red dentro de su cuerpo. Todos los tejidos
corporales tienen redes de fibras reticulares donde se requiere soporte.
Fibras elásticas
Los fibroblastos también elaboran fibras elásticas. En la pulpa dental no hay fibras elásticas, (excepto
alrededor de los grandes vasos) pero sí en la mucosa alveolar y submucosa.
Substancia fundamental.
Se compone de proteínas que contienen carbohidratos (mucoproteínas y glucoproteínas), son ricas en
hexosamina y otros carbohidratos y por mucopolisacáridos ácidos (ac. hialurónico, condroitina, heparina y ac.
condroitín sulfúrico).
La sustancia fundamental contiene una fracción considerable de agua fija en estado coloidal. En la fase acuosa
del coloide ocurre difusión de electrolitos y otras sustancias disueltas, sin que exista en realidad movimiento
del líquido intersticial. Es la vía para el movimiento de sustancias a través del tejido conjuntivo.
Células.
Fibroblastos, macrófagos, células grasas, mastocitos, leucocitos polimorfonucleares, linfocitos, células
plasmáticas y eosinófilos.

LA PULPA DENTAL
Capa de odontoblastos
El estrato más exterior de células de la pulpa sana es la capa de odontoblastos. Esta capa se encuentra
localizada inmediatamente por debajo de la predentina. Dado que las proyecciones de los odontoblastos están
ubicadas en el interior de los túbulos dentinarios, la capa de odontoblastos está compuesta
predominantemente por los cuerpos o somas celulares de los odontoblastos. Además, entre los odontoblastos
es posible encontrar algunos capilares sanguíneos y fibras nerviosas.
En la porción coronaria de una pulpa joven los odontoblastos adoptan una configuración cilíndrica
alta. El agrupamiento marcado de estas células altas y delgadas determina un aspecto en empalizada. La capa
de odontoblastos en la pulpa coronaria contiene más células por unidad de superficie que la pulpa radicular.
Los odontoblastos de la porción media de la pulpa radicular son más cúbicos y cerca del foramen apical
muestran el aspecto de una capa celular aplanada.
Entre odontoblastos vecinos existen uniones celulares especializadas. Uniones del tipo de
desmosomas consisten en placas de fijación que unen mecánicamente a los odontoblastos para formar una
banda casi continua cerca del borde de la predentina. Las uniones intercelulares proporcionan una vía de baja
resistencia a través de la cual los estímulos eléctricos pueden pasar rápidamente de célula a célula, lo que tal
vez permita que los odontoblastos funcionen como un sincicio. Estas uniones intercelulares no rodean
completamente a los odontoblastos, de modo que el líquido, las proteínas plasmáticas, los capilares y las
fibras nerviosas pueden pasar entre ellos. Las uniones estrechas y las uniones de tipo desmosoma han sido
observadas entre odontoblastos y fibroblastos en el área subodontoblástica.
Zona pobre en células (Zona basal de Weil)
Inmediatamente por debajo de la capa de odontoblastos en la pulpa coronaria se observa a menudo
una zona estrecha, de aproximadamente 40 Å de espesor, que se encuentra relativamente libre de células.
Esta zona es atravesada por capilares sanguíneos, fibras nerviosas amielínicas y los delgados procesos
citoplasmáticos de los fibroblastos. La presencia o la ausencia de la zona pobre en células dependen del
estado funcional de la pulpa. Esta zona puede no ser evidente en pulpas jóvenes que forman dentina
rápidamente o en pulpas de mayor edad en las cuales se produce dentina de reparación.
Zona rica en células.
Usualmente visible en la región subodontoblástica, hay un estrato que contiene un porcentaje
relativamente elevado de fibroblastos en comparación con la región más central de la pulpa. Este estrato es
mucho más notable en la pulpa coronaria que en la pulpa radicular. Además de fibroblastos, la zona rica en
células puede incluir una cantidad variable de macrófagos, linfocitos o células plasmáticas.
Pulpa propiamente dicha.
La pulpa propiamente dicha es la masa central de la pulpa. Esta masa o estroma pulpar contiene los vasos
sanguíneos y fibras nerviosas de mayor diámetro. La mayoría de las células de tejido conectivo de esta zona
son fibroblastos. Estas células, juntamente con una red de fibras colágenas, se encuentran embebidas en la
sustancia fundamental del tejido conectivo.
Tejido apical pulpar
El tejido apical de la pulpa difiere estructuralmente del tejido pulpar coronario. El tejido pulpar de la
corona consiste principalmente de tejido conectivo celular y menos fibras de colágena; el tejido pulpar apical
es más fibroso y contiene menos células. Histoquímicamente, grandes concentraciones de glicógeno están
presente en el tejido pulpar apical lo cual es compatible con un ambiente anaeróbico. Además, el tejido pulpar
apical contiene concentraciones mayores de mucopolisacáridos ácidos sulfatados. Aunque se conoce la
existencia de estas diferencias, su significado exacto no ha sido definido.
El tejido fibroso del conducto radicular apical es idéntico al del ligamento periodontal.
Macroscópicamente, el tejido colágenoso apical es blanquecino en color. Esta estructura fibrosa
aparentemente actúa como una barrera contra la progresión apical de la inflamación pulpar. Sin embargo, no
puede afirmarse que exista una inhibición total de inflamación periapical en pulpitis parciales o totales.
La estructura fibrosa de la pulpa apical mantiene los vasos sanguíneos y terminaciones nerviosas que
entran a la pulpa. La pulpa y el diente recibe un gran número de vasos sanguíneos que se originan en los
espacios medulares del hueso que rodea el ápice radicular. Los vasos sanguíneos cursan entre el trabeculado

óseo y a través del ligamento periodontal antes de entrar a los forámenes apicales como arterias o arteriolas.
Los vasos sanguíneos se ramifican en el tejido pulpar apical inmediatamente en varias arterias principales o
centrales. Estos vasos están rodeados por grandes nervios mielínicos que también se dividen entrando a la
pulpa.
La relación íntima de los vasos y terminaciones nerviosas de la pulpa y el tejido periodontal
proporcionan la base para la interrelación de las enfermedades pulpares y periodontales. Un proceso
degenerativo o inflamatorio que afecte los vasos y nervios del ligamento periodontal puede afectar también a
los vasos y nervios de la pulpa dental.
Importancia en la clínica endodóntica del tejido pulpar apical:
La extirpación pulpar incluye arrancar el tejido pulpar en algún lugar de la región apical del conducto principal
del diente. Generalmente, el tejido pulpar de los forámenes accesorios no es removida.
De hecho, el plano de corte de la pulpa con respecto al ligamento periodontal no está totalmente bajo control
del operador, especialmente cuando se utiliza el tiranervios. El corte puede ocurrir en cualquier lugar del
conducto radicular o hasta más allá del foramen en algún lugar del ligamento periodontal. Cuando ocurre este
último tipo de corte, la abundante hemorragia será el anticipo de una periodontitis dolorosa.
La dentina apical
En la región apical, los odontoblastos de la pulpa están ausentes o tienen una forma cuboidal. La
dentina que esos odontoblastos producen no es tan tubular como la dentina coronal, sino que, es más amorfa,
irregular y esclerótica.
La dentina apical esclerótica es considerablemente menos permeable que la dentina coronal. Esta
disminución en la permeabilidad tiene importancia puesto que los túbulos escleróticos son menos penetradas
o son impenetrables por microorganismos u otros irritantes.
Dentículos y calcificaciones distróficas.
Las piedras pulpares en el tercio apical de las raíces está presente en aproximadamente 15% de los
dientes. Por otra parte, las calcificaciones distróficas difusas están presentes en el 25% de los dientes
anteriores. Las calcificaciones están localizadas dentro y alrededor de fibras colágenas y muy rara vez en las
vainas mielínicas de terminaciones nerviosas. Las calcificaciones pueden variar en apariencia y no están
relacionadas con la edad del paciente.
Unión conducto-dentina-conducto.
De acuerdo con Kuttler, el conducto radicular está dividido en una porción larga cónica dentinaria y una
porción corta cementaria en forma de embudo. La porción cementaria que tiene forma de cono invertido tiene
su diámetro más angosto en la unión con la dentina y su base hacia el ápice radicular. Ocasionalmente, el
cemento se introduce al conducto a una distancia consirable de una manera irregular. Estas variaciones son
especialmente frecuentes en pacientes con enfermedad periodontal o con tratamientos ortodónticos previos.
En estos casos, los conducto radiculares y los ápices pueden ser obliterados por aposición de cemento
secundario.
CÉLULAS DE LA PULPA
Odontoblastos
El odontoblasto o dentinoblasto es la célula más característica del complejo pulpodentinario. Durante la
dentinogénesis, el odontoblasto forma los túbulos de dentina, y su presencia en el interior de los túbulos
convierte a la dentina en un tejido vital.
Las diferencias más significativas entre los odontoblastos, osteoblastos y cementoblastos
consisten en sus características morfológicas y las relaciones anatómicas entre las células y las
estructuras producidas por ellas. Mientras que los osteoblastos y los cementoblastos son de forma
poligonal a cúbica, el odontoblasto completamente desarrollado de la pulpa es una célula cilíndrica
alta.

El cuerpo celular del odontoblasto activo muestra un núcleo voluminoso que puede contener hasta 4
nucléolos. El núcleo está situado a nivel del extremo basal de la célula y se encuentra rodeado por una
cubierta nuclear. Es posible observar un complejo de Golgi bien desarrollado, situado centralmente en el
citoplasma supranuclear y compuesto por un conjunto de vesículas y cisternas de pared regular. Numerosas
mitocondrias se encuentran regularmente distribuidas a través de todo el cuerpo de la célula.
Fibroblastos.Los fibroblastos son las células más abundantes de la pulpa dentaria. Estas células producen las
fibras de colágena de la pulpa y dado que además degradan el colágeno, también son responsables del
recambio del colágeno. Aunque están distribuidos a través de toda la pulpa, los fibroblastos son
particularmente abundantes en la zona rica en células.
Fibrocitos
Células mesenquimatosas indiferenciadas.-
Otros elementos celularesEn ocasiones se observan linfocitos y células plasmáticas en las porciones
coronarias o radiculares.
Cemento dental
1. Células: cementocitos, hay cementoblastos que pueden formar más cemento; aquí también se
diferencian células a cementoclastos, los que no son tan fundamentales, porque la destrucción de cemento es
poco común. La rizálisis es un fenómeno normalen las piezas temporales (por cementoclastos y
dentinoclastos), patológicamente se da también en las permanentes.
2.
Sustancia intercelular: dada principalmente por redes de fibras colágenas, las que se orientan de manera
diferente constituyendo 2 grupos de fibras:
•
Fibras de la matriz del cemento o intrínsecas: se orienta paralelas a la superficie radicular; están
mineralizadas.
•
Fibras de Sharpey o extrínsecas: perpendiculares a la superficie dentaria; están mineralizadas al interior
del cemento y no mineralizadas donde asoma del cemento. Estas fibras llegan a la pared alveolar, donde
también están mineralizadas.
CLASIFICACIÓN DEL CEMENTO
Se considera
dividido en dos capas: una externa, celular y otra interna, acelular ambos están formados por los
cementoblastos que se encuentran incluidos en el cemento.
La capa externa (celular):•cubre la mitad apical de la raíz, a veces se extiende sobre casi toda la
raíz, excepto en apical. El cemento tiene en su interior fibras de colágenas llamadas fibras de Sharpey que
provienen del ligamento periodontal que se inserta al cemento en un extremo y al hueso en el otro.
los cementoblastos o cementocitos, aparentan una forma típica ovoide con prolongaciones
filamentosas, como los osteocitos, aunque sin ser tan estrellados; sus ramificaciones llegan a
anastomosarse con las de las otras células •fija las fibras del ligamento parodontal; a estas fibras del
parodonto, que se dejan atrapar por el cemento, se les da el nombre de fibras perforantes.
La capa interna (acelular): •se encuentra libre de cementoblastos, es transparente, sin estructura, cubre
el tercio apical hasta casi la mitad de la raíz, es compacta, más mineralizada, y decrecimiento normal muy
lento. Es más delgada y está unida a la dentina
FORMACIÓN•
La formación del cemento es posterior a la dentina; se hace por capas
superpuestas a expensas de la parte interna del folículo o saco dentario, que conserva en este
momento los cementoblastos o productores de cemento. Existe, además, otra capa de células también

proveniente de la parte interna del folículo dentario las que dan origen al ligamento parodontal que es el
medio de fijación del diente o, más propiamente, el ligamento de articulación)•
El cemento tiene también la cualidad de crecer continuamente. Sigue formándose aun después de que el
diente ha hecho erupción. •

stologia esmalte, dentina, pulpa y cemento con imagenes teoricos julian.docx
 Estamos procesando este archivo...
Estamos procesando este archivo...
 Lamentablemente la previsualización de este archivo no está disponible. De todas maneras puedes descargarlo y ver si te es útil.
Lamentablemente la previsualización de este archivo no está disponible. De todas maneras puedes descargarlo y ver si te es útil.
Descargar
 Estamos procesando este archivo...
Estamos procesando este archivo...
 Lamentablemente la previsualización de este archivo no está disponible. De todas maneras puedes descargarlo y ver si te es útil.
Lamentablemente la previsualización de este archivo no está disponible. De todas maneras puedes descargarlo y ver si te es útil.