Secreción Biliar
Hígado y secreción biliar
El hígado del hombre es un órgano formado por dos lóbulos y pesa alrededor de 1,5 kg, y
constituye la víscera maciza más importante del organismo. Tiene dos vasos aferentes, la vena
porta y la arteria hepática, que aportan el75Vo y eI25Vo, respectivamente, del flujo sanguíneo,
pero transportan el oxígeno en una proporción del 50% cada una.
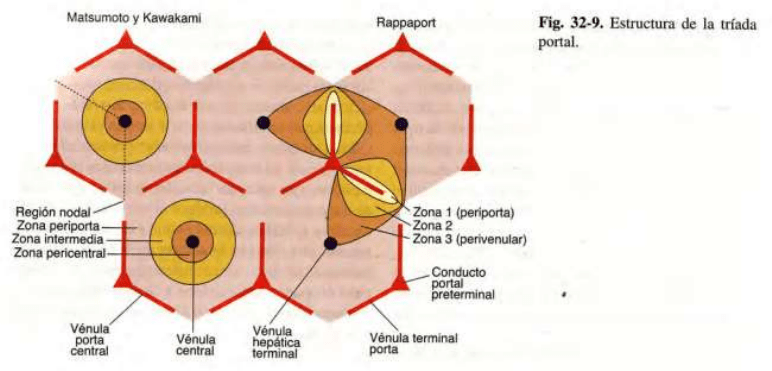
La organización fundamental del hígado es el lobulillo, que es un sistema de hileras de
hepatocitos dispuestas alrededor de la arteriola y la vena porta terminales. Desde la arteriola y
la vena porta terminales, entre las placas de hepatocitos fluye sangre sinusoidal hacia la vena
hepática terminal.
Funciones del hígado
1. almacenamiento
2. metabólicas
3. destoxificación (p. ej., la transformación de amoníaco en urea)
4. inmunidad
5. secreción biliar
Formación de bilis
El producto de la secreción hepática se denomina bilis, formada por un 80% de agua y un
20% de sustancias disueltas: proteínas, electrólitos, ácidos biliares, colesterol, lecitina y
pigmentos biliares. La bilis canalicular presenta solutos primarios -que inducen la formación de
bilis- y secundarios, que ingresan en la luz canalicular en respuesta al efecto osmótico de los
solutos primarios. La secreción primaria es una solución isotónica y contiene Na*, K* y Cl- en
concentraciones similares a las del plasma. Esta secreción primaria es estimulada por la CCK.
Cuando actúa la secretina, ésta estimula la secreción de los conductos biliares, 1o que
promueve una secreción acuosa y con mayor contenido de bicarbonato. Los solutos
secundarios principales son electrólitos, monosacáridos, aminoácidos y ácidos orgánicos. En
otras palabras, hay una secreción biliares dependiente del gradiente osmótico generado por
las sales biliares en la región periportal del lobulillo, de poco volumen (ya que las sales biliares
son poco activas en términos osmóticos) en comparación con la secreción independiente de
las sales biliares, generada a partir del gradiente osm6tico que producen otros iones en el nivel
de los conductos biliares (con intervención de la bomba de Na+- K+ ATPasa y sin intercambio
activo de bicarbonato por iones cloruro).
La alteración del flujo normal de bilis se denomina colestasis, caracterizada por un pasaje de
componentes biliares hacia la sangre, entre los que se destacan ácidos biliares v bilirrubina: un
marcador práctico de colestasis es una enzima de membrana, la fosfatasa alcalina (presente
en varios tejidos pero con predominio plasmático de su fracción hepática), cuyo valor suele
elevarse en etapa temprana en diversas patologías biliares. Entre las comidas la bilis se deriva
a la vesícula biliar. El epitelio de la vesícula extrae las sales y el agua de la bilis almacenada, con
lo que la concentración de ácidos biliares se multiplica entre 5 y 20 veces. Una vez que el
individuo comió, la vesícula se contrae y vacía el contenido de la bilis en el duodeno. El
estímulo más potente para la contracción de la VB es la CCK. Cada día se vierten al duodeno
entre 250 y 1.500mL de bilis.
Los ácidos biliares emulsionan los lípidos, y la superficie de acción de las diferentes enzimas
lipolíticas aumenta. Los ácidos biliares forman así micelas con los productos, de degradación
lipídica de la digestión, lo que incrementa el transporte hacia la superficie del ribete en
cepillo y favorece la absorción de los lípidos por las células epiteliales. Los ágidos biliares se
absorben en forma activa en el íleon y una pequeña fracción se excreta. Los ácidos biliares
son captados por el hígado para volver a excretarlos durante la digestión. Así el pool de ácidos
biliares recircula 2 veces en una digestión normal; esta recirculación biliar se denomina
circulaciones enterohepática, proceso con gasto energético para ingresar en los enterocitos
ileales y transferirlos a sangre portal, y para ser captadas por el polo sinusoidal del hepatocito
y segregadas en los canalículos.
Ácidos biliares
La cantidad total de ácidos biliares del orsanismo se calcula entre 2 y 5 gratnos; alrededor de-
0,5 gramos diarios se pierden en las heces, cantidad que es reemplazada por síntesis hepática
nueva.
Los ácidos biliares primarios son el ácido cólico y el quenodesoxicólico, producidos en una
relación 2:1; el ácido biliar secundario más importante es el desoxicólico, que origina del ácido
cólico. Hay otro ácido biliar secundario llamado litocólico que se origina del ácido
quenodesoxicólico. Estos ácidos biliares se conjugan en el hígado con glicina y taurina, para
formar sales biliares: glucocolato, glucoquenodesoxicolato, taurocolato,
tauroquenodesoxicolato, glucodesoxicolato y taurodesoxicolato. En el adulto predominan los
glucoconjugados sobre los tauroconjugados, con una relación 3:1.
Fosfolípidos y colesterol
La mayor parte de los fosfolípidos de la bilis está constituida por la lecitina, que contribuye
con la solubilidad del colesterol. Tanto la secreción biliar de fosfolípidos como de colesterol
dependen de la secreción de ácidos biliares. Las concentraciones de estos lípidos en la bilis
exceden la solubilidad en el agua y tienden a formar micelas.
El desequilibrio en las proporciones de sales biliares, lecitina y colesterol, con una
sobresaturación de este último, es el primer paso en la formación de cálculos biliares; esto
explica la mayor frecuencia de litiasis biliar en obesos y pacientes que reciben ciertas
hipolipemiantes (en ambos casos aumenta la concentración biliar de colesterol),.o en quienes
el pool (volumen total) de ácidos biliares está disminuido, como ocurre en enfermedades del
íleon (p. ej., enfermedad de Crohn), en grandes resecciones intestinales y en los que reciben
quelantes de sales biliares (como la colestirarnina) que se unen a ellas e impiden su absorción.
Por consiguiente: ¿cómo puede restablecerse el equilibrio micelar? Es de esperar que el
aumento en la cantidad de ácidos biliares lo logre, y es por eso que puede utilizarse un ácido
biliar sintético, el ursodesoxicólico, en ciertos pacientes con barro biliar o microlitiasis
vesicular, para su disolución.
Pigmentos biliares
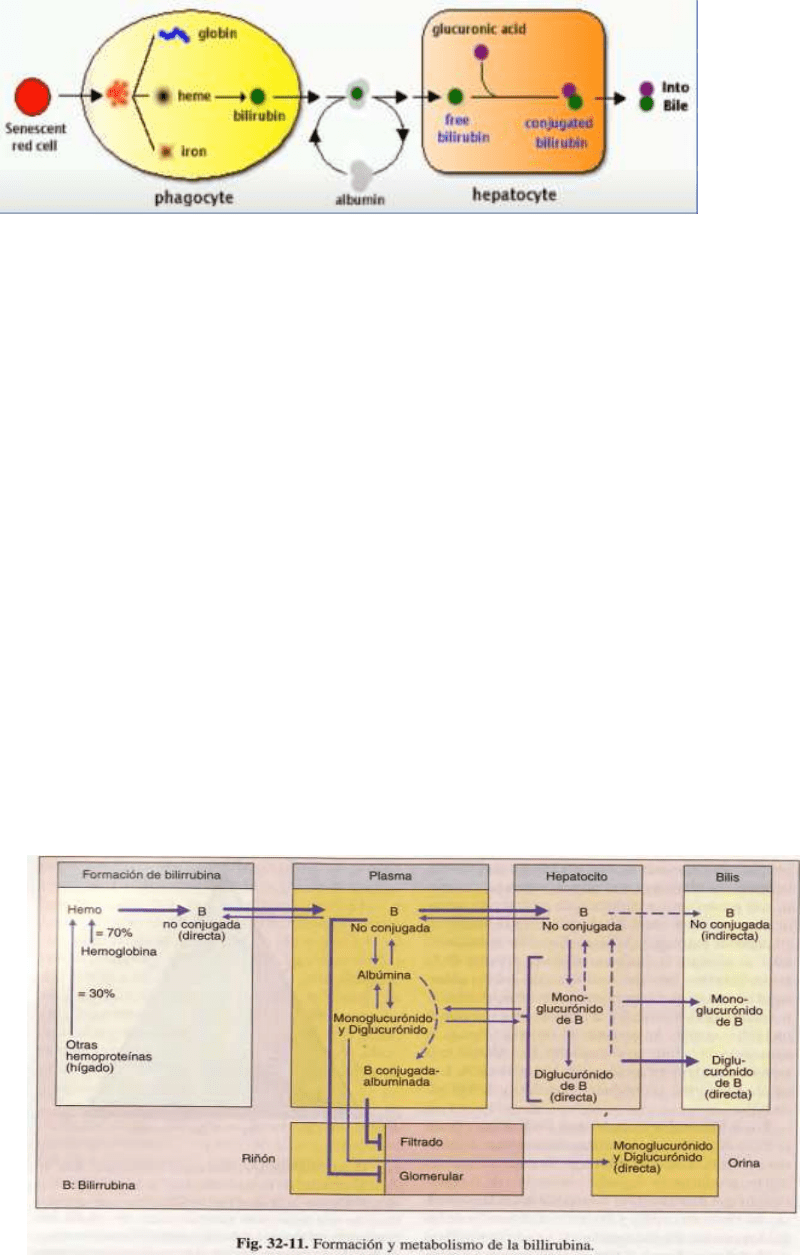
El color amarillo de la bilis se debe en mayor medida a un pigmento llamado bilirrubina (Bb).
Al destruirse los glóbulos rojos se liberan hierro, globina y hemo. Este último, por
transformaciones, produce la protoporfirina IX, de la que deriva la biliverdina y, por último -
por un mecanismo de reducción- la bilirrubina.
El 80-85% de la Bb tiene este origen. Un I5-20% se origina de eritrocitos intramedulares que
no alcanzan aún la circulación general y que se destruyen de manera prematura. Esta última se
llama Bb rápida o de shunt. Hay una llamada ultrarrápida formada en 24 horas por
biotransformación de sustancias hemínicas no eritrocíticas, como los citocromos contenidos
en el retículo sarcoplasmático liso.
La Bb formada se transporta casi por completo por la albúmina. Una pequeña cantidad se
fijaría a las globulinas alfa y beta, y una cantidad menor circula libre. La Bb que alcanza el
hepatocito es captada por un mecanismo no del todo conocido. Den tro del hepatocito la
reciben las proteínas "y" y "2", con las que se moviliza hasta alcanzar el retículo
sarcoplasmático liso. Allí se conjuga con ácido glucurónico, derivado del metabolismo
hidrocarbonado, en proporción lBb + 2 mol ác. glucurónico = diglucurónido de bilirrubina.
Una menor cantidad se conjuga como sulfato de bilirrubina. Una vez conjugada se convierte
en hidrosoluble, llega al polo biliar, donde se produce su excreción por un mecanismo activo
contragradiente. La bilis recorre los canales biliares y llega al intestino, donde la Bb directa o
conjugada es desconjugada por una beta glucuronidasa. La bilirrubina desconjugada se
reabsorbe en parte; luego le sigue una nueva captación hepática y un ciclo enterohepático
completo; otra parte se transforma en el intestino en urobilinógeno, que se reabsorbe y es
recaptado por el hepatocito en forma parcial; así se produce el ciclo enterohepático del
urobilinógeno; la porción que no fue captada por el hepatocito se elimina por el riñón. Otra
pequeña porción que no se absorbe se elimina junto a la materia fecal (urobilinógeno fecal o
estercobilinógeno).

La Bb indirecta o no conjugada es liposoluble, por 1o tanto, no se elimina por el riñón; en
cambio cuando refluye a la sangre una cantidad de Bb directa o conjugada filtra y se reabsorbe
en parte por los túbulos y se elimina en cierta cantidad por la orina. En condiciones normales
se producen 300 mg de Bb por día, de los cuales se eliminan en forma de urobilinógeno entre
150 y 200 mg diarios. La eliminación urinaria de urobilinógeno es de sólo unos pocos mg.
Urobilina y estercobitina son iguales desde el punto de vista químico; la diferencia en el
nombre se debe a la vía por la que se excretan.

Secreciones.pdf
 Estamos procesando este archivo...
Estamos procesando este archivo...
 Lamentablemente la previsualización de este archivo no está disponible. De todas maneras puedes descargarlo y ver si te es útil.
Lamentablemente la previsualización de este archivo no está disponible. De todas maneras puedes descargarlo y ver si te es útil.
Descargar
 Estamos procesando este archivo...
Estamos procesando este archivo...
 Lamentablemente la previsualización de este archivo no está disponible. De todas maneras puedes descargarlo y ver si te es útil.
Lamentablemente la previsualización de este archivo no está disponible. De todas maneras puedes descargarlo y ver si te es útil.