
Clase 1
Conceptos de salud
Sigerist definía a la salud como algo positivo, una actitud gozante ante la vida y una
aceptación alegre de las responsabilidades.
La Organización Mundial de la Salud (OMS) define a la salud como un estado de
completo bienestar físico, psíquico y social.
La cátedra define a la salud como una situación de relativo bienestar físico, psíquico, social
y ambiental, producto de la interacción entre las personas y el ambiente.
Salud:
● Integral: se distinguen diferentes variables biológicas, psicológicas, sociales y
culturales.
● Axiológicamente positiva: es un bienestar relacionado con el derecho a la salud y
a un ambiente saludable
● Procesual: se expresa en distintas emergentes.
● Relativa: condicionada según cada momento histórico biológico, social y cultural.
Prevención de la enfermedad
Prevención primaria: su tarea es suprimir los factores de riesgo y brindar medidas de
protección ante enfermedades reconocidas.
Ejemplo: vacunarse, uso de preservativo, enseñanza de la importancia del cepillado dental.
Prevención secundaria (diagnóstico y tratamiento): son acciones orientadas a lograr un
diagnóstico temprano, la captación oportuna y el tratamiento adecuado para el control de la
enfermedad con el fin de evitar su aparición o retrasar el proceso.
Ejemplo: control mamario, papanicolau.
Prevención terciaria (rehabilitación): su tarea es disminuir las secuelas asociadas con las
enfermedades y/o lesiones producidas, evitar las recaídas o complicaciones mediante
rehabilitación que permita al sujeto recuperar sus capacidades físicas, psíquicas y sociales.
Ejemplo: kinesiológica después de una fractura.
Enfoque protectivo promocionales
Los sistemas de salud de nuestro país funcionan pasivamente y se activan por iniciativa de
la demanda, es decir, las personas son quienes se acercan a los consultorios. A partir de
estos enfoques se orientan un conjunto de políticas públicas, cuyo eje sería la inclusión de
lo mental en la salud.
Para su planificación, evaluación, ejecución sería necesario estructurar equipos
multidisciplinarios y aportar una visión alternativa a la que hoy resulta hegemónica y
reduccionista.

La psicología debería hallarse plenamente integrada, no solo en interconsultas, sino
formando parte estable como psicólogos de la salud y psicólogos sanitarios en los equipos
de trabajo.
Determinantes sociales de la salud (DSS)
Son las condiciones en que las personas nacen, viven, crecen, trabajan y mueren. El
objetivo de los determinantes es esclarecer cómo las desigualdades se manifiestan
generando diferencia entre los grupos. Estas desigualdades son el resultado de la
interacción entre diferentes niveles de condiciones causales individuales, comunitarias y
macro contextuales.
Salud pública como respuesta del estado y de la sociedad
Primera: respuesta al enorme número de muertes y enfermedades que ocurren entre las
clases trabajadoras como resultado de la revolución industrial y la urbanización acelerada.
Segunda (1870-1970): respuesta a la microbiología, el advenimiento de los antibióticos, las
inmunizaciones masivas y medidas terapéuticas basadas en la intervención sobre los
individuos.
Tercera (1970): respuesta al aumento de los costos médicos, la aparición de patologías
crónico-degenerativas y el envejecimiento poblacional, se desarrolla la nueva salud pública
enfocada en el fomento y la promoción de la salud.
Clase 2
Dos modelos conceptuales de los determinantes
1. Modelo de la OMS (2008)
Las condiciones sociales en las cuales una persona vive son los determinantes más
importantes del estado de salud. Los determinantes sociales de la salud explican las
inequidades sanitarias, las diferentes injusticias en los países que respecta a la situación
sanitaria. Las condiciones de vida dependen de fuerzas políticas, sociales y económicas.
Las desigualdades en la forma en que está organizada la sociedad hacen que las
posibilidad de desarrollarse en la vida y gozar de una buena salud están desigualmente
distribuidas dentro de una sociedad y entre distintas sociedades.
2. Modelo de Pedro Castellano (1998)
Postula un circuito de retroalimentación de distintos niveles de análisis.
Ejemplo: consumo de drogas en las villas
Singular: estilo de vida: individuo que toma decisión de consumo.
Particular: condiciones de vida: familia, barrio, grupos de pares que consumen, educación,
relaciones horizontales, desempleos en la villa porque no contratan.
General: modo de vida: cultura y sociedad, políticas económicas, narcotráfico como
modelos de operación, de organización de la sociedad.

La responsabilidad de los Determinantes Sociales de la Salud es demostrar la causalidad
entre ellos: sobre el consumo de drogas, chicos que no van a la escuela, una familia
desempleada.
Clase 3
Modelos de causalidad
1. Modelo de causa simple/ efecto simple: una sola causa para cada efecto, se
relacionan en forma lineal. Perspectiva reduccionista, se relacionan agentes simples con
enfermedades específicas, lo cual fue incapaz de brindar soluciones eficaces y eficientes a
nivel poblacional: paradigma individual-restrictivo.
2. Modelo de causa múltiple- efecto simple: más de una causa para una enfermedad, el
ambiente también actúa en la causación de las enfermedades, cumple la función de
facilitador para la producción de enfermedades.
Ejemplo: la diabetes, las causas pueden ser varias: la edad, índice de masa corporal,
sedentarismo, mala alimentación, etc.
3. Modelo causa múltiple- efecto múltiple: hablamos de determinantes, la enfermedad es
concebida como un evento poblacional que tiene lugar en múltiples niveles sistemáticos,
interconectados y jerarquizados: paradigma social expansivo.
Paradigma de la complejidad y la salud pública.
Saforcada diferencia dos paradigmas
1. Paradigma individual- restrictivo: tiene una visión simplificada de los problemas de
salud, tiende a buscar las causas simples que determinan los mismos a partir de un
reduccionismo biológico. Toma al ser humano descontextuado de sus marcos
socio-ecológicos y opera desde posiciones valorativas hegemónicas y principistas.
Desde este paradigma se estudia el cuerpo humano como una máquina, desde partes
aisladas. De aquí proviene la idea de una enfermedad causada por solo una causa. La
consecuencia de disponer al cuerpo humano fue perder la integridad holística del paciente,
dando por resultado, una ineficacia cada vez mayor para producir el efecto de curación,
mayores costos de tratamientos y mahor sufrimiento en los pacientes y sus familias.
2. Paradigma social expansivo: tiene una visión aplicada o compleja de los problemas de
salud, tiende a la búsqueda de las tramas causales que los determinan e integran en las
solución de estos, hay aportes de distintos campos disciplinarios.
Cinco conceptos centrales que hacen al paradigma de la complejidad vinculados a
problemáticas del campo de la salud pública.
1. Proceso salud-enfermedad
Las personas presentan distintos grados de salud y de enfermedad. Este proceso, según
cada individuo, está determinado por su propia estructura psicofísica en interacción con el
medio. Los problemas de salud son emergentes porque emergen de cierto proceso histórico

que anuda diferentes procesos sociales, económicos, políticos, culturales, que dan como
resultado distintos niveles de salud en cada grupo social, en cada momento histórico.
2. Niveles de análisis en el campo de la salud pública.
Los emergentes del proceso salud- enfermedad deben ser analizados en distintos niveles
de análisis.
Ejemplo: tabaquismo, debe ser analizado a nivel del sistema familiar, el grupo de pares, la
escuela.
3. Epistemologia
La epistemología tiene la tarea de identificar los determinantes del proceso de salud
enfermedad y sus relaciones.
con base en el paradigma cartesiano, la epistemología tradicional tomó la idea de causas
únicas y simples para los fenómenos de salud, pero luego desarrolló esquemas más
complejos como el de causa múltiples efecto múltiple: varias causas para una enfermedad,
aunque ninguna de ellas es suficiente por sí sola para determinar con certeza la aparición
de la enfermedad. Se aplica entonces la denominación Factores de riesgos para referirse
a las variables que incrementan las posibilidades de padecer dichas enfermedades, pero
que no las determinan.
Ejemplo: fumar es un factor de riesgo porque incrementa las posibilidades de tener cáncer.
4. Auto-organización
Todos los determinantes y agentes del proceso salud enfermedad pueden ser considerados
fenómenos autoorganizados.
Redes: La causalidad compleja implica otra cosa que pensar en redes de red, es decir,
cómo se entraman las redes de procesos que ocurren en los distintos niveles de análisis.
Las redes son de estructura autoorganizadas que evolucionan en el tiempo, se pueden
pensar como el tejido donde se entrelazan las vidas de las personas. Las redes son el
ámbito en el que participamos de la construcción del mundo.
En el campo de la salud nos interesan:
Las redes sociales personales: la suma de todas las relaciones que un individuo percibe
como significativa, una red personal estable, confiable, afectiva, protege a las personas de
las enfermedades, actúa como agente de ayuda y derivación.
Las redes sociales comunitarias: son aquellas presentes en los procesos de organización
comunal. Estas redes se caracterizan por la diversidad de actores que involucran, y que
vinculan personas, grupos u organizaciones provenientes de diferentes sectores de la
comunidad y permiten potenciar los recursos que cada miembro posee, al compararlo con
los demás miembros y la creación de alternativas novedosas para dar respuesta a
necesidades y problemáticas compartidas.
Las redes de establecimiento y servicios de salud: integrado por centros de atención
primaria de la salud, hospitales, laboratorios, farmacias, etc. Esta red intenta asegurar a los
usuarios la integralidad y continuidad en los procesos asistenciales.

Las redes y grado de organización comunitarias están vinculadas con el logro de
una salud colectiva, captando la participación comunitaria y fortaleciendo los
vínculos de la comunidad, brindando contención y servicios específicos a aquellos
miembros de la comunidad que lo necesitan
5. Diversidad en el campo de la salud pública.
Una comunidad diversa es una comunidad resistente, capaz de adaptarse mejor a
situaciones más complejas y cambiantes. El concepto diversidad se contrapone a la idea de
una salud entendida en términos absolutos, ya sea que lo pensamos en relación a la
singularidad de cada sujeto, cada grupo, cada cultura o momento histórico, cada grupo
social pertenece a una determinada cultura y constituye pautas y valores referidos a la salud
y con la enfermedad que son válidos para dicho contexto cultural.
Pobreza, inquietud y salud: el nivel de salud de una población está fuertemente
relacionado con el tipo de vivencia que habita, el saneamiento ambiental del barrio en que
vive, su nivel nutricional, sus posibilidades de acceso a la educación, servicios de salud, etc.
es decir, con sus condiciones de vida. El aumento de la pobreza y la inequidad limitan
seriamente las posibilidades de alcanzar niveles aceptables de salud, por lo que su
reducción es la primera meta que se plantean todas las políticas de desarrollo humano y
sanitario.
Clase 4
Paradigmas
1.Estructura y naturaleza del saber
Posición salubrista: El sistema conceptual multidisciplinario, orienta la praxis y las
elaboraciones teóricas todas las disciplinas biológicas, psicológicas y sociales que aportan a
la comprensión de la dinámica de la vida humana, entendiendo que ésta es de naturaleza
esencialmente social. Conjunto de varias disciplinas, que tienen una mirada social, trabajan
en conjunto.
Posición clínica: El sistema conceptual es mono o bi-disciplinario, siendo la biología o la
psicología o la psicobiología el marco teórico desde el cual se significa y valora la realidad
del campo de la práctica y se construye la teoría. Se une a 1 o 1 disciplina ligado a lo
biológico, dejando por fuera otras disciplinas.
2. Objeto del saber
Posición salubrista: El proceso de salud-enfermedad, concibiendo la salud como el mayor
estado de bienestar físico, psíquico y social posible en función del contexto psico
sociocultural y económico-político de que se trate. Es expansiva con una mirada compleja.
Posición clínica: La enfermedad, entendiendo el estado de salud como ausencia de
enfermedad. Mirada individual.
3. Posición científico técnica
Posición salubrista: Opera evidenciando un proceder científico expansivo, inmediata
incorporación, a los marcos teóricos utilizados y a las orientaciones tecnológicas, de todas
las disciplinas que dan cuenta del devenir de la vida humana y su dinámica sociocultural, lo

que lleva a la concepción de cada ser humano como una entidad bio-psico-socio-cultural
económico-política. Mirada integral, importancia del medio ambiente, del contexto.
Posición clínica: En la búsqueda de comprensión y en la elaboración de estrategias de
solución opera sobre la base de una pretensión científica, la medicina omite todo lo que no
pertenece al campo de la biología. Desde la enfermedad.
4. Hipótesis etiológica utilizada
Posición salubrista: las hipótesis son etiológico-integrales, sustentandose para su
formulación en el marco teórico-técnico de la epidemiología integral.
Posición clínica: Las hipótesis que se manejan son etiopatogénicas, las cuales se apoyan
en el marco teórico-técnico de la clínica.
5. Componentes involucrados en la hipótesis epidemiológica considerada
Posición salubrista: Las hipótesis involucran, por lo menos, a la tríada ecológica: huésped,
agente y ambiente humano (social y natural). La nueva salud pública lleva a implicar, en las
hipótesis de trabajo, el concepto de campo de salud y sus componentes: psicobiológico,
ambiente humano, estilos de vida y Sistema de Salud. Medioambiente incluido, parecido al
modelo de Lalonde. Es un medio ambiente social, no solo físico.
Posición clínica: Los componentes tomados en cuenta son: huésped y agente. Causa y
efecto
6. Concepción antropológica y del escenario de la práctica.
Posición salubrista: El ser humano es tomado en cuenta, en tanto instancia relacional,
como participante del proceso de salud-enfermedad y portante de los emergentes de este
proceso; estando el escenario de la práctica conformado por conglomerados sociales en
equilibrio inestable en cuanto a los emergentes de este proceso.
Posición clínica: El ser humano es tomado en cuenta en tanto nicho de la enfermedad,
actual o potencial, y el escenario de la acción es un espacio configurado por individuos
enfermos o en peligro de enfermar.
Promocion y prevencion
Promoción
La promoción de la salud se dirige a modificar los determinantes de la salud,son políticas
promotoras que permitan el acceso a la salud positiva. Determinan medidas que aumentan
la salud y el bienestar general de las poblaciones. Además, tienen un enfoque amplio y
englobador, las acciones se centran en los procesos sociales y políticos que influyen en la
calidad de vida, acciones que dan énfasis a la equidad, el bienestar y la mejora de la calidad
de vida de la población en general, tomando un enfoque integral, multidisciplinario y
multisectorial. (establecimiento de políticas y programas de los sectores gubernamentales,
los cuales incluyen simultáneamente a los sectores de trabajo, educación, vivienda, justicia,
transporte, ambiente, cultura y desarrollo social). Se busca modificar las condiciones de vida
para que sean dignas y adecuadas, lograr un óptimo nivel de vida y de salud. (proceso
salud-enfermedad), asegurar la igualdad de oportunidades y capacitar a las personas y
comunidades para que conozcan y controlen los determinantes de su salud. El objetivo
fundamental: actuar sobre los determinantes de la salud, sobre aquellos factores que
pueden mejorar o deteriorar al proceso salud-enfermedad.

Debe ser interdisciplinaria
Las acciones de la promoción de la salud requieren de un conjunto interrelacionado de
varias disciplinas académicas -como pueden ser la sociología, la psicología, la
epidemiología, la comunicación, la filosofía, la economía, la medicina social y la educación-
para lograr sus objetivos. Para que creen un campo teórico con identidad propia y con
técnicas y metodologías adecuadas para contribuir al logro de una sociedad más justa y
equitativa.
Se desarrollan a nivel “estructural”
Donde se plantean las acciones para modificar los ambientes (físicos, sociales, culturales,
políticos) para influir en determinantes de las condiciones de vida/salud; y otro cuyas
actividades están dirigidas a lograr cambios en los “estilos de vida”.
La promoción de la salud se encarga de:
1. Construir políticas públicas saludables, entornos favorables a la promoción de
la salud: mejoramiento de los entornos físicos, sociales, culturales, económicos.
Para potenciar al máximo la salud y aumentar el nivel de calidad de vida.
2. Fortalecimiento de la acción comunitaria: empoderamiento: proceso de acción
social que promueve la participación de las personas, organizaciones y
comunidades hacia metas de incremento del control individual y comunitario, eficacia
política, mejora de la calidad de la vida en comunidad y justicia social) ,
3. Desarrollo de aptitudes personales: estilos de vida que comprenden
comportamientos saludables, pero también actitudes y prácticas tales como
tolerancia, solidaridad, respeto por las diferencias y los derechos humanos,
participación que inciden en la vida colectiva.
4. Reorientación de los servicios de salud: en el caso de los servicios de salud es
indispensable la capacitación del personal en PS para que incorporen estrategias de
promoción.
Ejemplo: el empleo y las buenas condiciones de trabajo, la mejora de la escolarización y
las experiencias educativas positivas, la vivienda con buenas condiciones habitacionales, la
disminución de los estigmas y de la discriminación, la neutralización de la violencia, la
buena alimentación, el fortalecimiento de las redes de apoyo social, el respeto de los
derechos y de la capacidad de autonomía de las personas, etc.
La carta de Ottawa identifica 3 estrategias
1. Abogacía de la salud: todas las acciones que tienen el fin de hacer visible algún
problema sanitario en particular y conseguir apoyo y compromiso político para la
formulación de programas para dar respuesta al mismo.
2. Empoderamiento para la salud, implica un empoderamiento individual y colectivo
que tiene el fin de facilitar que todas las personas puedan desarrollar su potencial de
salud a través de información sanitaria, desarrollando habilidades y favoreciendo la
participación en la formulación de políticas y programas de salud.
3. Medición a favor de la salud, es un proceso en el cual, si hay afectación de
intereses de distintos grupos se debe mediar o poner de acuerdo.
Prevención
Prevención primaria
Trata de suprimir los factores de riesgo y/o brindar medidas de protección específica ante
enfermedades reconocidas. La meta de los programas de prevención primaria radica en
llegar a la mayor cantidad posible de grupos de población que están en riesgo de sufrir un
daño determinado. La prevención primaria de la enfermedad es la acción que considera a
los individuos y las poblaciones como expuestos a factores de riesgo identificables.
Ejemplo: las actividades desarrolladas con el fin de prevenir el VIH y otras enfermedades
de transmisión sexual, mediante el uso de preservativos; los programas educativos para
enseñar cómo se transmite y cómo se previene el dengue.
Prevención secundaria
Son acciones orientadas a lograr el diagnóstico temprano, la captación oportuna y el
tratamiento adecuado para el control de las enfermedades. El objetivo es evitar su aparición
o retardar su progreso y la ocurrencia de secuelas.
Ejemplo: tratamiento de la hipertensión arterial en sus estadios iniciales realizando un
control periódico y el seguimiento del paciente, para monitorear la evolución y detectar a
tiempo posibles consecuencias relacionadas con la enfermedad de base. La enfermedad
está ya se ha desarrollado, la persona ya presentó un cuadro cardiovascular determinado,
la idea es asistir esa enfermedad para que no queden secuelas: internarse, hacerse todos
los estudios necesarios, tratar el cuadro para que no queden secuelas. Se trabaja sobre
personas enfermas, se trata de evitar que empeore con un tratamiento.
Prevención terciaria
El objetivo es disminuir las secuelas asociadas con las enfermedades y/o lesiones una vez
producidas, reducir y/o evitar las recaídas o complicaciones mediante medidas de
rehabilitación e inclusión, que permitan al sujeto recuperar sus capacidades físicas,
psíquicas y/o sociales. En la prevención terciaria son fundamentales el control y el
seguimiento, para lograr una efectiva adhesión al tratamiento y a las medidas de
rehabilitación oportunamente adoptadas.
Ejemplo: se puede mencionar la realización de fisioterapia luego de retirar un yeso por
fractura o luego de una cirugía reparadora sobre lesiones en la rodilla de un deportista.
Ejemplos promocion
Ejemplo prevención
Si trata de conocer los derechos, de una
sexualidad saludable, donde pueden
conseguir preservativos
Si trata sobre el riesgo, enfermedades de
trasmisión sexual es promocion primaria
Intervenciones en el consumo problemático
de drogas, creando espacios recreativos,
donde los niños empiezan aprender lo que
es un trabajo en equipo, a trabajar en
conjunto con la comunidad como por
ejemplo la cancha
Aumento de las áreas verdes.Se ha
encontrado que las personas que viven
cercanas a zonas verdes realizan más
actividad física y tienen mejor calidad de
vida en general
Campañas antitabaco

clase 5
Epidemiología
Es el estudio de la distribución y de los determinantes de los acontecimientos relacionados
con la salud en poblaciones específicas, y la aplicación de este estudio al control de
problemas sanitarios, presta apoyo en la medicina clínica, como preventiva.
Para el estudio de una enfermedad cualquiera es necesario el conocimiento de su
frecuencia, que se manifiesta en distintos tipos de indicadores.
Cifras absolutas: señalan cuantos hechos existían en cierta fecha y ayudan a definir la
magnitud de un problema.
Frecuencias relativas: provienen de relacionar una frecuencia absoluta con otra y otras. Se
consideran los más usados en medicina y salud pública.
Razones: señala el tamaño de un nº respecto a otro que se toma como la unidad. Es un
indicador fácil de calcular, y permite comparaciones rápidas y concisas.
Proporciones: Permiten comparar 2 grupos de tamaño distinto. Se expresan en términos
de porcentaje o porcentaje. Se puede valorar la importancia de un fenómeno respecto a la
totalidad.
Tasas: Para medir el riesgo de que ocurra un evento y poder hacer comparaciones válidas,
se debe relacionar ese evento con la población en la cual aconteció o puede acontecer.
Para que la comparación sea válida se deben cumplir ciertos requisitos: los términos de la
relación, deben referirse al mismo lugar, mismo lapso y misma población. Se pueden
clasificar de acuerdo a la naturaleza del evento (natalidad, morbilidad, letalidad, etc.); o de
acuerdo a la constitución de la población (crudas, específicas, etc.).
Indicadores de Mortalidad: Son muy utilizados, ya que se basan en un hecho definitivo y
fácilmente comprobable.
Tasas de mortalidad: Es fácil de calcular, pero su simplicidad la hace inadecuada para
comparar situaciones que varían en relación con las características de la población.
Indicadores de morbilidad:La morbilidad puede medirse en términos de personas enfermas
o de episodios de enfermedad, y estimarse la duración de c/u.
Incidencia: Es un indicador útil sea para buscar agentes causales o quiera conocer el
impacto de ciertas medidas sobre el desarrollo de una enfermedad.
Prevalencia: indica la frecuencia de una enfermedad. Permite medir la carga de la
enfermedad sobre la población, en un lapso dado
Clase 6
Planificación
El propósito de la planificación es fijar cursos de acción con el propósito de alcanzar
determinados objetivos, mediante un uso eficiente de los medios. Se la asocia a acciones
tales como organizar, coordinar, ordenar y prever; y a la búsqueda de una cierta optimización
en el empleo de los medios disponibles. Se trata de lograr que sucedan hechos que de otro
modo no hubieran sucedido, o de crear opciones y alternativas donde antes no existían.

La ONU define a la planificación como los procesos por el que se definen los objetivos de
mediano y largo plazo de una organización, así como los planes de recursos para
alcanzarlos.
¿Por qué es importante planificar?
Porque es la planificación la que otorgará coherencia y racionalidad a las decisiones que van
a traducirse luego en una serie de actividades sistemáticamente organizadas, las cuales
procurarán alcanzar determinados fines preestablecidos.
Niveles de operación: plan, programa y proyecto.
Plan: Se refiere a las decisiones de carácter general que expresan los lineamientos políticos
fundamentales, las estrategias de acción y el conjunto de medios e instrumentos que se van
a utilizar para alcanzar las metas y objetivos propuestos. El plan es el parámetro
técnico-político dentro del cual se enmarcan los programas y proyectos.
Ejemplo: Plan Nacional de Salud Mental
Programa: Se refiere a un conjunto organizado, coherente e integrado de procesos
expresados en un conjunto de proyectos relacionados o coordinados entre sí.
Ejemplo: Diversos programas regionales que pueden estar a cargo de la administración
nacional y/o provincial pueden enmarcarse en el Plan Nacional de Salud Mental
Proyecto: Se refiere a un conjunto de actividades concretas, coordinadas e interrelacionadas
entre sí.
Ejemplo: cada una de las instituciones asistenciales comprendidas dentro de los servicios de
salud mental y/o adicciones se halla en condiciones de presentar un proyecto de adecuación
institucional que esté alineado con las formulaciones planteadas en el plan y/o programa.
Estilos de planificación: Normativa y estratégica
1. Planificación Normativa: Este tipo de planificación restringía la conducta e iniciativa de
los otros actores sociales (objeto de la planificación). Se basa en el supuesto de que el poder
de la decisión está bajo el control del planificador, quien analiza previamente los
comportamientos humanos, fija los deseables y arbitra los medios para lograrlo.
1.a. Críticas a la planificación normativa
● Tecnocrática: son los técnicos los que saben y deben determinar las prioridades
sociales, las necesidades objetivas, las mejores soluciones y estrategias a aplicar.
● Centralista: el organismo ejecutivo planificador es el actor central de la intervención.
● Autoritaria: se funda en la autoridad del Estado, y su poder de coerción
● Poco Realista: supone el contexto estable, predictible, y los objetivos diseñados
aceptados universalmente, sin despertar oposición.
2. Planificación estratégica: Las decisiones se adoptan en contextos de incertidumbre, se
constata la existencia de otros actores que también planifican, seleccionan y priorizan cursos
de acción posibles que se complementarán y/o chocaran con los que sustenta el sujeto
planificador. La planificación comienza a ser concebida como un proceso dinámico, ya que se
trata de una actividad que no termina con la formulación de un plan determinado, sino que
implica un reajuste permanente entre medios, actividades y fines a través de los cuales un

actor en permanente cambio (ej: equipo de salud) trata de incidir sobre una realidad que
también se halla en permanente proceso de transformación.
2.a. Ventajas de la planificación estratégica:
● La realidad es compleja, multidimensional y dinámica
● Aprovecha las oportunidades y alternativas que aparecen en el proceso social
● Minimiza obstáculos y establece cursos de acción para superarlos
2.b Momentos de la planificación estratégica:
2.b.1. Momento explicativo (diagnóstico): El diagnóstico es el momento inicial de la
planificación, en que se efectúa el análisis de la situación de salud y la identificación de los
núcleos problemáticos presentes, por esto, se realiza el análisis de la situación actual de la
población, el cual proporciona datos e información acerca de la realidad sobre la que se va a
actuar. Es importante que el análisis sea integral y completo de los problemas de salud de la
comunidad y a continuación se realice una apreciación de los determinantes sociales,
culturales, psicológicos y biológicos que inciden sobre ese daño, o el factor de riesgo
identificado. Para que la fundamentación sea adecuada deben cumplirse dos cuestiones:
Explicar la prioridad y urgencia del problema para el que se busca solución; y justificar por
qué este plan/proyecto/programa es la solución más adecuada a llevar a cabo.
2.b.2. Momento normativo (formulación de objetivos y metas) : Se trata de comprobar la
situación diseñada del futuro, con la situación observada en el presente.Tanto los propósitos
como los objetivos definen la nueva realidad que se desea lograr al concluir el proyecto. Las
metas operacionalizan los objetivos, estableciendo cuánto, cuándo y dónde se realizarán
éstos, de modo que las actividades y las acciones correspondientes puedan ser claramente
establecidas, permitiendo determinar el plazo que demandará realizarlas.
Hay dos clases de objetivos: generales y específicos:
1. Generales: expresan de forma clara el propósito central del proyecto.
2. Específicos: deben hallarse comprendidos en el objetivo general y representan a los
pasos que se requieren para alcanzarlo.
Ejemplo objetivo general
Ejemplo objetivo específico
Meta
Disminuir la prevalencia de los
embarazos en la población
adolescente de la localidad José
Puente Andrés mediante el
fortalecimiento y la coordinación
de los servicios de salud,
educación y protección social
1- Promover la inclusión de programas de
educación sexual integral en los currículos
de las escuelas secundarias de la zona,
generando las condiciones para
implementarlos
Asegurar que, para el año 2016,
las 4 escuelas secundarias de la
zona hayan incluido en su currícula
los contenidos del Programa de
Educación Sexual Integral
propuestos por el Ministerio de
Educación Nacional
2- Garantizar a los adolescentes que residen
en la localidad el acceso a la información y
orientación para la adopción de conductas
saludables y seguras

3- Incrementar el uso actual de métodos
anticonceptivos en las y los adolescentes
sexualmente activas/os y en las madres
adolescentes del área.
4- Garantizar el acceso de los adolescentes
a las prestaciones de servicios asistenciales
en materia de salud sexual y procreación
responsable.
5-. Fomentar la participación de los/as
jóvenes y de miembros de su entorno
significativo en temáticas afines a la salud
sexual y reproductiva.
2.b.3. Momento estratégico (construcción de la viabilidad): para efectuar un análisis de
viabilidad, se emplean herramientas como la revisión de antecedentes empíricos, análisis de
evidencias, la construcción de escenarios y el análisis FODA, que analiza fortalezas con que
cuenta la comunidad, oportunidades, debilidades, y amenazas que pueden afectar la marcha
del Plan.
Cobra importancia el concepto de viabilidad, concebida en 3 dimensiones:
1. Institucional: comprende recursos y capacidades organizativas, obstáculos o
resistencias al cambio.
2. Económica: evaluación de recursos disponibles, ventajas económicas.
3. Política: identificación de aliados a favor del programa y adversarios.
2.b.4. Momento táctico operacional (evaluación e implementación)
1. Definición de los beneficiarios del plan-programa-proyecto: 2 tipos de
destinatarios diferenciados, los directos (los favorecidos directamente por la acción
del plan; y los indirectos (que quedarán comprendidos en los impactos del plan).
2. Cobertura espacial: Indica el espacio físico o zona de influencia que cubrirá el
plan/programa/proyecto.
3. Caracterización de actividades: La organización, ordenamiento y coordinación en el
tiempo y en el espacio de todas las tareas que deben realizarse para el logro de los
productos, metas y objetivos del plan/prog/proyecto.
4. Evaluación: herramienta de análisis y mejora de todo proceso organizado. Compara
los objetivos con los resultados, modifica y mejora el plan-programa-proyecto; mejora
las actividades; y adecua las intervenciones a las necesidades reales de la población.
Atención Primaria de la Salud (APS)
Se definió a la APS como la asistencia esencial, basada en métodos y tecnologías prácticos,
científicamente fundados y socialmente aceptables, puesta al alcance de todos los
individuos, mediante su plena participación, y a un costo que la comunidad y el país puedan
soportar. La Atención Primaria forma parte del sistema nacional de salud, constituye la
función central y el núcleo principal. Representa el primer contacto de los individuos, la
familia y la comunidad con el sistema nacional de salud; lleva lo más cerca posible la
atención de salud al lugar donde residen y trabajan los individuos y constituye el primer
elemento de un proceso permanente de asistencia sanitaria
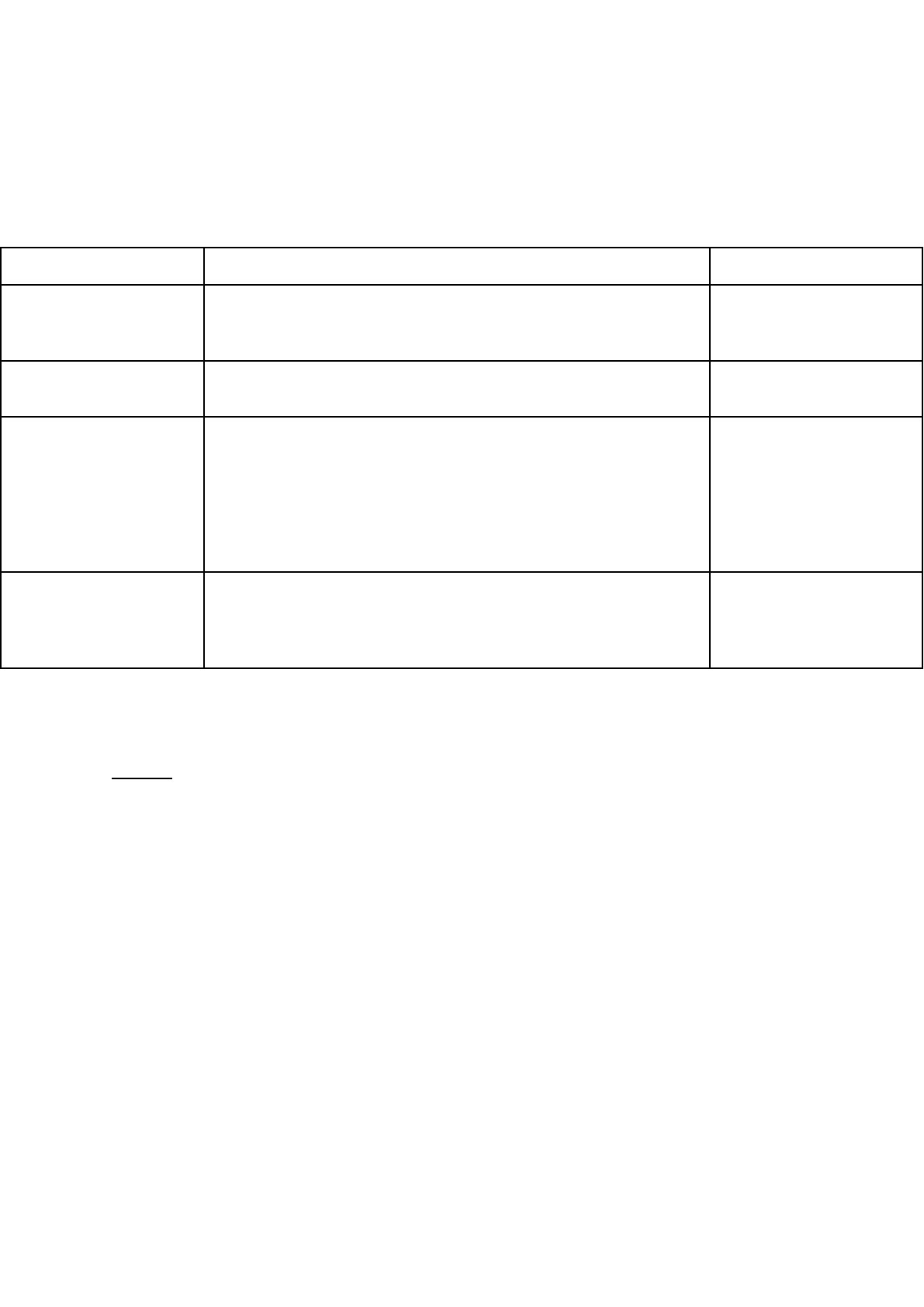
Enfoques
Enfoque
Definición o concepto
Priorización
APS selectiva
Se centra en un número limitado de actividades de
inmunización.
Ejemplo: control de crecimiento.
Conjunto específico de
actividades focalizadas
en los pobres.
APS de nivel de
atención
Se refiere a que la APS es solo la puerta de entrada de la
población al sistema de salud.
Primer nivel de atención
de un sistema de salud.
APS estrategia de salud
integral
Es la asistencia sanitaria basada en una estrategia de salud
integral (abordaje de la salud tanto física, psicológica y social)
próxima a todas las personas y familias de una comunidad,
promoviendo su plena participación y acercando la atención de
la salud al lugar donde residen y trabajan las personas, y
constituyendo el primer paso de un proceso permanente de
asistencia de salud
Estrategia de la
organización de los
servicios de salud para
promover salud integral
APS enfoque de
derechos
Concibe la salud como un derecho humano y destaca la
necesidad de afrontar los determinantes sociales y políticos de
la salud de modo de alcanzar mayor equidad de la población en
el acceso a la salud.
Filosofía que impregna el
sector salud como sector
social y político
La APS renovada hace una distinción entre valores, principios y componentes
fundamentales
Valores
Son esenciales para establecer las prioridades nacionales y para evaluar si esas prioridades
responden a las necesidades y expectativas de la población. Toda política de salud parte, en
la definición de sus objetivos y metas, de ciertos valores de acuerdo al contexto social,
histórico, político y económico donde se desarrolla.
Cuando se aborda el derecho a la salud es necesario abordar al mismo tiempo la equidad en
salud.
La equidad se refiere a la ausencia de diferencias injustas en el estado de salud y en el
acceso a la atención de la salud, promuevan el acceso al derecho a la salud y, en
consecuencia, buscan reducir la inequidad existente en el sistema de salud.
Ejemplo: todos los individuos que se acercan a un centro de salud y demanden un método
anticonceptivo deben ser atendido equitativamente, no sólo entregar el método
anticonceptivo sino también tener la capacidad de interactuar según las diferentes
necesidades de una manera satisfactoria en todos los casos.
Como el derecho a la salud está unido al valor de la equidad, a su vez refleja y ayuda a
reforzar la solidaridad social, otro valor esencial en un sistema de salud basado en la APS.

La solidaridad es el grado en el que los miembros de una sociedad trabajan conjuntamente
para definir y conseguir el bien común. Los sistemas de salud basados en la APS requieren
de la solidaridad social para posibilitar que el sector salud trabaje conjuntamente con otros
sectores y actores, su cooperación es necesaria para mejorar la salud y las condiciones que
influyen en ella.
Ejemplo: para la promoción de la salud sexual y reproductiva en adolescentes seria
necesario el trabajo conjunto con el sector educativo.
Principios
● La orientación de los servicios de salud hacia la calidad: capacitar a los
profesionales de salud con conocimientos e instrumentos necesarios para evaluar la
eficacia, efectividad y la seguridad de las intervenciones preventivas y curativas.
● Dar respuesta a las necesidades de salud de la población: las necesidades
pueden ser definidas de forma objetiva si son definidas por expertos o por normas
preestablecidas o pueden ser definidas de manera subjetiva que son las necesidades
percibidas por las personas o por la población. Las necesidades subjetivas son
importantes para un sistema basado en la APS, ya que debe atender las necesidades
de la población de forma integral, respetando las diferentes necesidades de las
personas según su género, etnia, situación socioeconómica, política, religiosa, etc.
También este principio promueve el poder que tiene toda la población de visualizar
sus propias necesidades y de promover la participación comunitaria en la planificación
de los programas y proyectos de salud
● Responsabilidad y rendición de cuentas: la responsabilidad de los gobiernos en el
cumplimiento de los valores y principios de la APS es imprescindible para garantizar
el acceso de la población al derecho a la salud y a todos los derechos sociales. El
estado debe garantizar las condiciones que aseguren los recursos necesarios para
satisfacer las necesidades de salud de la población.
● Sustentabilidad: Los sistemas de salud basados en la APS deben programar sus
acciones de acuerdo a los conceptos de la planificación estratégica abordando los
problemas de salud de acuerdo al logro de objetivos y metas claras y sostenidas a
largo plazo más allá de los cambios de gobierno.
● Participación ciudadana: Es importante la participación de toda la comunidad, ya
que esto garantiza que el sistema de salud refleje los valores sociales y proporciona
un modo de seguimiento y evaluación de las acciones públicas.
● Intersectorialidad: El sector de salud debe trabajar con diferentes sectores o actores
(educación, vivienda, medio ambiente, planificación urbana, etc) para velar por que
las políticas públicas se ordenen con el fin de maximizar su potencial contribución a
la salud.
Componentes elementales
● Cobertura y acceso universal: la cobertura universal implica que los mecanismos de
financiación y organización son suficientes para cubrir a toda la población, eliminando
la capacidad de pago por parte de las personas como barrera de acceso al sistema
de salud. También la accesibilidad implica la ausencia de barreras y obstáculos a la
atención de salud, ya sea de tipo geográfico, eco, sociocultural, de género o etnia.

● Fortalecimiento del primer nivel de atención: se prioriza el 1er nivel de atención,
de promoción de salud y de prevención primaria, por lo que los sistemas de salud
deben reorientar sus prácticas priorizando las acciones de promoción y prevención
para que la población mantenga su salud lo mejor posible o la recupere.
● Atención integral, integrada y continua: la integralidad en la atención es una
función de todo el sistema de salud e incluye la prevención en la atención 1ri, 2ria,
3ria. La atención integrada es complementaria de la integralidad porque exige la
coordinación entre todas las partes del sistema para garantizar la satisfacción de las
necesidades de salud y su atención a lo largo del tiempo, así como a través de los
diferentes niveles y lugares de atención sin interrupción.
● Orientación familiar y comunitaria: un sistema de salud basado en la APS no
descansa sólo en una perspectiva individual o clínica, se considera que la familia y la
comunidad son los ejes principales de la planificación y de la intervención del sistema.
● Énfasis en la promoción y en la prevención: son importantes para un sistema
basado en la APS porque por un lado este enfoque puede brindar a las comunidades
y personas los recursos para abordar los determinantes sociales de la salud.
● Cuidados apropiados: significa que el sistema de salud se centra en la persona
como un todo y en sus necesidades, adecuando las respuestas a la comunidad local
y a su contexto a lo largo de la vida.
● Recursos humanos adecuados: deben poseer los conocimientos y habilidades
adecuados para conformar equipos de salud interdisciplinarios basados en el enfoque
de la APS y capacitados en perspectiva de salud integral, interculturalidad y género,
etc.
Niveles de asistencia
Primer nivel de atención: constituye el nivel local más cercano a la población con atención
de bajo riesgo. Allí se implementan acciones de inmunización, educación para la salud,
promoción de la salud y prevención primaria. Se trabaja en red con organizaciones barriales,
instituciones educativas y otros actores sociales de la comunidad que contribuyen a
implementar acciones de detección de las necesidades de la comunidad. Contribuye a
mantener sana a la población con las acciones de promoción de salud y prevención primaria,
relacionándose con acciones intersectoriales y enfoques comunitarios que promueven el
desarrollo humano y la salud.
Segundo Nivel de atención: representado por los hospitales generales reciben a la
población de mediano riesgo.
El tercer nivel de atención: instituciones altamente especializadas, y se encuentran dotadas
de una elevada capacidad resolutiva, reciben los casos de mediano o alto riesgo que en los
niveles anteriores no puede resolverse.
Clase 8
Políticas públicas y salud comunitaria
Las políticas públicas constituyen aquellas respuestas que
el Estado puede dar a las
demandas de la sociedad, en forma de normas, instituciones, prestaciones, bienes públicos
servicios.
Este documento contiene más páginas...
Descargar Completo
RESUMEN FINAL SALUD DE LELLIS.pdf
 Estamos procesando este archivo...
Estamos procesando este archivo...
 Lamentablemente la previsualización de este archivo no está disponible. De todas maneras puedes descargarlo y ver si te es útil.
Lamentablemente la previsualización de este archivo no está disponible. De todas maneras puedes descargarlo y ver si te es útil.
Descargar
 Estamos procesando este archivo...
Estamos procesando este archivo...
 Lamentablemente la previsualización de este archivo no está disponible. De todas maneras puedes descargarlo y ver si te es útil.
Lamentablemente la previsualización de este archivo no está disponible. De todas maneras puedes descargarlo y ver si te es útil.