
Resumen del articulo: Lesiones pigmentadas de la mucosa oral. Parte I.
La mucosa oral está constituida por un epitelio plano estratificado y el corion. El color de
la mucosa normal se debe fundamentalmente a la presencia de melanina en el epitelio
y de hemoglobina en los vasos del corion.
La melanina es producida por los melanocitos y los nevocitos, ambas células originadas
en la cresta neural. La primera produce pigmento y lo transfiere a los queratinocitos, en
cambio, el nevocito es una célula continente.
Las lesiones pigmentarias bucales se pueden originar por acumulación anómala de
pigmentos habitualmente presentes en la mucosa oral (melanina) o ajenos a ella
(pigmentos exógenos y endógenos).
Estudio del paciente
El tratamiento de las lesiones pigmentadas orales se basa en una detallada historia
clínica médica y dental, así como la exploración física acompañada en algunos casos
de métodos complementarios para confirmar la presunción diagnóstica.
En la historia clínica del paciente se deben detallar enfermedades sistémicas, cirugías,
alergias y medicación habitual. También es necesario revisar los antecedentes
laborales, así como los hábitos: adicción a drogas, tabaquismo, y la ingesta diaria de
alcohol y café.
La exploración física se debe realizar con un espejo bilenticular, un abatelenguas,
gasas, guantes, buena iluminación y de manera sistematizada, abarcando no sólo la
cavidad oral sino también la semimucosa, la piel de los labios y las cadenas
ganglionares cervicales. En ocasiones, se recomienda examinar algunas áreas
cutáneas específicas normalmente poco pigmentadas, como las axilas, el cuello y las
palmas. Finalmente, como en todo examen dermatológico, la totalidad del tegumento.
Se consignará: localización, color, número, tamaño y morfología (forma, borde,
superficie), distribución (localizada o generalizada o difusa) y consistencia.
En ocasiones será necesario confirmar la presunción diagnóstica con una prueba
complementaria.
El laboratorio ayudará a confirmar la sospecha de alguna enfermedad sistémica
asociada. La radiología es un método simple y de gran utilidad para diagnosticar, por
ejemplo, un tatuaje por amalgama.
La biopsia es de gran valor para estudiar lesiones pigmentadas cuando se quiere
descartar o confirmar una neoplasia.
Lesiones melanociticas idiopáticas o inflamatorias
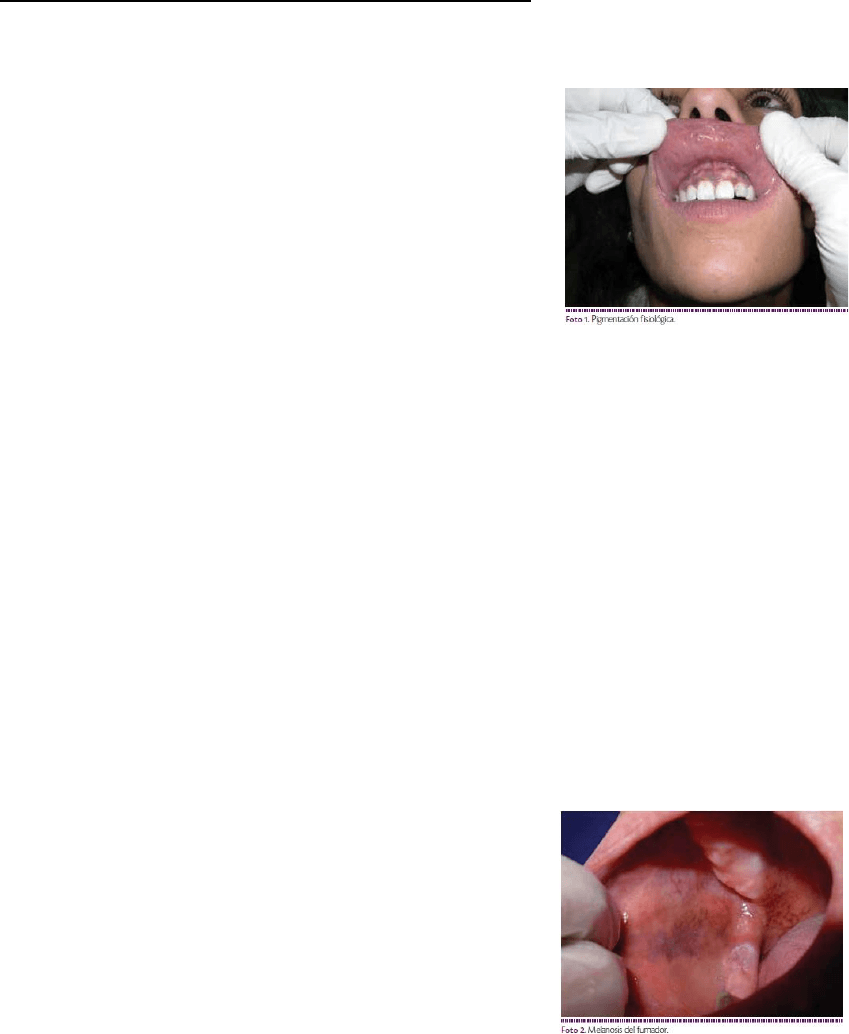
❖ Pigmentación fisiológica
Sinonimia: pigmentación o discromía racial,
melanoplaquia, discromía genotípica. Es la coloración
parda de la mucosa oral que no altera las estructuras
normales, cuya fisiopatogenia es la hipermelaninosis
debido a una variante genotípica.
Se observa en personas de cualquier edad y sexo.
Manifestaciones clínicas: máculas orales que varían entre el marrón claro a azuladas,
dispuestas en banda o de forma difusa, simétricas y bien demarcadas.
Localización: Se localizan con mayor frecuencia en encía adherida vestibular superior e
inferior y en mucosa yugal, y en orden decreciente en paladar duro, labios y lengua.
La pigmentación fisiológica puede aumentar con la edad, y es posible que el color
cambie con el hábito del tabaco, los cambios hormonales y las medicaciones sistémicas.
En la histología se observa un aumento de la pigmentación en la capa basal, con
ocasional incontinencia de pigmento y melanófagos.
Tratamiento: Cuando la entidad es benigna no requiere tratamiento. Sólo con fines
estéticos, se puede usar el láser de erbio para tratar de remover el pigmento.
Melanosis del fumador: Se trata de la pigmentación
parda de la mucosa oral asociada al hábito del tabaco,
cuya intensidad guarda relación con tiempo y dosis de
tabaco consumido.
Afecta a entre 25 y 30% de los fumadores. Es más
frecuente en jóvenes de 25 a 45 años, mujeres que
consumen anticonceptivos orales (sinergia entre el tabaco y las hormonas femeninas) y
niños de padres fumadores.
Características clínicas: máculas pigmentadas múltiples de menos de 1 cm de diámetro
que pueden coalescer, con un rango variable de color.

Localización: Principalmente se encuentra en mucosa yugal, en encía adherida labial
anterior y en papilas interdentales inferiores. Se acompaña de pigmentación dentaria y
halitosis.
La histopatología muestra un aumento de la melanina en células epiteliales basales y
de la lámina propia, y melanófagos con un leve infiltrado de linfocitos e histiocitos en el
corion.
Tratamiento: Con el cese del hábito el cuadro mejora lentamente en el curso de meses
a años. La biopsia se reserva sólo en caso de persistencia luego de un periodo
considerable de abstinencia, para descartar otro diagnóstico diferencial.
Efélides: Son pequeñas máculas hiperpigmentadas fotoinducidas.
Se observan frecuentemente en personas de piel clara,
cabellos rubios o pelirrojos, aparecen durante la infancia
y la pubertad y disminuyen hacia la adultez.
Características Clínicas: máculas de menos de 5 mm de
diámetro, color marrón claro, redondeadas u ovales, con
bordes irregulares bien demarcados de la piel vecina, que se oscurecen con la
exposición a la luz ultravioleta y se aclaran durante los periodos de no exposición.
Localización: sitios fotoexpuestos, en la región del borde bermellón de los labios,
especialmente el inferior.
La histopatología demuestra un aumento de pigmentación en la capa basal.
Mácula melanocítica oral (mmo): Se trata de una
lesión pigmentada focal, cuya patogenia es una
hipermelaninosis de causa desconocida o
posinflamatoria.
Afecta a todos los fototipos y edades, pero es más
frecuente en mujeres entre los 20 y 30 años.
Características clínicas: máculas pequeñas (de 6 mm a 1 cm) de color que varía entre
marrón, azul o negro, únicas o múltiples, de distribución asimétrica, asintomáticas y
benignas.
Localización: En la semimucosa del labio inferior, cerca de la línea media, o en la
mucosa intraoral: encía, paladar y mucosa yugal.
Comúnmente surgen de forma lenta a lo largo del tiempo y persisten de forma indefinida,
pero algunas se desarrollan con relativa rapidez.
La biopsia no es necesaria a menos que la presentación atípica requiera descartar el
diagnóstico de melanoma.
En la histopatología se observa aumento del pigmento en la capa basal, melanófagos
en la lámina propia y un infiltrado leve de linfocitos e histiocitos.
No requiere tratamiento.
❖ Neoplásicas
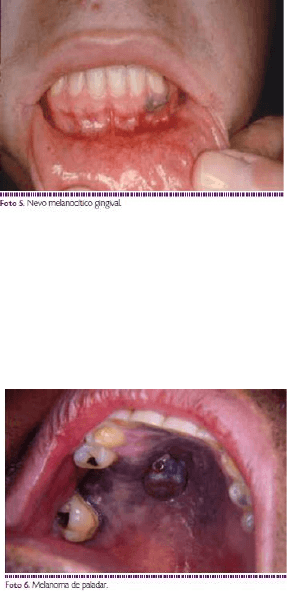
Nevos melanocíticos (nm): Los nevos melanocíticos
orales son lesiones poco comunes, a diferencia de su
contraparte cutánea (incidencia 4.35/10 millones de
personas). Pueden ser adquiridos o congénitos (se cree
que la mayoría de ellos son adquiridos).
Se presentan en paladar duro, encías, mucosa oral y
labios como pequeñas máculas o pápulas, cuya pigmentación va del gris al negro o azul.
Los nevos orales más frecuentes son los intramucosos (celular intradérmico de piel) y
los menos frecuentes los nevos de unión.
Melanoma: Es una neoplasia caracterizada por la
proliferación de melanocitos atípicos, de
comportamiento muy agresivo.
Su presentación infrecuente se estima entre 0.2 y 8% de
todos los melanomas, y en 0.5% de los tumores
malignos orales. Afecta con más frecuencia a hombres (2.8-1) entre las quinta y séptima
décadas.
Características Clínica: se localiza especialmente en paladar duro (40%) y en la mucosa
gingival superior, le siguen en frecuencia la mucosa yugal, la encía inferior, el labio, la
lengua y el piso de la boca.
El diagnóstico es clínico. La biopsia debe ser escisional salvo que la lesión sea muy
extensa, en cuyo caso se puede tomar incisional del sitio más grueso u oscuro.
Tratamiento: resección quirúrgica con márgenes amplios adecuados, lo cual a veces se
dificulta debido a la anatomía local.

Pronóstico: es peor que el de los melanomas cutáneos. La media de supervivencia luego
del diagnóstico es de 28 meses.
Tumor neuroectodérmico de la infancia (progonoma): El
tumor neuroectodérmico es benigno, pero localmente
agresivo que surge con mayor frecuencia en el maxilar y
contiene melanocitos productores de melanina.Es un tumor
que depende de la edad, ya que tiene la tendencia de
aparecer en zonas de erupción dental, y se observa en
lactantes de ambos sexos. En 95% de los casos ocurre en
menores de un año.
Se localiza en el maxilar superior, área intermaxilar, maxilar inferior y en huesos del
cráneo y faciales (inclusive fontanelas).
Clínica: se presenta como una masa tumoral de color oscuro, y a medida que aumenta
su tamaño se torna de color rojizo con manchas pardas y negras. El crecimiento puede
ser lento o acelerado, en un principio asintomático sólo deforma el reborde alveolar y
deja la mucosa intacta, pero luego puede expandir el hueso hasta dejarlo expuesto.
❖ Pigmentaciones producidas por depósitos exogenos.
Tatuaje por amalgama: Se trata de una lesión
secundaria a la implantación traumática de partículas de
amalgama o a la transferencia pasiva por fricción crónica
de la mucosa bucal contra una amalgama restauradora.
Es una etiología común de pigmentación oral y puede ser
confundida con una lesión melánica. Debido a que la
plata es el metal más frecuente que se usa en la
amalgama, este proceso se puede encontrar con el nombre de argirosis focal, lo cual
debe evitarse ya que el mercurio, el cobre, el zinc y el estaño también se utilizaban en
las amalgamas antiguas.
Se presenta como una mácula asintomática de 1 a 4 mm, de color gris azulado o negro
(dependiendo de la profundidad de la partícula), única o múltiple que persiste de forma
indefinida. Se localiza adyacente a dientes obturados con amalgama, por ejemplo, en
encía, lengua, paladar o mucosa yugal.
No requiere tratamiento salvo con fines estéticos, ya que la amalgama es bien tolerada
por los tejidos blandos. Se debe extirpar cuando el diagnóstico diferencial sea
melanoma.
❖ Pigmentaciones endogenas
Ocronosis (alcaptonuria, enfermedad ocre): Éste es un trastorno metabólico
autosómico recesivo, en el que se produce la acumulación de productos polimerizados
del ácido homogentísico en el tejido conectivo (tendones, cartílago, esclerótica, dermis)
por déficit de una enzima (homogentisato 1.2 dioxigenasa).
La mucosa bucal aparece pigmentada, especialmente a nivel de la encía y de la mucosa
yugal. Los dientes pueden adquirir un color azulado.
Histopatología: epidermis normal y acúmulos de un pigmento granuloso u homogéneo,
ubicado libremente en tejido conectivo y sobre fibras elásticas y colágenas, en la
membrana basal, en los anexos y en el endotelio.
El pronóstico depende de los trastornos ocasionados por la artritis deformante y la litiasis
renal. Las alteraciones pigmentarias son definitivas. Todavía no existe un tratamiento
específico para la enfermedad.
Manifestaciones bucales: pigmentación homogénea difusa de color marrón grisáceo o
marrón oscuro que ocurre en 20% de los casos. Las localizaciones más frecuentes son
en la mucosa yugal y en la encía adherida. Se describe también la afectación de las
glándulas salivares mayores y menores.

Resumen del articulo.docx
 Estamos procesando este archivo...
Estamos procesando este archivo...
 Lamentablemente la previsualización de este archivo no está disponible. De todas maneras puedes descargarlo y ver si te es útil.
Lamentablemente la previsualización de este archivo no está disponible. De todas maneras puedes descargarlo y ver si te es útil.
Descargar
 Estamos procesando este archivo...
Estamos procesando este archivo...
 Lamentablemente la previsualización de este archivo no está disponible. De todas maneras puedes descargarlo y ver si te es útil.
Lamentablemente la previsualización de este archivo no está disponible. De todas maneras puedes descargarlo y ver si te es útil.