1
UNIDAD TEMÁTICA N° 15: ELIMINACIÓN DE RESIDUOS
Sistema de eliminación de residuos sólidos:
Colon
El Intestino grueso es la última parte del tubo digestivo. Se extiende desde el íleon hasta el ano.
DISPOSICIÓN GENERAL.
El íleon no desemboca en el extremo del intestino grueso, sino un poco por encima de éste. De ello resulta la
formación, inferiormente al orificio de comunicación entre el intestino delgado y el grueso, de un fondo de saco
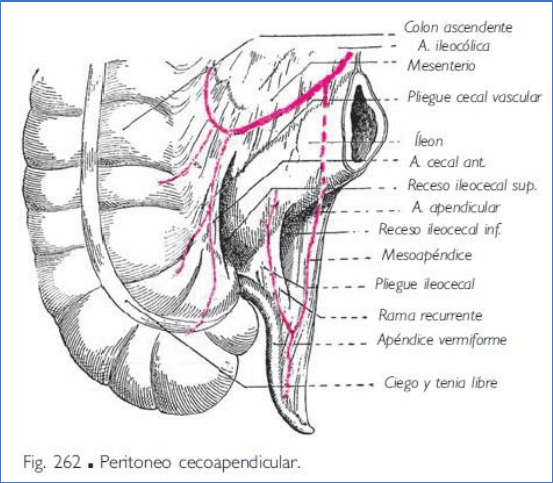
denominado ciego (figs. 262).
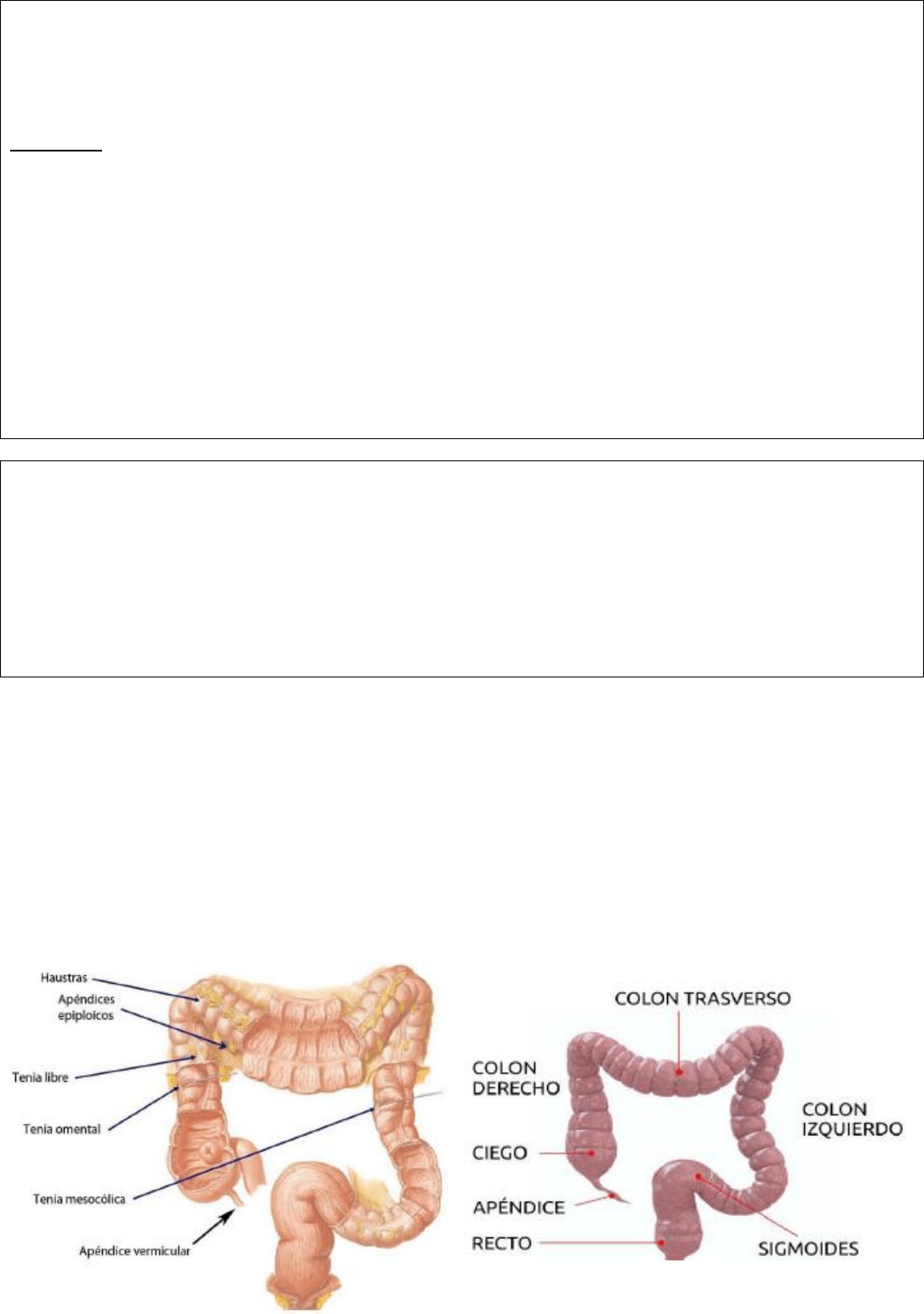
El ciego es seguido por el colon. Éste asciende
verticalmente hasta la cara visceral del hígado,
denominándose aquí colon ascendente; en ese
punto se acoda, formando la flexura cólica derecha,
y se dirige casi transversalmente, de derecha a
izquierda, hasta el extremo inferior del bazo; este
fragmento se denomina colon transverso; se acoda
una segunda vez inferiormente al bazo, formando la
flexura cólica izquierda, y desciende verticalmente
hasta la fosa ilíaca izquierda, denominándose ahora
colon descendente. Inferior al colon descendente, el
intestino grueso se dirige, a través de la fosa ilíaca
izquierda y de la pelvis menor, hasta la altura de la
tercera vértebra sacra, describiendo sinuosidades
de forma y extensión variables, y recibiendo aquí el
nombre de colon sigmoideo; finalmente, el colon
sigmoideo tiene continuidad con el recto y el
conducto anal, que se abre al exterior por el ano.
DIMENSIONES.
La longitud del intestino grueso es de 1,5 m por término medio. Su calibre disminuye del ciego al ano. Así, su
diámetro mide de 7 a 8 cm en el origen del colon ascendente, 5 cm en el colon transverso y de 3 a 5 cm en el colon
descendente. El intestino grueso vuelve a aumentar ligeramente de calibre en el colon sigmoideo y presenta, a la
altura del recto, una dilatación denominada ampolla rectal.
CONFIGURACIÓN EXTERNA.
El intestino grueso se distingue del intestino delgado por cuatro características principales:
1. Es más voluminoso que el intestino delgado.
2. Está recorrido en toda su longitud por cintas musculares longitudinales, denominadas tenias del colon. Estas
tenias son tres en el ciego, el colon ascendente, el colon transverso y el colon descendente; dos en el colon
sigmoideo, y ninguna en el recto y el conducto anal. En el ciego, el colon ascendente y el colon descendente, estas
tenias se dividen en anterior (tenia libre), posteromedial (tenia mesocólica) y posterolateral (tenia omental); en la
posición normal del colon transverso, la tenia mesocólica se sitúa posterosuperiormente y corresponde a la
inserción del mesocolon transverso, la tenia libre se vuelve posteroinferior y la tenia omental se sitúa anteriormente.
3. En el intervalo entre las tenias, el colon presenta saculaciones denominadas haustras del colon, que están
separadas por pliegues semilunares del colon. Las haustras del colon se atenúan y desaparecen en las
proximidades del recto y del conducto anal.
4. A lo largo de las tenias del colon se implantan pequeños cuerpos adiposos denominados apéndices omentales,
apéndices epiploicos o apéndices adiposos del colon.
• Los apéndices omentales son prolongaciones de la masa adiposa contenida en los mesos.
CONSTITUCIÓN Y CONFIGURACIÓN INTERNA.
El intestino grueso está constituido, al igual que el intestino delgado, por cuatro capas superpuestas: serosa,
muscular, submucosa y mucosa.
La capa serosa presenta una disposición que varía en cada segmento del intestino grueso.
La capa muscular se compone, al igual que en el intestino delgado, de dos capas: una superficial, longitudinal e
incompleta, que es gruesa solamente en las tenias, y otra profunda y formada por fibras circulares.
La capa submucosa es análoga a la del intestino delgado. La capa mucosa del colon no presenta vellosidades ni
pliegues circulares. Está elevada por los pliegues semilunares del colon (crestas o válvulas cólicas) que
corresponden a los surcos de la superficie externa y limitan las haustras.
2
A. Ciego y apéndice vermiforme
CIEGO.
debe considerarse un apéndice o divertículo del intestino grueso.
1. Forma y dimensiones. El ciego tiene la forma de un saco abierto superiormente. Mide aproximadamente 6 cm de
altura y de 6 a 8 cm de anchura.
2. Situación. Está normalmente situado en la fosa ilíaca derecha, y su extremo inferior o fondo ocupa el ángulo
formado por la fosa ilíaca y la pared abdominal anterior. Su dirección es oblicua inferior, medial y anteriormente.
3. Relaciones
a) CARA ANTERIOR. Anteriormente, el ciego se corresponde directamente con la pared abdominal anterior o bien,
si está poco distendido, se halla separado de ella por las asas intestinales.
b) CARA POSTERIOR. La cara posterior está aplicada sobre las partes blandas que ocupan la fosa ilíaca. Éstas están
dispuestas, desde la cavidad peritoneal hacia la superficie, en cinco planos distintos (fig. 264):
1. El peritoneo parietal.
2. Una capa celuloadiposa subperitoneal, que tiene continuidad con el tejido subperitoneal de la pared abdominal
anterior y llena, a lo largo del ligamento inguinal, un espacio prismático triangular denominado espacio retroinguinal
(de Bogros).
3. La fascia ilíaca, que se fija posteriormente en la cresta ilíaca. Se adhiere anteriormente a la vaina de los vasos
ilíacos externos, inferiormente al ligamento inguinal, y se continúa superiormente sobre el músculo psoas mayor.
Los nervios cutáneo femoral lateral y genitofemoral discurren en el espesor de esta fascia.
4. Una capa celuloadiposa subfascial comprendida entre la fascia ilíaca y el músculo; Contiene el nervio femoral.
5. El músculo iliopsoas.
APÉNDICE VERMIFORME.
El apéndice vermiforme es una prolongación del ciego que nace de su pared medial 2 o 3 cm inferiormente al
orificio ileal.
Mide de 7 a 8 cm de longitud y de 4 a 8 mm de diámetro.
El apéndice vermiforme representa el segmento terminal, de calibre reducido, del ciego primitivo.
Relaciones. El apéndice vermiforme se dispone, con relación al ciego, de manera muy variable. Lo más frecuente
es que descienda a lo largo de la cara medial del ciego (situación normal o descendente)
VASOS Y NERVIOS.
Las arterias del ciego son las arterias cecales anterior y posterior, ramas de la arteria ileocólica.
• El apéndice vermiforme está irrigado por la arteria apendicular, que suele originarse de la arteria cecal
posterior, y a veces de la arteria ileocólica.
Las venas del ciego son satélites de las arterias y tributarias de la vena mesentérica superior.
Los vasos linfáticos del ciego siguen el trayecto de los vasos sanguíneos, atravesando a menudo pequeños nódulos
linfáticos prececales y retrocecales, y se drenan en los nódulos linfáticos ileocólicos.
Los linfáticos del apéndice vermiforme se dirigen también a los nódulos linfáticos ileocólicos, directamente o
después de haber atravesado algunos nódulos que contiene a veces el mesoapéndice.
Los nervios del ciego proceden del plexo celíaco por medio del plexo mesentérico superior.
B. Colon ascendente
El colon ascendente está comprendido entre el ciego y la flexura cólica derecha. Por lo tanto, su longitud,
situación y relaciones varían según si el ciego está en situación normal, alta o baja.
LONGITUD Y DIRECCIÓN.
En la mayoría de los casos, el colon ascendente mide de 8 a 15 cm de largo.
• Su dirección, casi vertical, es no obstante un poco oblicua superior y posteriormente.
3
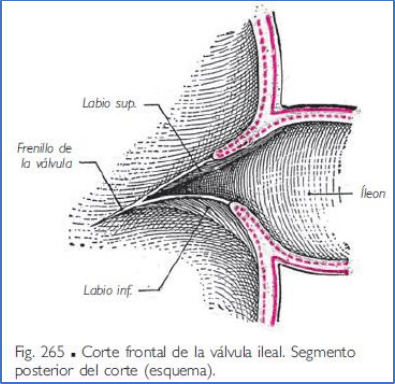
ORIFICIO ILEAL Y VÁLVULA ILEAL O ILEOCECAL.
El colon ascendente comunica con el íleon por medio de un orificio
situado superiormente a la pared medial del ciego.
• Este orificio ileal está provisto de una válvula, la válvula
ileal o válvula ileocecal, formada por dos labios, uno
superior o labio ileocólico y otro inferior o labio ileocecal.
Los dos labios se unen en sus extremos, formando las
comisuras; éstas se continúan en la pared cólica
mediante unos pliegues salientes denominados frenillos
del orificio ileal. La válvula ileocecal está constituida por
el adosamiento de la pared cólica a la pared ileal, que se
invagina en el colon.
RELACIONES.
Cuando el colon presenta una longitud normal, se corresponde
posteriormente con la parte superior de la fosa ilíaca, la fosa
lumbar y el polo inferior del riñón derecho.
Sin embargo, está separado de la fascia ilíaca, de la fascia del músculo cuadrado
lumbar, del riñón y de la fascia renal por una hoja de tejido celular bastante denso que constituye una fascia de
adosamiento, resultante de la unión de la hoja peritoneal posterior del colon y del mesocolon ascendente al
peritoneo parietal.
El colon ascendente también está en relación, de superior a inferior: lateralmente, con la pared lateral del abdomen
y el diafragma; medialmente, con el uréter derecho, los vasos testiculares u ováricos, las asas intestinales y el
extremo inferior de la porción descendente del duodeno; anteriormente, con la pared abdominal anterior, de la que
está separado por asas intestinales, y con la cara visceral del hígado, sobre la cual marca una parte de la impresión
cólica.
C.
Flexura cólica derecha o flexura hepática del colon
El colon ascendente tiene continuidad con el colon transverso formando la flexura cólica derecha o flexura hepática
del colon
D. Colon transverso
El colon transverso se extiende de derecha a izquierda, desde el colon ascendente hasta el colon descendente.
Su longitud varía entre 40 y 80 cm. Mide 50 cm por término medio.
RELACIONES.
• Anteriormente (fig. 247), el colon transverso está en relación con el hígado en su extremo derecho; en todo
el resto de su extensión, se corresponde con la pared abdominal por medio del omento mayor y de la bolsa
omental, que se extiende por la cara anterior del segmento izquierdo o móvil del colon transverso.
•
Superiormente, el segmento fijo del colon transverso está en contacto con el hígado. Su segmento móvil
bordea la curvatura mayor del estómago hasta el extremo anterior del bazo; además, se apoya sobre la
parte lateral de la cara inferior del cuerpo del páncreas, donde produce una impresión cólica.
•
Posteriormente, el segmento fijo se aplica de derecha a izquierda primero sobre el riñón derecho y después
sobre la porción descendente del duodeno. El segmento móvil está unido a la pared por el mesocolon
transverso y se apoya, de derecha a izquierda, sobre la cabeza del páncreas y la porción horizontal del
duodeno; seguidamente sobre la porción ascendente del duodeno, las asas intestinales y la parte media de
la cara anterior del riñón izquierdo.
• Inferiormente, el colon transverso se corresponde con las asas intestinales.
1. Mesocolon transverso
La disposición del peritoneo es diferente en el segmento fijo y en el segmento móvil del colon transverso. A lo largo
del segmento fijo, el mesocolon es ancho y muy corto, y mantiene la parte correspondiente del colon transverso
estrechamente unida a la pared.
A la izquierda de la porción descendente del duodeno, el mesocolon se alarga; dicho alargamiento persiste hasta
la vecindad de la flexura cólica izquierda, donde el mesocolon disminuye nuevamente de altura y tiene continuidad
con el ligamento frenocólico izquierdo.
Su altura media máxima varía entre 10 y 15 cm.
4
2. Omento mayor o epiplón mayor.
El colon transverso está unido al estómago
por medio de un pliegue peritoneal
denominado omento mayor o epiplón mayor.
El omento mayor desciende desde el
estómago hacia la pelvis, anterior al
intestino y posterior a la pared abdominal
anterior (fig. 247).
En el adulto está infiltrado de grasa a lo largo
de los vasos, y es delgado y fenestrado en los
intervalos cuando el sujeto está delgado; por
el contrario, es grueso y se halla lleno de
grasa cuando el sujeto es obeso.
Las dimensiones del omento mayor son
también variables.
El omento mayor está unido al diafragma, a
la altura de las flexuras cólicas, por dos
ligamentos frenocólicos.
El omento mayor está constituido en
su origen por un repliegue del mesogastrio
dorsal en forma de saco.
La pared anterior del receso omental inferior
contiene en su espesor, a 1 o 1,5 cm
de la curvatura mayor del estómago, nódulos linfáticos y vasos gastroomentales, cuyas ramas descendentes se
dirigen al omento mayor.
E.
Flexura cólica izquierda o flexura esplénica del colon
La flexura cólica izquierda o flexura esplénica del colon está formada por la unión del colon transverso con el colon
descendente.
F. Colon descendente
El colon descendente empieza en la flexura cólica
izquierda y termina en el lado izquierdo de la
abertura superior de las pelvis, donde tiene
continuidad con el colon sigmoideo. Más
profundamente situado y de menor calibre que el
colon ascendente,
desciende más o menos vertical por el canal
comprendido entre el riñón y la pared abdominal
(fig. 266).
• Su longitud media es de 12 cm.
RELACIONES.
En la gran mayoría de los casos, el colon
descendente se halla aplicado a la pared
abdominal posterior por el peritoneo, que reviste
sus caras anterior y laterales.
En este caso, su cara posterior está en relación con
el borde externo del riñón y con la pared abdominal
por medio de una fascia de adosamiento análoga
a la que se encuentra posterior al colon
ascendente. Una vez de cada seis, la fascia se
halla ausente y el colon descendente está unido a
la pared por un corto meso.
Sus caras anterior y laterales, tapizadas por el
peritoneo, se corresponden con las asas
intestinales.
5
G. Colon sigmoideo
El colon sigmoideo se extiende desde el lado izquierdo de la abertura superior de la pelvis, donde continúa al colon
descendente, hasta la tercera vértebra sacra, donde tiene continuidad con el recto (figs. 266 y 267).
En el colon sigmoideo podemos distinguir dos partes: una fija, que es la porción ilíaca del colon sigmoideo, y otra
móvil, que es la porción pélvica del colon sigmoideo.
1. Porción ilíaca del colon sigmoideo.
Atraviesa la fosa ilíaca desde la cresta ilíaca hasta el borde medial del músculo psoas mayor.
La porción ilíaca del colon sigmoideo se halla aplicada a la fosa ilíaca por el peritoneo; este reviste las caras anterior
y laterales de esta porción del colon sigmoideo, mientras que su cara posterior está separada del músculo iliopsoas
y de su fascia por una fascia de adosamiento en continuidad con la que se forma posterior al colon descendente.
Anteriormente y a los lados, la porción ilíaca del colon sigmoideo está recubierta por las asas intestinales o por el
asa de la porción pélvica del colon sigmoideo.
2. Porción pélvica del colon sigmoideo o asa sigmoidea.
Comienza a la altura del borde medial del músculo psoas mayor izquierdo y tiene continuidad con el recto a la altura
de la tercera vértebra sacra. Forma un asa cuya situación, relaciones y movilidad varían con la longitud del colon
sigmoideo.
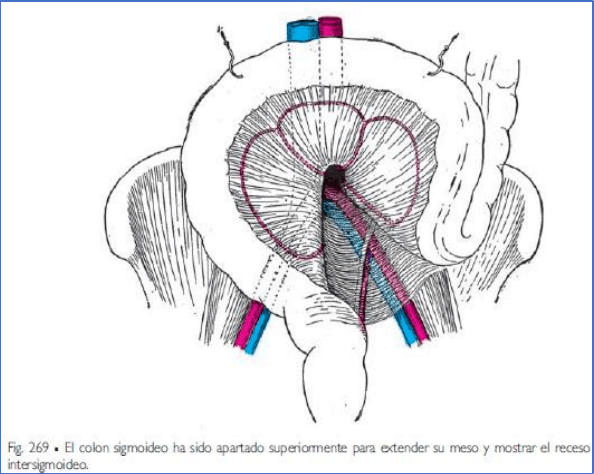
3. Mesocolon sigmoideo (figs. 236, 268 y 269). El colon sigmoideo está unido a la pared por el mesocolon
sigmoideo.
Una de las caras de este meso es anterior y la
otra posterior. Su borde superior o parietal
comprende dos segmentos:
• uno, denominado segmento oblicuo,
es oblicuo superior y medialmente,
bordea de inferior a superior la cara
lateral de las arterias ilíacas externa y
común, cruza los vasos testiculares y el
uréter y habitualmente tiene
continuidad con el segundo segmento,
un poco inferior a la bifurcación de la
aorta, a la izquierda de la línea media;
• el otro segmento, denominado
segmento vertical, forma con el
precedente un ángulo agudo abierto
inferiormente y se inclina inferior y un
poco medialmente para alcanzar el
promontorio y la línea media, la cual
sigue hasta el recto y el conducto anal.
H.
Recto y conducto anal
El recto y el conducto anal constituyen el segmento terminal del tubo digestivo.
LÍMITES.
Continúan el colon sigmoideo y comienzan donde finaliza el mesocolon, es decir, a la altura del cuerpo de la tercera
vértebra sacra. Terminan en el ano.
DIRECCIÓN.
El recto y el conducto anal descienden anteriores al sacro y al cóccix. Presenta, en resumen, dos curvaturas
anteroposteriores: la flexura sacra, que es superior y cóncava anteriormente, y la flexura perineal o flexura
anorrectal, que es inferior y cóncava posteriormente.
DIVISIÓN Y DIMENSIONES.
El segmento superior, es decir, el recto, se sitúa en la cavidad pélvica; el segmento inferior, es decir, el conducto
anal, está comprendido en el espesor de la pared inferior de la pelvis o el periné. El límite entre estos dos segmentos
corresponde a la flexura perineal, que se halla en el vértice del cóccix.
• La longitud total del recto y del conducto anal es, en el adulto, de 12 a 15 cm por término medio, de los
cuales entre 10 y 12 cm corresponden al recto y entre 2 y 3 cm al conducto anal.
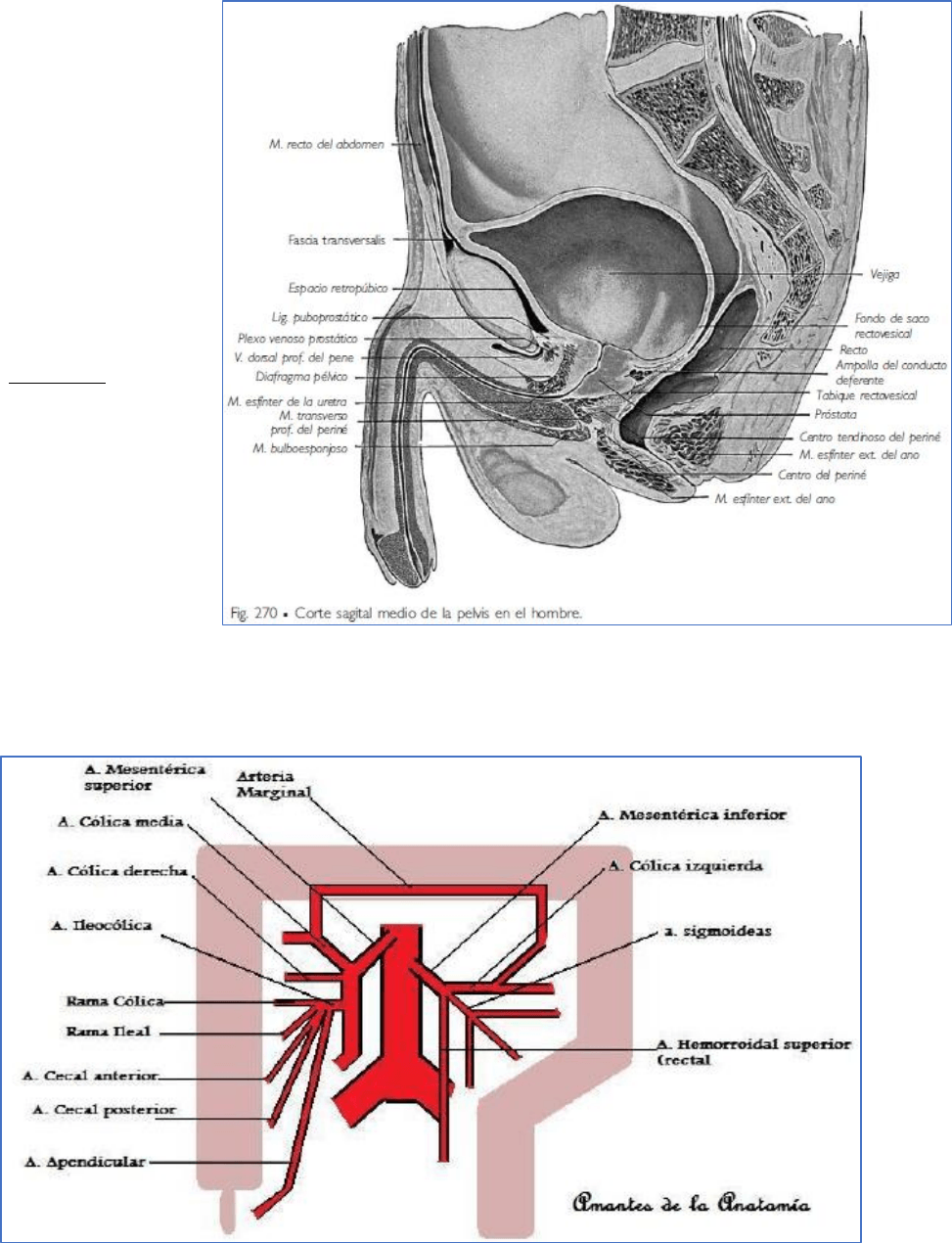
6
CONFIGURACIÓN EXTERNA Y
CALIBRE.
Si bien el recto es estrecho
superiormente en su unión con
el colon sigmoideo, cuando está
medianamente distendido se
ensancha de forma gradual
para terminar en una dilatación
denominada ampolla rectal.
Vasos y nervios del
intestino grueso
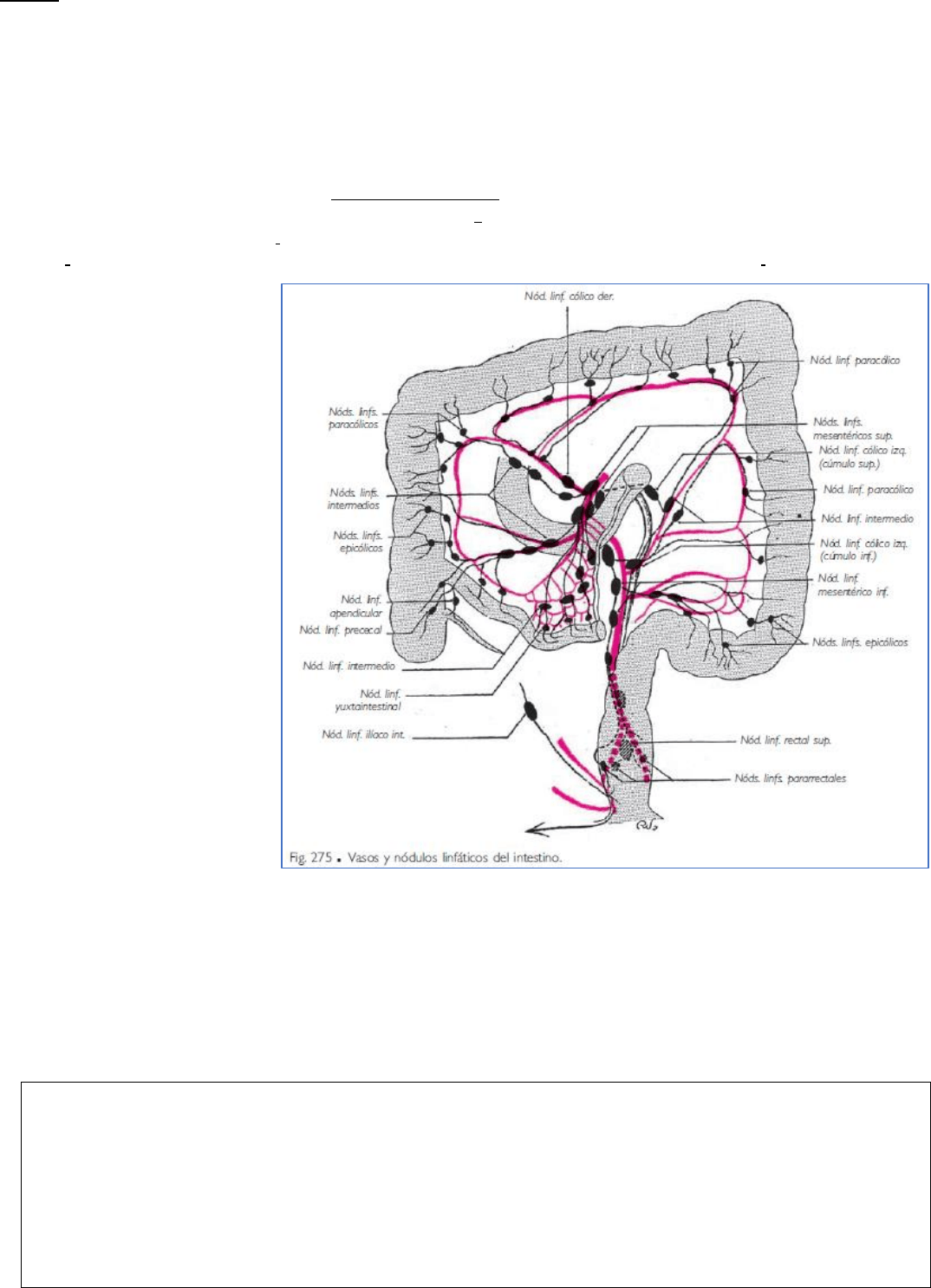
ARTERIAS
a) ARTERIAS DEL COLON.
Las arterias del colon proceden
de las arterias mesentérica
superior y mesentérica inferior.
La arteria mesentérica superior
da origen a las arterias cólicas
derecha y media y a
la arteria ileocólica.
La arteria mesentérica inferior
suministra las arterias cólica izquierda y cólica izquierda inferior; esta última se divide en tres arterias sigmoideas.
Cada una de las arterias cólicas o de las arterias sigmoideas se bifurca en las proximidades del colon, y las dos
ramas de bifurcación se anastomosan con las de las arterias vecinas. Se forma así, a lo largo de todo el intestino
grueso, un arco arterial paracólico que recibe el nombre de arteria marginal del colon, arteria yuxtacólica o arco
marginal del colon a lo largo del colon transverso.
b) ARTERIAS DEL RECTO.
Las arterias del recto son las arterias rectales superiores, medias e inferiores.
Las arterias rectales superiores nacen de la bifurcación de la arteria mesentérica inferior, en el extremo superior
de la pared posterior del recto. Las dos arterias rectales superiores, derecha e izquierda, divergen y se dirigen hacia
las paredes laterales derecha e izquierda. Dan origen a ramas destinadas a la mitad correspondiente del recto.
Las arterias rectales medias, ramas de la arteria ilíaca interna, abordan la pared lateral del recto cerca del extremo
inferior de la ampolla rectal; sus ramificaciones rectales se unen:
por una parte, a las arterias rectales superiores por medio de finas anastomosis.
por otra parte, a las arterias rectales inferiores. Las arterias rectales inferiores son de una a tres a cada lado y nacen
de la arteria pudenda interna cuando ésta discurre por la pared lateral de la fosa isquioanal. Atraviesan este espacio
y se distribuyen en el músculo esfínter externo del ano, la pared del conducto anal y la piel del margen del ano.
7
VENAS
a) VENAS DEL COLON. Las venas del colon están dispuestas como las arterias, a las que acompañan, y desembocan
en la vena porta hepática por medio de las venas mesentéricas superior e inferior.
b) VENAS DEL RECTO. Reciben el nombre de venas rectales; siguen aproximadamente el mismo trayecto que las
arterias. Las venas rectales superiores desembocan en la vena porta hepática por medio de la vena mesentérica
inferior; las venas rectales medias e inferiores se dirigen a la vena cava inferior por medio de las venas ilíacas
internas
VASOS LINFÁTICOS (fig. 275).
Los vasos linfáticos del colon se dirigen, directamente o bien a través de nódulos intermedios, a los nódulos
linfáticos epicólicos situados en la pared en la base de las tenias, a los nódulos linfáticos paracólicos situados a lo
largo de los arcos arteriales y a los nódulos linfáticos cólicos situados a lo largo de las arterias cólicas (Jamieson y
Dobson).
Los vasos linfáticos del recto
se dividen en tres grupos:
inferior, medio y superior.
Los vasos linfáticos rectales
inferiores nacen de la zona
cutánea del ano y se dirigen a los
nódulos linfáticos inguinales
superficiales superomediales.
Los vasos linfáticos rectales
medios siguen a los vasos
rectales medios y terminan en un
nódulo linfático ilíaco interno.
Los vasos linfáticos rectales
superiores tienen su origen en
todo el recto, pero
concretamente drenan toda la
linfa de la ampolla rectal y de la
parte superior del recto; se
dirigen a los nódulos linfáticos
mesentéricos inferiores.
NERVIOS.
Los nervios del colon proceden de los plexos mesentéricos superior e inferior.
El recto está inervado:
a) por los plexos rectales superiores, que son la terminación del plexo mesentérico inferior;
b) por los plexos rectales medios e inferiores, que nacen de los plexos hipogástricos inferiores, y
c) por el nervio rectal inferior o anal inferior, ramo del plexo sacro; el nervio rectal inferior inerva el músculo esfínter
externo del ano y la piel del margen del ano.
• Ciego, colon ascendente y colon transverso: plexo solar simpática y parasimpáticamente a través del
plexo mesentérico superior
• Colon descendente y colon sigmoides: inervación simpática desde el plexo mesentérico inferior (su
contingente simpático proviene de los ganglios lumbares y la vegetativa parasimpática desde los N.
sacros)
• Los nervios destinados al tracto gastrointestinal se anastomosan formando plexos en las paredes de
los órganos: -
Plexo de Auerbach: intramuscular. Inerva la capa muscular lisa -
Plexo de Meissner: en la submucosa. Inerva la mucosa
8
Recto
-Porción terminal del intestino grueso
-Va de S3 al ano
-Porción superior o pélvica (recto pelviano o ampolla rectal): atraviesa la pelvis menor, está más dilatada. Mide
10-12 cm
-Porción inferior o perineal (recto perineal o conducto anal): atraviesa el periné, es más estrecha. Mide 2-3 cm
Relaciones:
Ampolla rectal o recto pelviano
▪ Anterior: peritoneo que lo recubre
▪ Laterales: en el hombre el peritoneo se deprime entre la vejiga y el recto dando el fondo de saco de Douglas
(saco vesicorectal) y por debajo esta la aponeurosis postatoperitoneal de Denonvillers por la que la ampolla rectal
se relaciona con la próstata y vesículas seminales. En la mujer el peritoneo se deprime entre el útero y el 1/3
superior de la vagina formando el saco de Douglas, por debajo está el tabique rectovaginal por el que la ampolla
se relaciona con el 1/3 medio de la pared posterior de la vagina
Recto perineal o conducto anal
Va a inferior y posterior describiendo un ángulo de 90° con la ampolla (abierto a posterior)
▪ Laterales: elevadores del ano y mas a inferior es rodeado por el esfínter anal externo
▪ Anterior: núcleo central del periné en el triangulo rectouretral (hombre) o rectovaginal (mujer)
INERVACIÓN INTRÍNSECA DEL TUBO DIGESTIVO.
La inervación intrínseca del tubo digestivo está asegurada por los plexos entéricos (plexos submucoso y mientérico).
El plexo mientérico asegura la motricidad de las capas musculares, y el plexo submucoso la de la submucosa. Estos
plexos están unidos a las porciones simpática y parasimpática del sistema nervioso autónomo.
La densidad de los plexos sensitivos y motores varía según las regiones: poco abundantes a la altura del esófago,
su número aumenta en el estómago y a medida que se aproximan al píloro; disminuye acusadamente a la altura
del duodeno, del yeyuno y del íleon, y aumenta a lo largo del intestino grueso hasta el recto, donde su densidad
es análoga a la de la región pilórica.
La mayor o menor densidad de los plexos nerviosos del tubo digestivo está relacionada con la sensibilidad y la
motricidad vegetativa de los diferentes segmentos.
Configuración interna del recto
En su superficie interna tiene repliegues musculo mucosos llamados
válvulas
• A nivel de la ampolla rectal están las
válvulas de Houston (superior, media e inferior) ubicadas
transversalmente. La superior y la inferior son inconstantes y están en la pared izquierda. La media es
constante y está en la pared derecha, se llama válvula de Kohlrausch.
• A nivel del conducto anal están las
válvulas semilunares de Morgagni (5-8), con forma de nidos de paloma
abiertas a superior. Entre las válvulas hay columnas anales de Morgagni que miden 1cm de largo y son
verticales. El borde libre de las válvulas configura una línea festoneada (línea anorrectal o línea pectínea)
que algunos consideran como límite entre el recto y el conducto anal, mientras que otros dicen que delimita
la porción superior o mucosa de la porción inferior o cutánea del conducto anal.
9
Sistema de filtración y eliminación de residuos líquidos
riñones
SITUACIÓN.
Los riñones se apoyan sobre la pared abdominal posterior,
posteriores al peritoneo, a derecha e izquierda de la columna
vertebral.
FORMA Y ORIENTACIÓN.
Estos órganos son alargados de superior a inferior y aplanados de
anterior a posterior; su borde cóncavo está orientado
medialmente. En cada riñón se distinguen dos caras convexas,
una anterior y otra posterior; dos bordes, uno lateral convexo y otro
medial escotado en su parte media, que corresponde al hilio renal;
por último, dos extremidades o polos, superior e inferior.
El eje mayor de cada riñón no es exactamente vertical; está un
poco inclinado de superior a inferior y de medial a lateral.
DIMENSIONES Y PESO.
El riñón mide por término medio 12 cm de longitud, 6 cm de
anchura y 3 cm de espesor.
Pesa aproximadamente 140 g en el hombre y 125 g en la mujer.
COLOR Y CONSISTENCIA. El riñón es de color rojo amarronado; su
consistencia es firme y su parénquima es muy resistente.
MEDIOS DE FIJACIÓN. FASCIA RENAL Y CÁPSULA ADIPOSA DEL RIÑÓN.
Se acepta tradicionalmente que los vasos renales y el peritoneo parietal contribuyen en gran parte a mantener los
riñones en su situación y orientación normales. En realidad, el peritoneo que cubre la cara anterior de los riñones
desempeña una escasa función en la fijación de estos órganos, ya que después de la ablación de su revestimiento
peritoneal los riñones no experimentan ningún desplazamiento.
El principal medio de sustentación de los riñones lo constituyen la fascia renal y una cápsula adiposa perirrenal.
Configuración interna
Un corte vertical del riñón muestra,
desde el exterior hacia el interior:
una
cápsula fibrosa; luego,
inmediatamente más profundo, el
parénquima renal, prolongado
hacia el seno renal por las papilas.
y las vías excretoras, formadas
por los cálices renales y la pelvis
renal.
Cápsula fibrosa
Es una membrana resistente de
aproximadamente 1 mm de
espesor, poco elástica, que se
puede decolar del parénquima
subyacente. Rodea por completo al
órgano y penetra en el hilio, donde
se invagina en contacto con los vasos renales.
Parénquima renal
El parénquima renal presenta, desde la superficie hasta la profundidad:
-
Corteza renal: su ubicación es más superficial y de color más claro; en ella se concentran los corpúsculos renales
y los túbulos contorneados. Se encuentra cubierta por la cápsula fibrosa. Tiene un espesor de 6 mm,
aproximadamente.
- Columnas renales [de Bertin]: son prolongaciones profundas del tejido que constituye la corteza renal. Estas
prolongaciones forman territorios alargados
entre las pirámides renales, y se extienden hasta el seno renal.
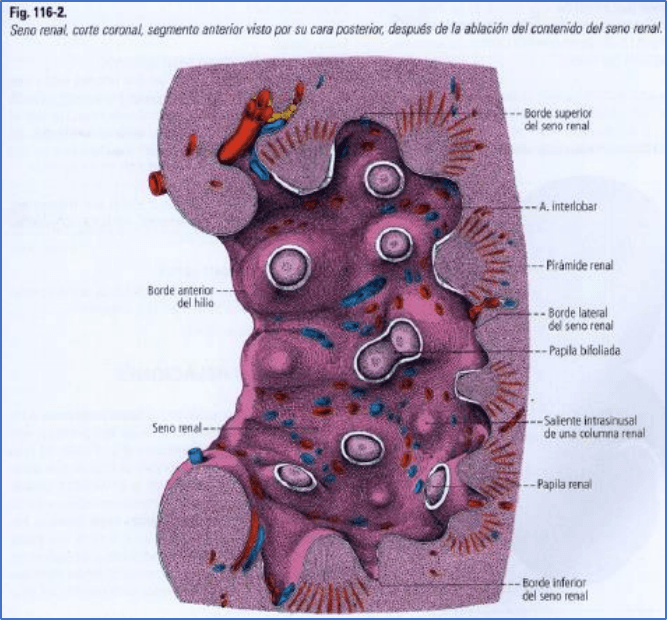
10
- Médula renal: es más oscura y más
profunda que la corteza renal. La
médula renal conforma las pirámides
renales (de Malpighi]. de forma
aproximadamente cónica, con la base
orientada hacia la corteza y el vértice,
hacia
el seno rena l. Las
pirámides renales
están separadas entre si por las
columnas renales. Los vértices
redondeados de las
pirámides protruyen
en el seno renal constituyendo las
papilas renales; cada una de ellas
penetra en un
cáliz menor. En cada
papila renal desembocan los túbulos
colectores, a través de los
orificios
papilares, formando el área cribosa (fig.
116-2). Dentro de la
pirámide renal se
pueden describir una
zona
externa y otra interna. El parénquima
renal está organizado en lóbulos
renales, cada uno compuesto por una
pirámide rodeada por corteza renal.
Cada riñón tiene alrededor de nueve
lóbulos
renales.
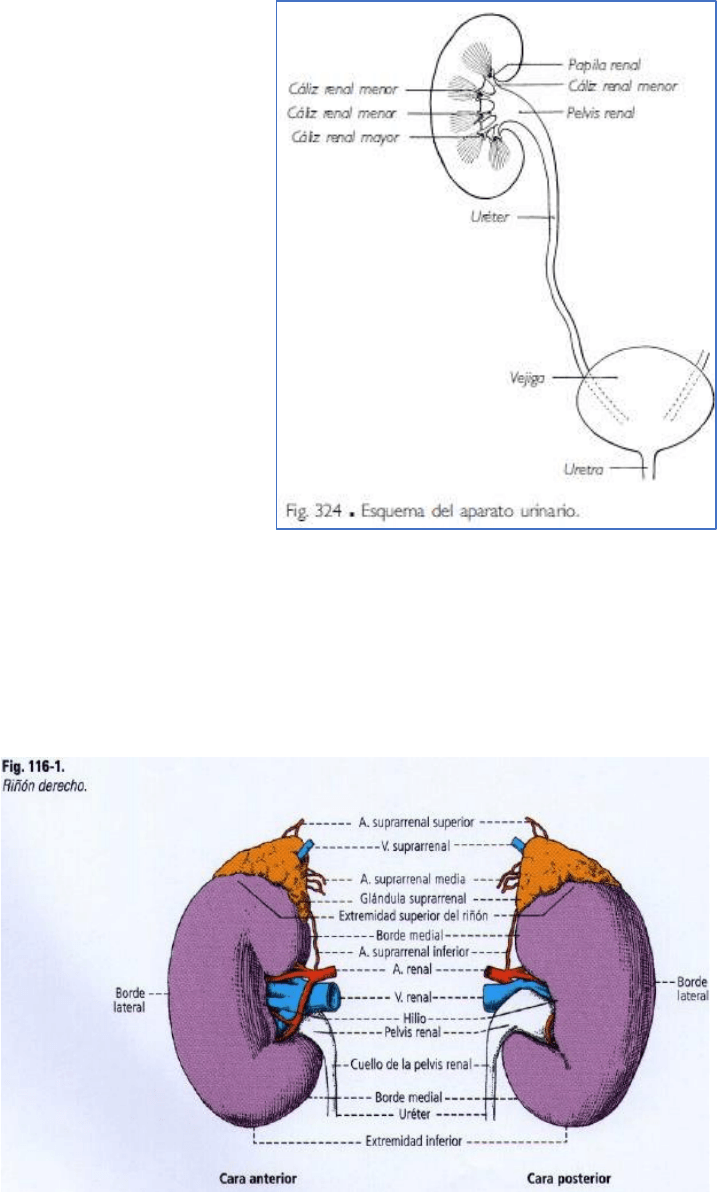
Cálices renales
Los
cálices renales marcan el comienzo de la vía excretora del riñón. Transportan la orina entre las papilas renales
y la pelvis renal.
Cálices renales menores
Son pequeños conductos membranosos que se insertan alrededor de cada
papila renal y desembocan en los cálices
renales mayores. Su forma de cáliz cóncavo es la contraparte de la superficie convexa de la papila renal que
desemboca en él. Entre tres a cinco
cálices menores drenan en cada cáliz mayor.
Cálices renales mayores
Se trata de conductos más anchos que los anteriores. Su número varia de dos a cinco por riñón. A menudo hay
tres,
situados en el mismo plano vertical-transversal:
A. Cáliz superior: con un eje mayor orientado en dirección oblicua hacia abajo y medialmente.
B. Cáliz medio: es el más variable. Su dirección es transversal, medial y algo descendente.
C. Cáliz inferior: de dirección transversal, medial y algo ascendente.
La longitud de los
cálices mayores es tanto mayor cuanto más pequeña es la pelvis renal, donde desembocan.
Pelvis renal
La
pelvis renal [bacinete] tiene la forma de un embudo aplastado de adelante hacia atrás, orientado hacia abajo y
medialmente (fig. 116-3). Se encuentra dentro del seno renal y atraviesa el hilio del riñón.
El fondo de la
pelvis renal se apoya en la abertura de los cálices mayores. Su borde superomedial es convexo y
oblicuo hacia abajo y medialmente. Su borde inferolateral es casi horizontal.
Termina abajo y en dirección medial en el
cuello de la pelvis renal, el que marca la unión pieloureteral, a partir de
la cual la vía urinaria se continúa con el
uréter. La cara posterior de la pelvis renal está más separada de los bordes
del
hilio renal, y es más accesible quirúrgicamente que su cara anterior.
La forma de los cálices y de la pelvis renal (el conjunto pielocalicial) es muy variable; existen pelvis renales
ampulares muy voluminosas, en cuyo caso los cálices mayores son muy cortos o faltan; en otros, los cálices se
reúnen tardfamente. Entre éstos existen numerosas formas intermedias.
11
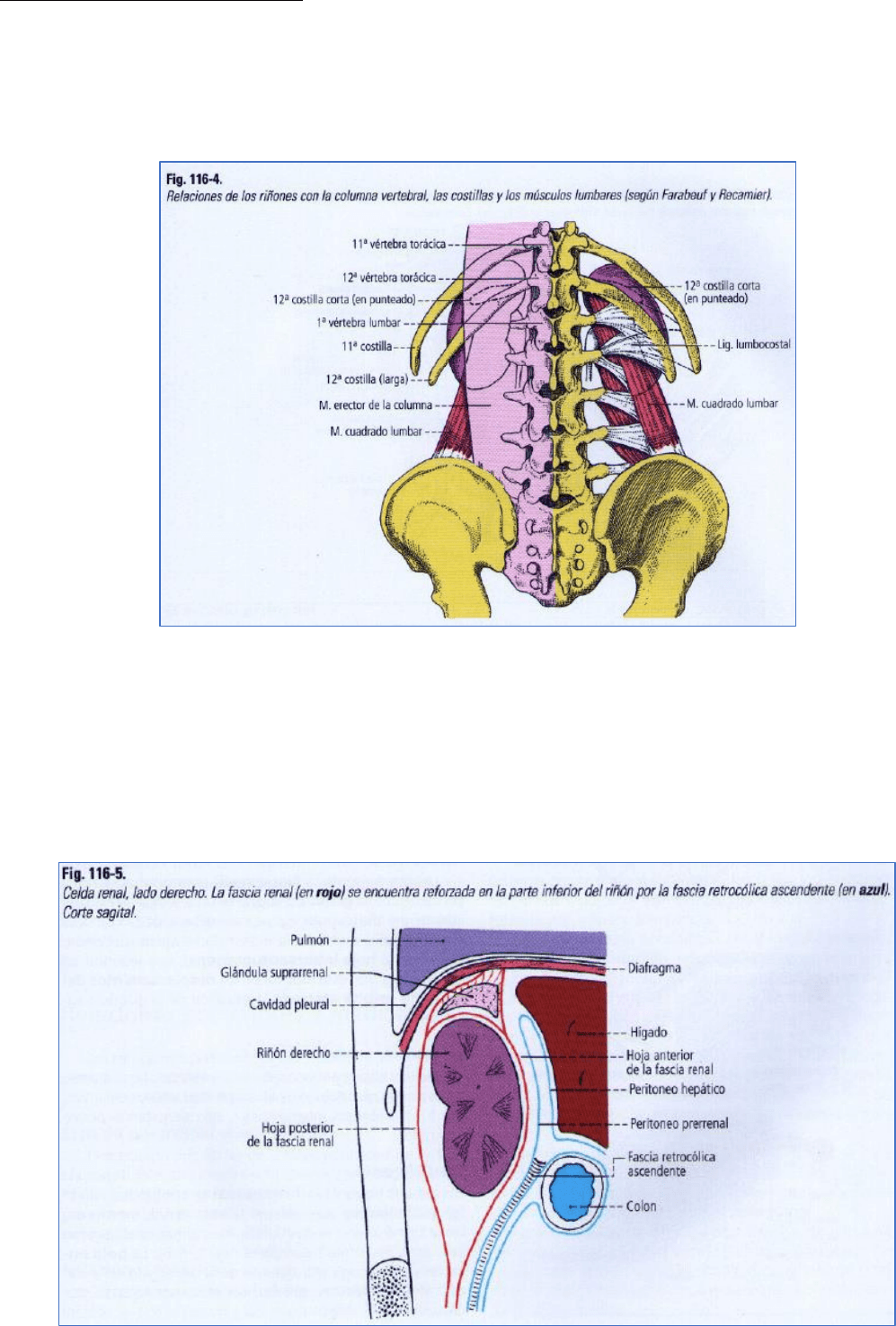
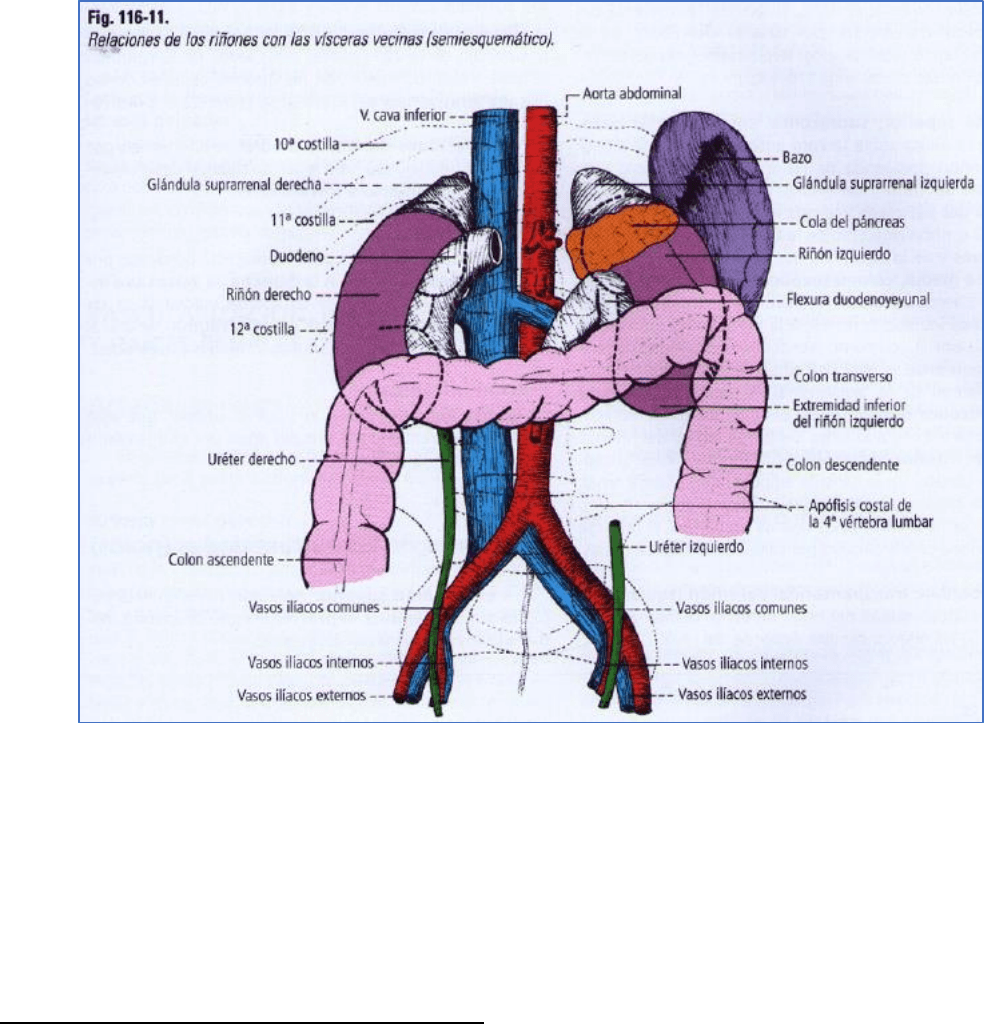
TOPOGRAFÍA Y RELACIONES
Los riñones están situados en las fosas lumbares, a los lados de la 12ª vértebra torácica y de las dos primeras
vértebras lumbares, detrás del peritoneo (fig. 116-4). El hilio del riñón y la pelvis renal corresponden al espacio que
separa la apófisis transversa de la 1 ª y de la 2ª vértebra lumbar. Su orientación es tal que el eje mayor es oblicuo
hacia abajo y lateralmente. Las extremidades superiores se encuentran más próximas entre si que las inferiores.
Sus caras están orientadas, la anterior hacia adelante y lateralmente, y la posterior, hacia atrás y medialmente. El
riñón derecho está algo más abajo que el izquierdo: la diferencia de altura es de media vértebra.
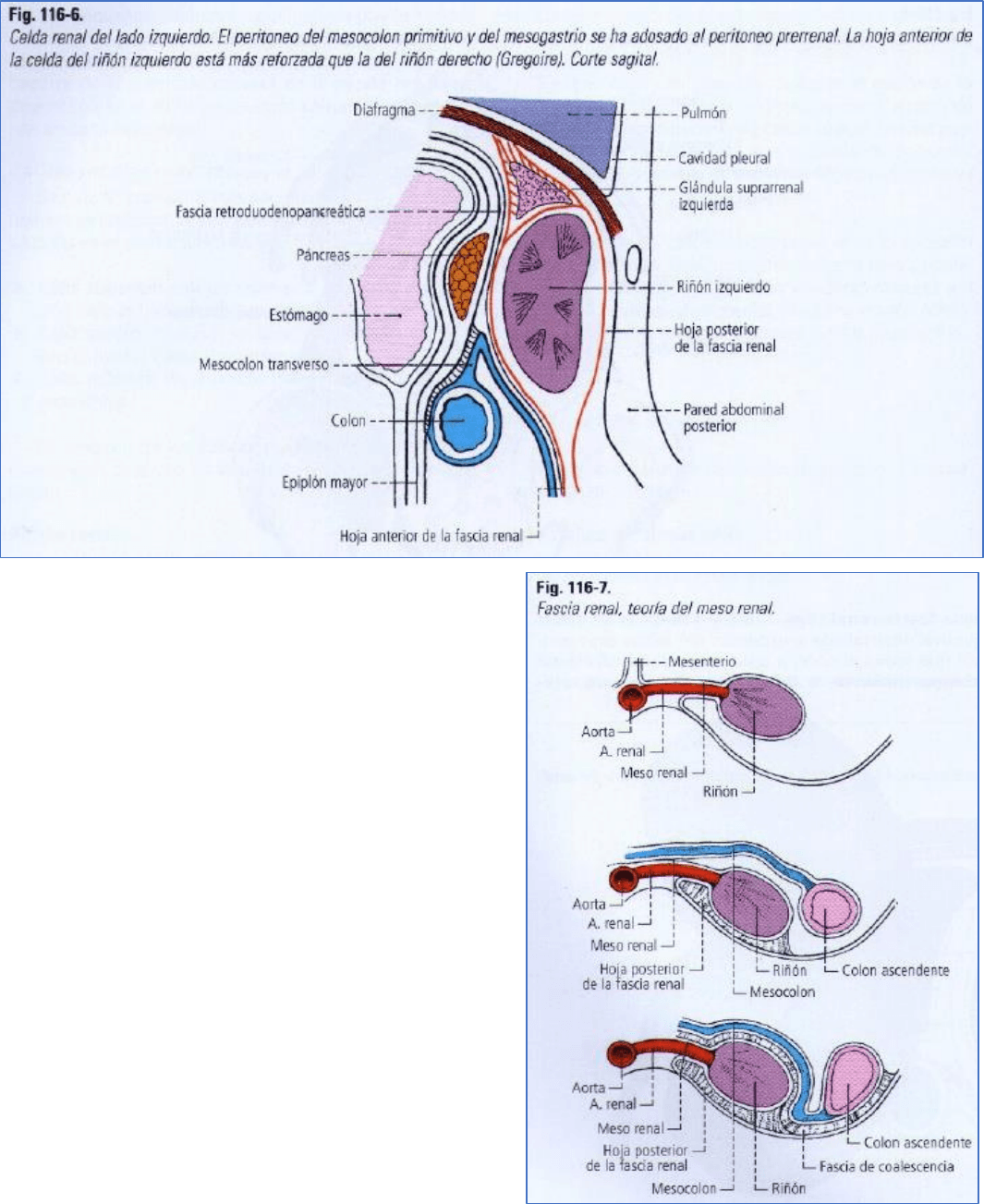
RELACIONES INMEDIATAS
Los
riñones están separados de los órganos vecinos por una envoltura fibrosa (distinta de la cápsula renal) llamada
fascia renal (figs. 116-5 y 116-6). Es una hoja conjuntiva desarrollada a expensas del tejido extraperitoneal que
rodea al riñón a distancia, y constituye en él un
compartimiento, la celda renal. En el borde lateral del riñón, ese
tejido se condensa y se desdobla en dos hojas:
A. La hoja anterior de la fascia renal [fascia de Gerota]. delgada, está reforzada adelante por las fascias de
coalescencia del peritoneo parietal posterior.
B. La hoja posterior de la fascia renal [fascia de Zuckerkandl] es más gruesa y resistente (fig. 116-7).
12
Arriba
Las dos hojas de la
fascia renal pasan por adelante y por
detrás de la
glándula suprarrenal y se fijan en la cara
inferior del
diafragma. Se reúnen debajo de la glándula
suprarrenal y arriba de la extremidad superior del riñón,
formando la
hoja interrenosuprarrenal, que separa a los dos
órganos. Por este motivo, en los
desplazamientos del riñón
no resulta afectada la situación de la glándula suprarrenal.
Abajo
Las dos hojas permanecen independientes; no obstante,
están unidas, por debajo de la extremidad inferior del riñón,
por tractos fibrosos interrumpidos, que permiten el pasaje
del uréter.
Medial mente
Las dos hojas de la
fascia renal se confunden con el tejido
conjuntivo que rodea a la
raíz renal, tanto adelante como
atrás, lo que cierra medialmente el espacio perirrenal en
forma incompleta (fig. 116-8). La
hoja anterior se prolonga
por delante de la aorta y la vena cava inferior, mientras que
la hoja posterior lo hace por detrás.
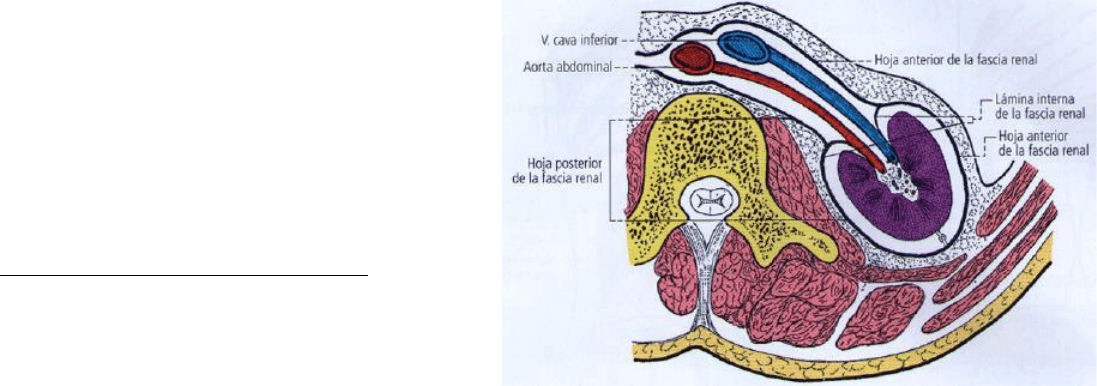
El espacio perirrenal
El espacio perirrenal se interpone entre la cápsula fibrosa
del riñón y la fascia renal; está ocupado por la grasa
perirrenal, denominada cápsula adiposa del riñón. Su
espesor es variable. No existe en el recién nacido. Es gruesa
en los sujetos adiposos. Es delgada hacia adelante y arriba, y más gruesa hacia abajo y atrás, y es aún más gruesa
lateralmente. Dispone de vascularización propia.
La cápsula adiposa del riñón reacciona en relación con las infecciones renales: perinefritis, abscesos perinefriticos.
La fascia renal constituye un medio de fijación del riñón, por su amarre superior al diafragma y medial, a las
formaciones vasculares y nerviosas de la región prevertebral. La cápsula adiposa es un sostén del riñón en relación
con la celda renal.
13
RELACIONES POSTERIORES Y MEDIALES
Espacio pararrenal o retrorrenal
Está situado por detrás de la hoja posterior de la fascia renal. El espacio pararrenal está ocupado por el cuerpo
adiposo pararrenal (de Gerota).
Relaciones torácicas
Corresponden al tercio superior del riñón derecho y a los dos tercios superiores del riñón izquierdo que se aplican
sobre el diafragma.
Relaciones lumbares
Están constituidas por las partes blandas situadas
entre la columna lumbar, la 12ª costilla y la cresta
illaca.
RELACIONES ANTERIORES Y LATERALES
Por intermedio de la
fascia renal, las relaciones
anteriores son diferentes a la derecha y a la
izquierda.
Relaciones del riñón derecho
En la cavidad peritoneal se encuentran.
- El hígado: su cara visceral cubre los dos tercios
superiores del riñón; se trata de la
impresión renal
en el lóbulo derecho del hígado. El peritoneo se
interpone entre los dos órganos. Hay contacto
directo entre ambos cuando la reflexión del
peritoneo se hace baja: se crea así el ligamento hepatorrenal.
- La
flexura cólica derecha: se relaciona con la parte inferior del riñón.
- La
porción descendente del duodeno: se aplica por delante del borde medial del riñón, del hilio y de la raíz renal.
Está separada de ellos por la fascia retroduodenopancreática.
Relaciones del riñón izquierdo
A. Parte superior, supracólica: corresponde al bazo, que se aplica sobre la cara anterior y el borde lateral del riñon
(frecuencia de las lesiones traumáticas asociadas del bazo y del riñón). Medialmente al bazo, la cola del páncreas
y la raíz esplénica separan a este
nivel al riñón izquierdo de la transcavidad de los epiplones y de la cara posterior del estómago.
B. Parte media, colomesocólica: corresponde a la parte izquierda del colon transverso, fijada por el ligamento
frenocólico.
C. Parte inferior. infracólica: por intermedio de la cápsula fibrosa. de la cápsula adiposa. de la fascia renal, de la
fascia retrocólica descendente y del mesocolon que contiene a los vasos cólicos izquierdos. el riñón se relaciona
con la cavidad peritoneal y las asas delgadas.
RELACIONES DEL BORDE MEDIAL
El borde medial del riñón se proyecta hacia atrás por debajo de la 12ª costilla, a los lados de la columna lumbar.
Entre los niveles de las apófisis costales de las dos primeras vértebras lumbares se proyecta el hilio renal.
Las relaciones del borde medial se diferencian por arriba y por debajo del hilio renal; se pueden describir relaciones
suprahiliares e infrahiliares.
Porción suprahiliar
Por arriba del hilio, el borde medial está bordeado por
la glándula suprarrenal. A la derecha, la vena cava inferior
está ubicada delante del borde medial. A la izquierda,
el pilar izquierdo del diafragma separa al riñón de la aorta y
de los ganglios linfáticos preaórticos.
Porción infrahiliar
En ella al borde medial lo sigue el uréter, que está unido a la extremidad inferior del riñón por el ligamento
ureterorrenal [de Navarro].
14
RELACIONES DE LAS EXTREMIDADES (POLOS)
La extremidad superior del riñón derecho está cubierta por la glándula suprarrenal, que desciende medial a ella y
la separa del diafragma. A la izquierda la extremidad superior se relaciona, lateralmente, con el bazo y con el fundus
gástrico por arriba y adelante, y medialmente, con la glándula suprarrenal, que desciende casi hasta la raíz renal.
La extremidad inferior derecha se relaciona por delante con la flexura cólica derecha, y a la izquierda, con las asas
delgadas.
Debajo de este polo inferior, en la separación de las dos hojas de la fascia renal, el tejido adiposo perirrenal se
comunica con el de la región lumbar baja y la fosa ilíaca: es la vía que sigue el riñón cuando se desplaza por debajo
de su posición normal (ptosis renal).
VASCULARIZACIÓN, INERVACIÓN Y RAÍCES RENALES
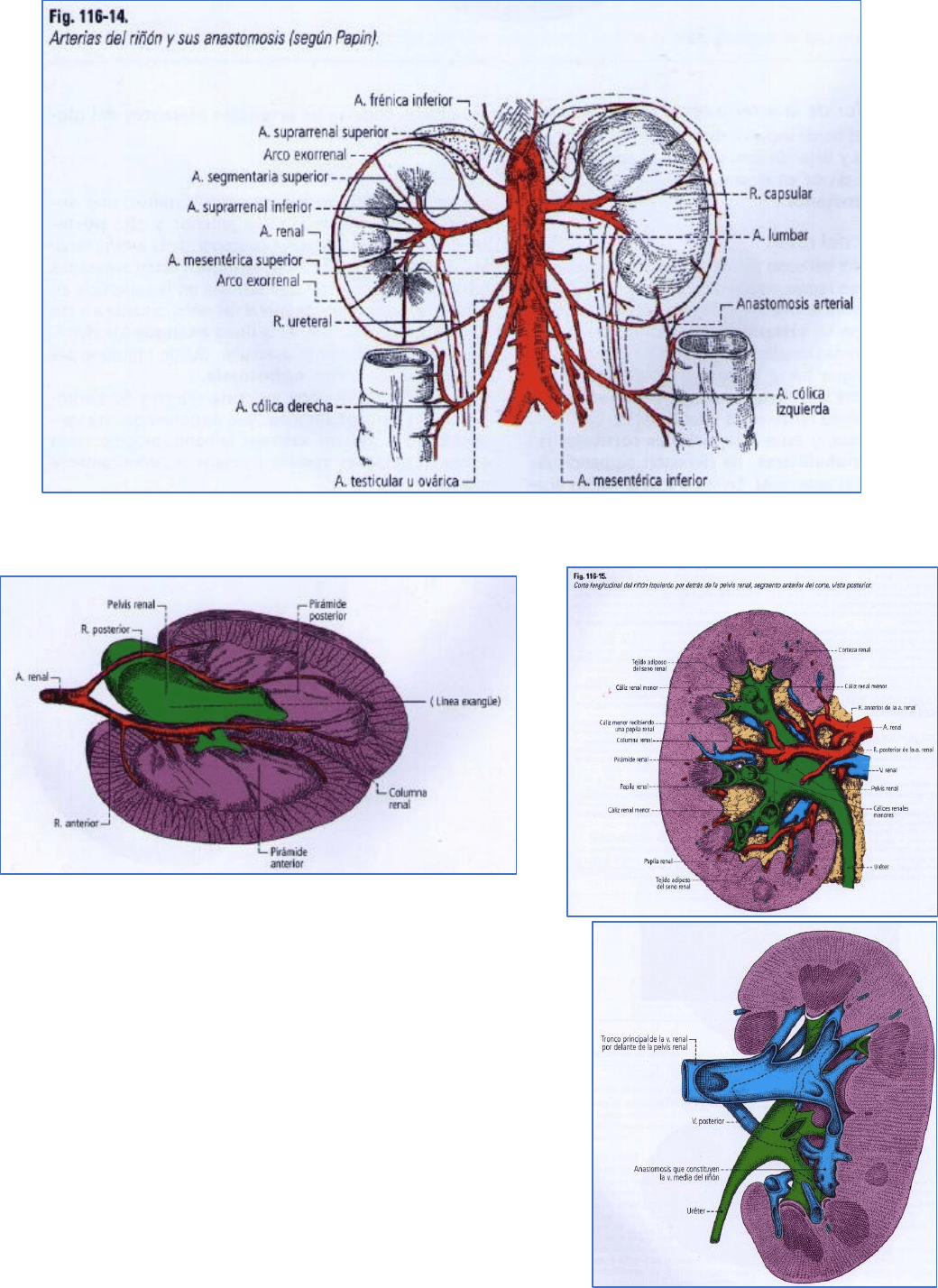
En general, existe una arteria renal para cada riñón, procedente de la aorta abdominal (fig. 116-14).
Arteria renal derecha
Se origina de la cara derecha de la aorta abdominal a nivel de la 1ª vértebra lumbar, algo por debajo del origen de
la arteria mesentérica superior.
Arteria renal izquierda
Es tan voluminosa como la derecha, pero algo más corta. Se origina en la cara izquierda de la aorta abdominal y su
trayecto es, como a la derecha.
Ramas extrarrenales
Las ramas que dan ambas arterias renales antes de llegar al hilio son las arterias:
- Suprarrenal inferior [capsular): para la glándula suprarrenal.
- Ramas ureterales: que descienden para irrigar la primera porción del uréter.
- Capsuloadiposas: que se anastomosan con arteriolas provenientes de las arterias suprarrenales, ováricas o
testiculares, lumbares, frénicas inferiores, hasta de la aorta, para formar una red perirrenal, materializada por el
arco arterial exorrenal que sigue el borde lateral del
riñón.
Ramas intrarrenales o intrasinusales
Estas ramas nacen en las proximidades del hilio renal o en el seno renal. Se disponen en una o varias ramas
anteriores y una rama posterior, en relación con la pelvis renal
15
Segmentación arterial del riñón
Existen dos territorios arteriales distintos; uno anterior, dependiente de la rama anterior, y otro posterior,
dependiente de la rama posterior de la arteria renal
VENAS
Las 2 venas renales van a anterior de las arterias, desembocan en
la V. cava inferior y reciben a las V. capsulares inferiores (de las
glándulas suprarrenales). La V. renal izquierda es más larga (cruza a
anterior de la aorta) y recibe a la V. gonadal izquierda (espermática u
ovárica) y desemboca de forma perpendicular en la V. cava inferior.
La V. renal derecha no recibe a ninguna vena y desemboca de forma
oblicua en la V. cava inferior.
LINFÁTICOS
se agrupan, tanto a la derecha como a la izquierda, en colectores
anteriores, medios y posteriores:
- Las
vías anteriores, prevenosas, alcanzan los ganglios linfáticos
aórticos laterales, sea en forma directa o a través de un ganglio
linfático intermediario, radicular a la izquierda, precavo a la derecha.
- Las
vias medias están situadas entre las arterias y las venas; van
también a los ganglios linfáticos aórticos laterales.
- Las
vías posteriores, retropiélicas y retroarteriales, drenan en los
ganglios retrocavos a la derecha o aórticos laterales a la izquierda,
cerca de la arteria mesentérica inferior.
INERVACIÓN
Recibe nervios vegetativos simpáticos y parasimpáticos del plexo solar, que se disponen como plexos alrededor de
las A. renales.
Este documento contiene más páginas...
Descargar Completo
resumen anatomia unidad 15.pdf
 Estamos procesando este archivo...
Estamos procesando este archivo...
 Lamentablemente la previsualización de este archivo no está disponible. De todas maneras puedes descargarlo y ver si te es útil.
Lamentablemente la previsualización de este archivo no está disponible. De todas maneras puedes descargarlo y ver si te es útil.
Descargar
 Estamos procesando este archivo...
Estamos procesando este archivo...
 Lamentablemente la previsualización de este archivo no está disponible. De todas maneras puedes descargarlo y ver si te es útil.
Lamentablemente la previsualización de este archivo no está disponible. De todas maneras puedes descargarlo y ver si te es útil.