FUNCIÓN TUBULAR Y MANEJO DEL NA
+
Y DEL K
+
Página
1
Reabsorción tubular
Los procesos de la filtración glomerular y de la reabsorción tubular son cuantitativamente muy
grandes en comparación con la excreción urinaria de muchas sustancias. Un pequeño cambio
de la filtración glomerular o de la reabsorción tubular puede producir un cambio bastante
importante de la excreción urinaria. Sin embargo:
1) Los cambios de la reabsorción tubular y de la filtración glomerular están íntimamente
coordinados, de modo que no se producen fluctuaciones importantes de la excreción
urinaria.
2) A diferencia de la filtración glomerular que es relativamente no selectiva
(prácticamente todos los solutos del plasma se filtran salvo las proteínas o las
sustancias unidas a ellas), la reabsorción tubular es muy selectiva. Algunas sustancias
como la glucosa y los aminoácidos, se reabsorben casi completamente en los túbulos,
por lo que su excreción urinaria es prácticamente nula.
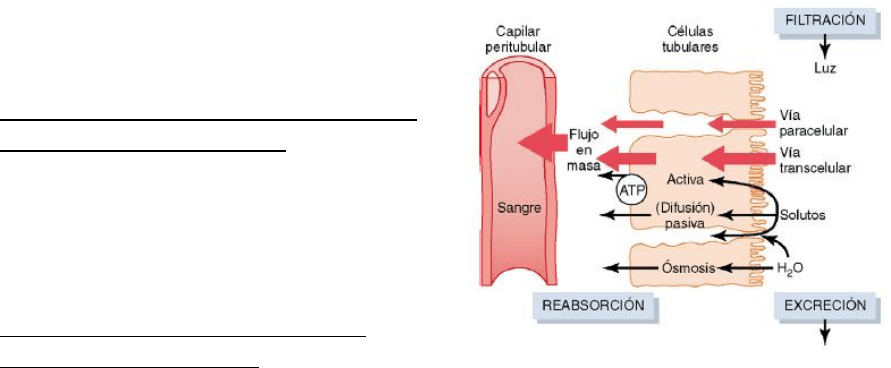
Mecanismos de la reabsorción tubular
Para que una sustancia se reabsorba, primero debe ser
transportada:
1) A través de las membranas del epitelio tubular
hasta el líquido intersticial renal. Se lleva a cabo
mediante un transporte activo o pasivo a través
de las propias membranas celulares (vía
transcelular) o bien a través de los espacios
intermedios que existen entre las células
contiguas (vía paracelular).
2) A través de la membrana de los capilares
peritubulares hasta la sangre. El agua y los solutos
recorren el resto del camino atravesando las paredes de los capilares peritubulares
para pasar a la sangre por ultrafiltración, debido a que existe una fuerza de
reabsorción neta que moviliza al líquido y a los solutos desde el intersticio a la sangre.
Los solutos pueden transportarse a través de las células epiteliales (vía transcelular) o entre
ellas atravesando las uniones herméticas y los espacios intercelulares (vías paracelular).
Transporte activo
Gracias a un transporte activo un soluto puede desplazarse en contra de un gradiente
electroquímico, necesitando la energía que proporciona el metabolismo.
− El transporte acoplado directamente a una fuente de energía como la hidrólisis de ATP
se llama transporte activo primario.
− El transporte que está acoplado indirectamente a una fuente de energía como el
debido a un gradiente iónico, se conoce como transporte activo secundario.
FUNCIÓN TUBULAR Y MANEJO DEL NA
+
Y DEL K
+
Página
2
− El agua siempre se reabsorbe por un mecanismo físico pasivo que es la ósmosis, que se
efectúa desde una zona de baja concentración de solutos a otra de alta concentración
de solutos.
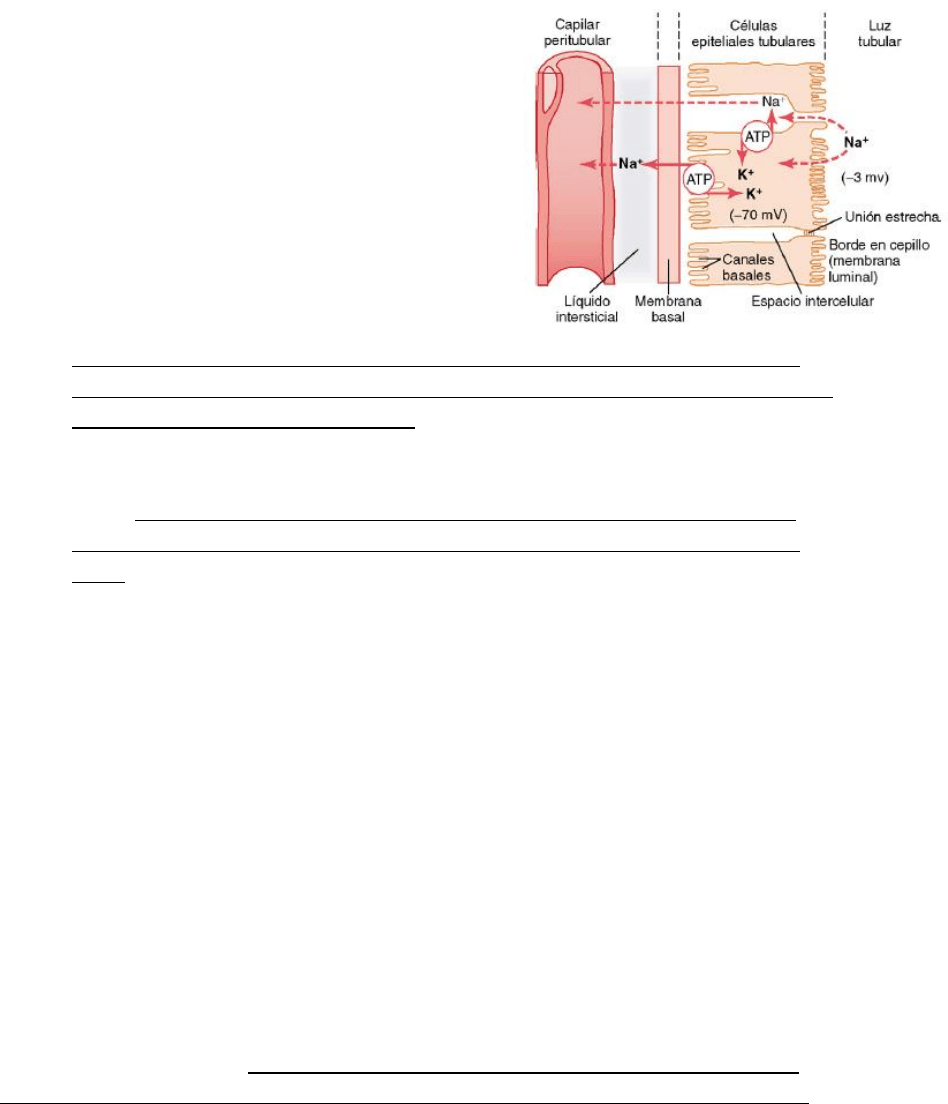
Transporte activo primario
El transporte activo primario a través de la membrana
tubular está ligado a la hidrólisis de ATP realizada por la
ATPasa unida a la membrana.
Un buen ejemplo de un sistema de transporte activo
primario es la reabsorción de sodio a través de la
membrana del túbulo proximal. La reabsorción neta de
los iones sodio desde la luz tubular hacia la sangre
supone al menos tres pasos:
1) El sodio difunde a través de la membrana luminal o apical al interior de la célula a
favor de un gradiente electroquímico creado por la bomba ATPasa de sodio y potasio
en el lado basolateral de la membrana. Gracias al funcionamiento de estas bombas de
iones, se mantiene una concentración intracelular de sodio baja y una concentración
de potasio alta y se genera una carga negativa final de unos -70 milivoltios dentro de la
célula. El bombeo de sodio de la célula a través de la membrana basolateral de la
misma favorece la difusión pasiva de sodio a través de la membrana luminal de la
célula, desde la luz tubular al interior de la célula por la existencia de un gradiente de
concentración y de un potencial negativo intracelular que favorecen el ingreso de
sodio. Existen proteínas transportadoras de sodio que unes estos iones en la superficie
luminal de la membrana y los libera dentro de la célula, proporcionando así una
difusión facilitada de sodio al interior celular. Estas proteínas son importantes para el
transporte activo secundario de otras sustancias.
2) El sodio atraviesa la membrana basolateral tubular en contra de un gradiente
electroquímico gracias a la bomba ATPasa de sodio y potasio.
3) El sodio, el agua y otras sustancias se reabsorben del líquido intersticial y pasan a los
capilares peritubulares por ultrafiltración, un proceso pasivo gobernado por gradientes
de presión hidrostática y osmótica.
Transporte activo secundario
En este mecanismo, hay dos o más sustancias que se ponen en contacto con una determinada
proteínas transportadoras de membrana y ambas atraviesan juntas la membrana. El
transporte activo secundario no precisa energía directamente del ATP o de otras fuentes de
energía. Por el contrario, la fuente de energía directa es la que se libera por la simultánea
difusión facilitada de la otra sustancia transportada a favor de su gradiente electroquímico.
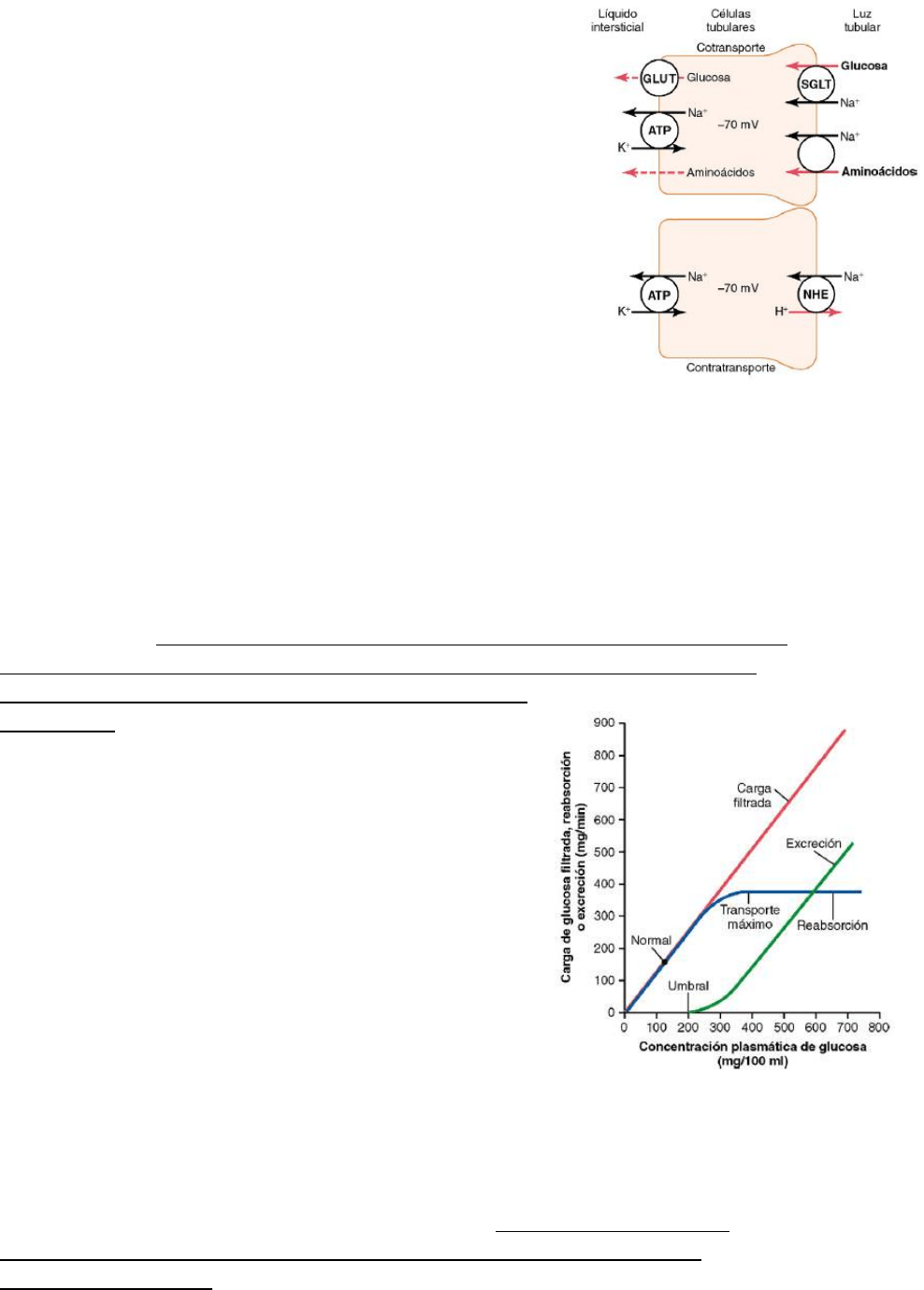
Un buen ejemplo de un sistema de transporte activo secundario es la reabsorción de la
glucosa y los aminoácidos en el túbulo proximal. En ambos casos, existe una proteína
transportadora específica en el borde apical que se combina con un ion sodio y con un
aminoácido o una molécula de glucosa al mismo tiempo. Una vez dentro de la célula, la
glucosa y los aminoácidos salen atravesando las membranas basolaterales por difusión
FUNCIÓN TUBULAR Y MANEJO DEL NA
+
Y DEL K
+
Página
3
facilitada, impulsada por las elevadas concentraciones de glucosa y
aminoácidos que existen en la célula. Aunque el transporte de la
glucosa contra un gradiente químico no consume directamente
ATP, la reabsorción de la glucosa depende de la energía gastada por
la bomba activa ATPasa primaria de sodiopotasio de la membrana
basolateral. Gracias a la actividad de esta bomba, se mantiene un
gradiente electroquímico para la difusión facilitada de sodio al
interior celular y es esta difusión de sodio, a favor de su corriente,
la que proporciona la energía para el transporte simultáneo contra
gradiente de la glucosa a través de la membrana luminal.
También podemos hablar de transporte activo secundario en la
secreción tubular. Un buen ejemplo es la secreción activa de iones
hidrógeno acoplada con la reabsorción de sodio en la membrana
luminal del túbulo proximal. En este caso, la entrada de sodio en la célula está acoplada con la
expulsión de hidrógeno por la célula mediante el contratransporte de sodio-hidrógeno.
Conforme el sodio es transportado al interior de la célula, los iones de hidrógeno son obligados
a salir en dirección contraria hacia la luz tubular.
Transporte máximo
Para la mayoría de las sustancias que se reabsorben o excretan activamente hay un límite en la
intensidad con la que pueden transportarse, denominado a menudo transporte máximo. Este
límite se debe a la saturación de los sistemas de transporte específicos cuando la cantidad de
soluto que llega al túbulo (denominada carga tubular) supera la capacidad de las proteínas
transportadoras y enzimas específicas implicadas en el proceso
de transporte.
El sistema de transporte de la glucosa en el túbulo proximal es
un buen ejemplo. Normalmente no aparece glucosa medible en
la orina porque casi toda la glucosa filtrada se reabsorbe en el
túbulo proximal. Pero cuando la carga filtrada supera la
capacidad de los túbulos de reabsorber la glucosa, se produce la
excreción de glucosa en la orina.
En el adulto, el transporte máximo de glucosa es como media
alrededor de 375 mg/min, mientras que la carga filtrada de
glucosa es de unos 125 mg/min (FG × glucosa plasmática = 125
ml/min × 1 mg/ml). Con incrementos acentuados del FG o de la
concentración plasmática de glucosa que incrementen la carga
filtrada de glucosa por encima de los 375 mg/min, el exceso de glucosa filtrada no se
reabsorbe y pasa a la orina. La aparición de glucosa en la orina (al nivel del umbral) se produce
antes de llegar al transporte máximo. Esto se debe a que no todas las nefronas tienen el
mismo transporte máximo para la glucosa, y algunas nefronas excretan glucosa antes que
otras hayan alcanzado su transporte máximo. En conjunto, el transporte máximo en los
riñones se alcanza cuando todas las nefronas han llegado a su máxima capacidad de
reabsorción de la glucosa.

FUNCIÓN TUBULAR Y MANEJO DEL NA
+
Y DEL K
+
Página
4
Transporte gradiente-tiempo
La razón de que solutos con trasporte activo muestren a menudo un transporte máximo es que
el sistema transportador se satura a medida que la carga tubular aumenta. Algunas sustancias
que se reabsorben de forma pasiva no muestran un transporte máximo porque la intensidad
de su transporte está determinada por otros factores, como:
1) El gradiente electroquímico para la difusión de la sustancia a través de la membrana;
2) La permeabilidad de la membrana para la sustancia, y
3) El tiempo que el líquido que contiene la sustancia permanece dentro del túbulo.
Al transporte de este tipo se le denomina transporte de gradiente-tiempo porque la
intensidad del transporte depende del gradiente electroquímico y del tiempo que la sustancia
está en el túbulo, lo que a su vez depende del flujo tubular.
Algunas sustancias con transporte activo también tienen características de transporte
gradiente-tiempo. Un ejemplo es la reabsorción de sodio en el túbulo proximal. La principal
razón de que el transporte de sodio en el túbulo proximal no muestre un transporte máximo
es que otros factores limitan la reabsorción junto a la intensidad máxima de transporte activo.
Por ejemplo, en los túbulos proximales la capacidad de transporte máximo de la bomba
ATPasa sodio-potasio basolateral suele ser mucho mayor que la intensidad real de la
reabsorción neta de sodio. Una de las razones de esto es que una cantidad significativa de
sodio transportado fuera de la célula vuelve a la luz tubular a través de las uniones epiteliales
estrechas. La intensidad de este flujo retrógrado depende de varios factores, como:
1) La permeabilidad de las uniones estrechas y
2) Las fuerzas físicas intersticiales, que determinan la intensidad de la reabsorción del
flujo en masa desde el líquido intersticial hasta los capilares peritubulares.
Asi el transporte del sodio en los túbulos proximales obedece sobre todo a los principios del
transporte gradiente-tiempo en lugar de a las características del transporte tubular máximo.
Esto significa que cuanto mayor sea la concentración de sodio en los túbulos proximales,
mayor será su reabsorción.
En las partes más distales de la nefrona, las células epiteliales tienen más uniones estrechas y
transportan mucho menos sodio. En estos segmentos, la reabsorción del sodio muestra un
transporte máximo similar al de otras sustancias con un transporte activo. Además, este
transporte máximo puede aumentar por la acción de ciertas hormonas, como la aldosterona.
Reabsorción pasiva de agua por ósmosis
Cuando los solutos se transportan fuera del túbulo mediante un transporte activo primario o
secundario, sus concentraciones tienden a reducirse dentro del túbulo y a aumentar en el
intersticio renal. Esto crea una diferencia de concentración que produce la ósmosis del agua en
la misma dirección que la de los solutos que se transportan, desde la luz tubular hacia el
intersticio renal. Esta reabsorción de agua se acopla principalmente a la reabsorción de sodio.
El movimiento del agua a través del epitelio tubular puede tener lugar sólo si la membrana
es permeable al agua, sin importar la magnitud del gradiente osmótico. En el túbulo proximal
FUNCIÓN TUBULAR Y MANEJO DEL NA
+
Y DEL K
+
Página
5
la permeabilidad al agua es siempre elevada y el agua se reabsorbe tan rápidamente como los
solutos. En la porción gruesa ascendente del asa de Henle, la permeabilidad al agua es siempre
baja, de manera que casi no se reabsorbe agua a pesar del gran gradiente osmótico. La
permeabilidad al agua en las últimas partes de los túbulos (los túbulos distales, los túbulos
colectores y los conductos colectores) puede ser alta o baja dependiendo de la presencia o no
de ADH.
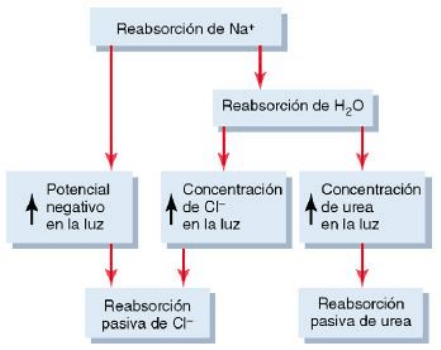
Reabsorción de cloro, urea y otros solutos por difusión pasiva
La reabsorción activa de sodio está muy bien acoplada a la reabsorción pasiva de cloro a través
de un potencial eléctrico y un gradiente de concentración de cloro:
1) Cuando se reabsorbe el sodio a través de la célula epitelial tubular, se transportan
iones negativos como el cloro junto al sodio debido a los potenciales eléctricos. Es
decir, el transporte de iones sodio con carga positiva fuera de la luz deja el interior de
la luz con carga negativa respecto al líquido intersticial. Esto hace que los iones cloro
difundan pasivamente a través de la vía paracelular.
2) Se produce una reabsorción adicional de iones cloro por un gradiente de
concentración de cloro que se forma cuando el
agua se reabsorbe del túbulo por ósmosis, lo que
concentra los iones cloro en la luz tubular.
3) Los iones cloro pueden reabsorberse también
mediante un transporte activo secundario. El más
importante de los procesos activos secundarios
para la reabsorción del cloro consiste en el
cotransporte del cloro con el sodio a través de la
membrana luminal.
La urea también se reabsorbe de forma pasiva del túbulo,
pero en un grado mucho menor que los iones cloro.
1) A medida que el agua se reabsorbe de los túbulos (por ósmosis acoplada a la
reabsorción de sodio), la concentración de urea en la luz tubular aumenta. Esto crea
un gradiente de concentración que favorece la reabsorción de urea.
2) En algunas partes de la nefrona, en especial en el conducto colector de la médula
interna, la reabsorción pasiva de la urea está facilitada por trasportadores específicos
de la urea.
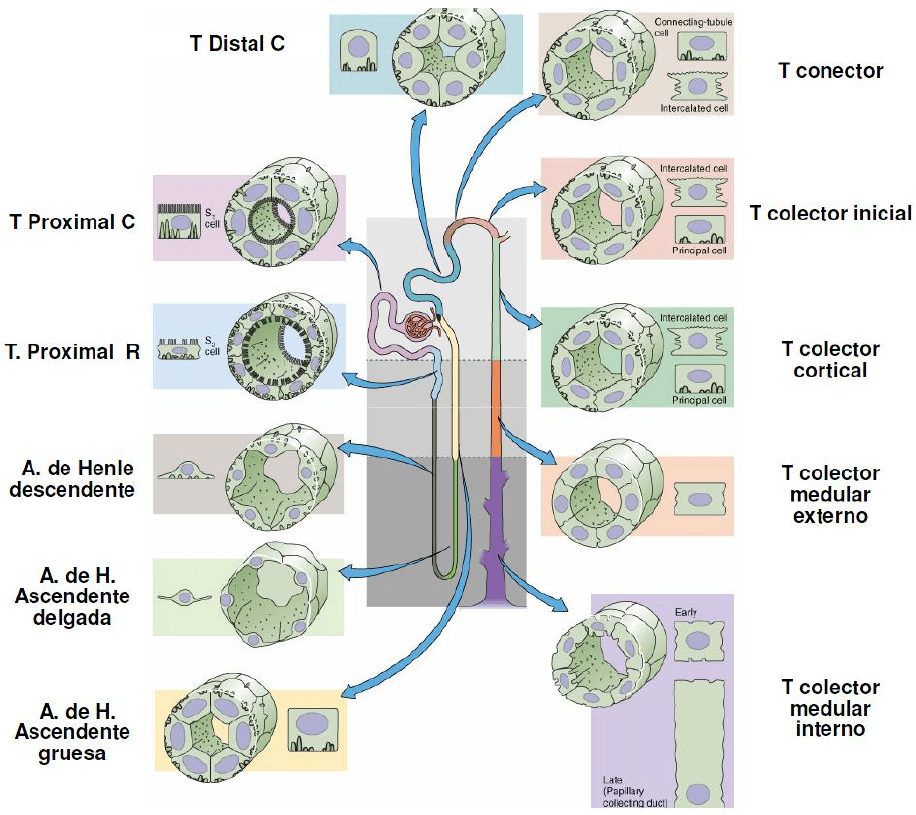
Reabsorción y secreción a lo largo de la nefrona
− Túbulo proximal. Desde su porción contorneada hasta su porción recta la complejidad
celular disminuye en correlación con una rebaja en su tasa reabsortiva. En este sector
ocurre la fracción más grande del filtrado, que reabsorbe, NaCl, NaHCO
3
, iones (Ca
2+
,
HPO
4
2-
y SO
4
2-
) y agua. Finalmente el túbulo proximal secreta NH
4
+
en la luz tubular.
− Asa de Henle. Su función principal es participar en la formación de orina concentrada
o diluida. El loop bombea NaCl en el intersticio de la médula que no es acompañada de
agua, generando un intersticio medular hiperosmótico.
FUNCIÓN TUBULAR Y MANEJO DEL NA
+
Y DEL K
+
Página
6
o Asa de Henle delgada (tanto su parte descendente como la ascendente) son
menos complejos.
o Asa de Henle ascendente gruesa. Termina en la mácula densa. Su compleja
maquinaria celular se correlaciona con una función clave en el desarrollo de un
intersticio medular hiperosmótico.
− Túbulo distal. Junto con el sistema colector participa en el control fino de la excreción
de NaCl y agua.
− Túbulo conector. Posee dos tipos de células:
o Células tubulares conectoras. Producen y liberan kalicreína.
o Células principales.
− Túbulos colectores inicial y cortical. Son idénticos y poseen dos tipos de células:
o Células intercalares. Poseen dos subpoblaciones:
▪ Células α. Secretan H
+
y reabsorben K
+
.
▪ Células β. Secretan HCO
3
-
o Células principales. Reabsorben Na
+
y Cl
-
y secretan K
+
.
− Túbulo colector medular. El número de células intercalares disminuye. Las células en
este segmento continúan con el transporte de electrolitos y participan en el transporte
regulador hormonal de agua y urea.
FUNCIÓN TUBULAR Y MANEJO DEL NA
+
Y DEL K
+
Página
7
Túbulo proximal
Reabsorción
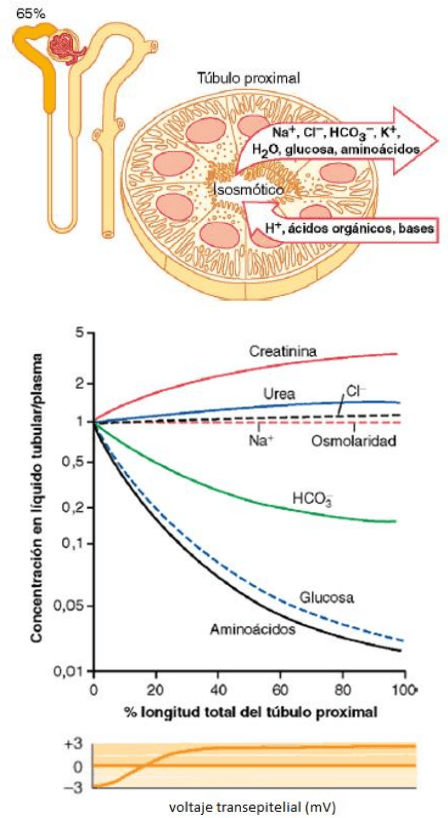
Alrededor de un 65% de solutos filtrados se reabsorben en el túbulo proximal antes de que el
filtrado llegue al asa de Henle. Las células del túbulo proximal gozan de intensa actividad
metabólica y tienen gran número de mitocondrias que sostienen sus potentes procesos de
transporte activo. Las células tubulares tienen un extenso borde en cepillo en el lado de la luz
de la membrana que permite el transporte rápido de los iones sodio y de otras sustancias.
− La amplia superficie del borde en cepillo está también dotada de moléculas proteicas
transportadoras:
o Cotransporte Na
+
/glucosa o aminoácidos.
o Contratransporte Na
+
/H
+
.
− Reabsorción de bicarbonato (HCO
3
-
) gracias a la
secreción de hidrogeniones a la luz tubular.
− Reabsorción paracelular de sodio impulsado por
cloro. Reabsorción de iones cloruro debido a una
mayor concentración de este ion desde la luz del
túbulo a través de las uniones intercelulares, y al
líquido intersticial renal.
Concentraciones de solutos a lo largo del túbulo
proximal
− Aunque la cantidad de sodio que se encuentra en el
líquido tubular disminuye mucho a lo largo del
túbulo proximal, la concentración de sodio (y la
osmolaridad total) sigue siendo básicamente la
misma porque la permeabilidad al agua de los
túbulos proximales es tan grande que la reabsorción
de agua lleva el mismo ritmo que la reabsorción de
sodio.
− Algunos solutos orgánicos, como la glucosa, los
aminoácidos y el bicarbonato, se reabsorben con
mucha mayor avidez que el agua, así que sus
concentraciones disminuyen considerablemente a lo
largo del túbulo proximal.
− Otros solutos orgánicos que son menos permeables
y que no se reabsorben activamente, como la
creatinina, aumentan su concentración a lo largo del túbulo proximal.
Secreción de ácidos y bases orgánicas
− El túbulo proximal es también un sitio importante para la secreción de ácidos y bases
orgánicas, tales como las sales biliares, oxalato, urato y catecolaminas. La secreción
de estas sustancias en el túbulo proximal más la filtración en el túbulo proximal por los
FUNCIÓN TUBULAR Y MANEJO DEL NA
+
Y DEL K
+
Página
8
capilares glomerulares y la casi total falta de reabsorción por los túbulos contribuyen,
todos combinados, a su excreción rápida en la orina.
− Además de los productos de desecho del metabolismo, los riñones secretan muchos
fármacos o toxinas potencialmente peligrosos directamente a través de las células
tubulares hacia los túbulos y eliminan rápidamente estas sustancias de la sangre.
− Otro compuesto que se secreta rápidamente en el túbulo proximal es el ácido
paraaminohipúrico (PAH). El PAH se secreta con tanta rapidez que la persona media
puede depurar alrededor del 90% del PAH del plasma que fluye por los riñones y
excretarlo en la orina. Por esta razón, el aclaramiento de PAH se usa para calcular el
flujo plasmático renal.
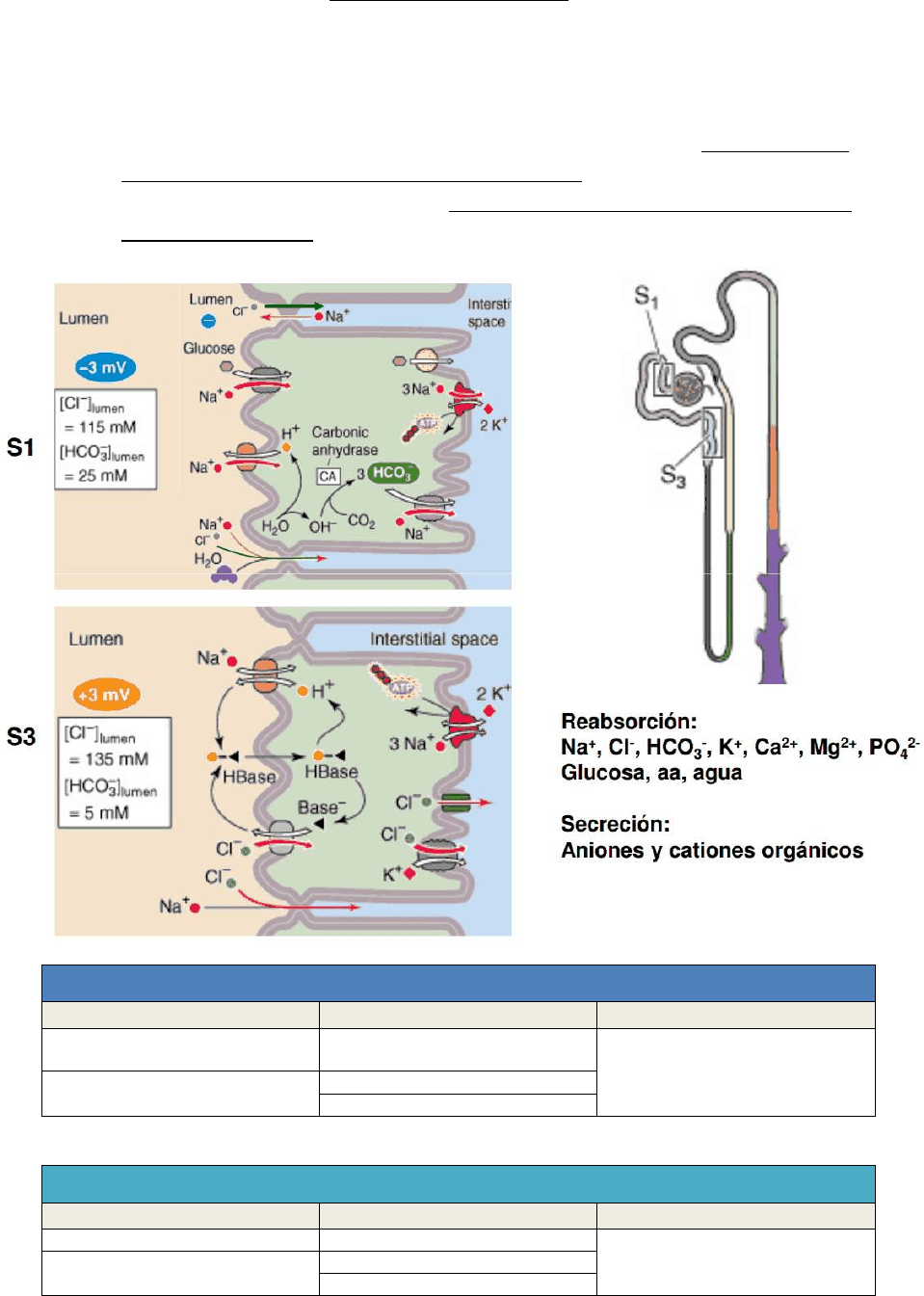
Segmento S1 del túbulo proximal
Reabsorción transcelular
Reabsorción hacia el intersticio
Reabsorción paracelular
Cotransporte Na
+
/glucosa o aa
(sustrato)
Bomba Na
+
/K
+
ATPasa
Contratransporte Na
+
/Cl
-
por
diferencia eléctrica
Contratransportador Na
+
/H
+
Difusión facilitada glucosa o aa
Cotransportador Na
+
/HCO
3
-
Segmento S2 del túbulo proximal
Reabsorción transcelular
Reabsorción hacia el intersticio
Reabsorción paracelular
Contratransportador Na
+
/H
+
Bomba Na
+
/K
+
ATPasa
Reabsorción de Na
+
impulsado por
Cl
-
Contratransportador Cl
-
/Base
Difusión facilitada de Cl
-
Cotransportador Cl
-
/K
+
FUNCIÓN TUBULAR Y MANEJO DEL NA
+
Y DEL K
+
Página
9
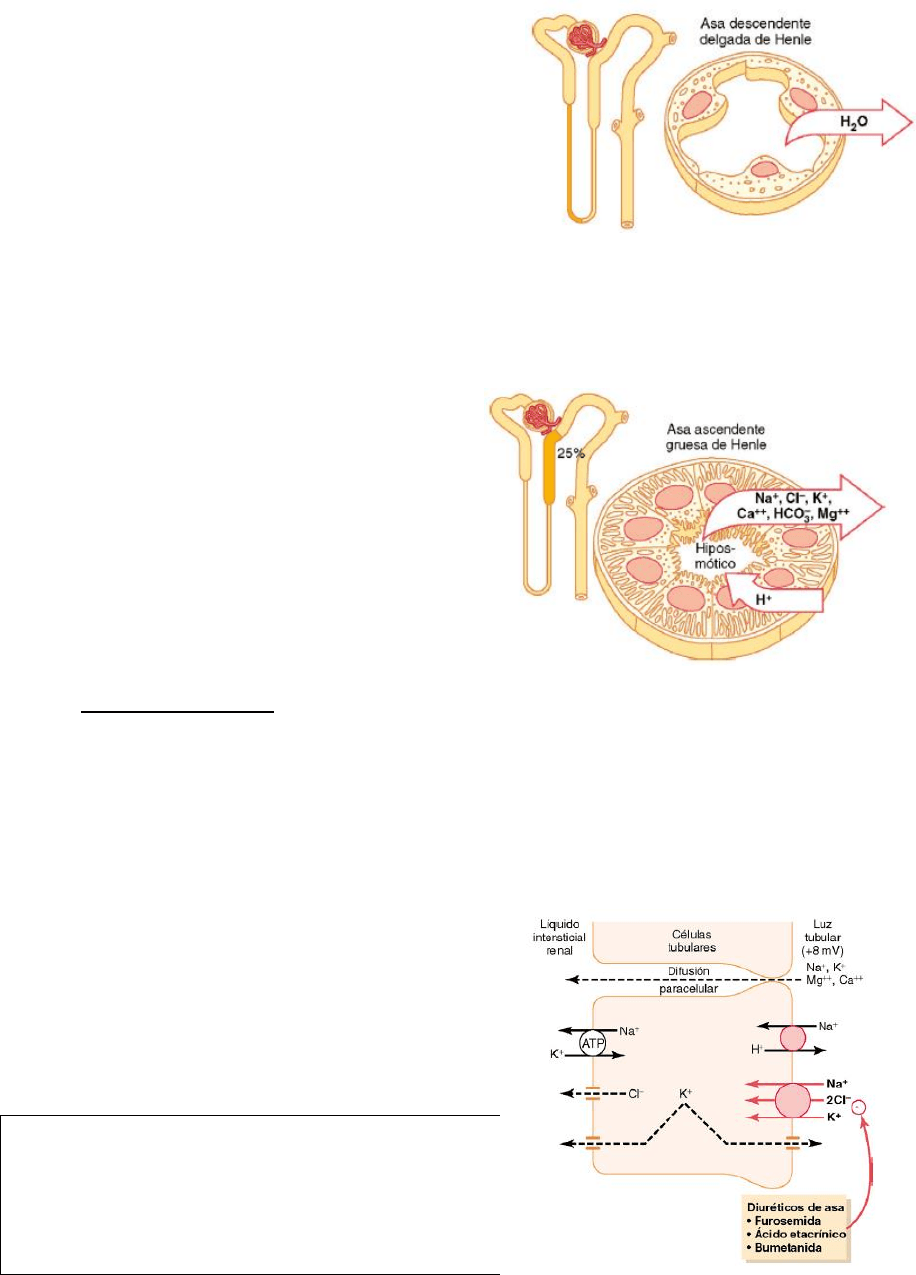
Porción descendente delgada del asa de Henle
Posee membranas epiteliales muy finas sin borde en
cepillo, con pocas mitocondrias y grados mínimos de
actividad metabólica. La parte descendente de la
porción delgada es muy permeable al agua (20% del
total) y moderadamente permeable a la mayoría de los
solutos. La función de este segmento de la nefrona es
principalmente la de permitir la difusión simple de
sustancias a través de sus paredes. Alrededor del 20%
del agua filtrada se reabsorbe en la rama descendente delgada, ya que la rama ascendente en
sus dos porciones es prácticamente impermeable al agua.
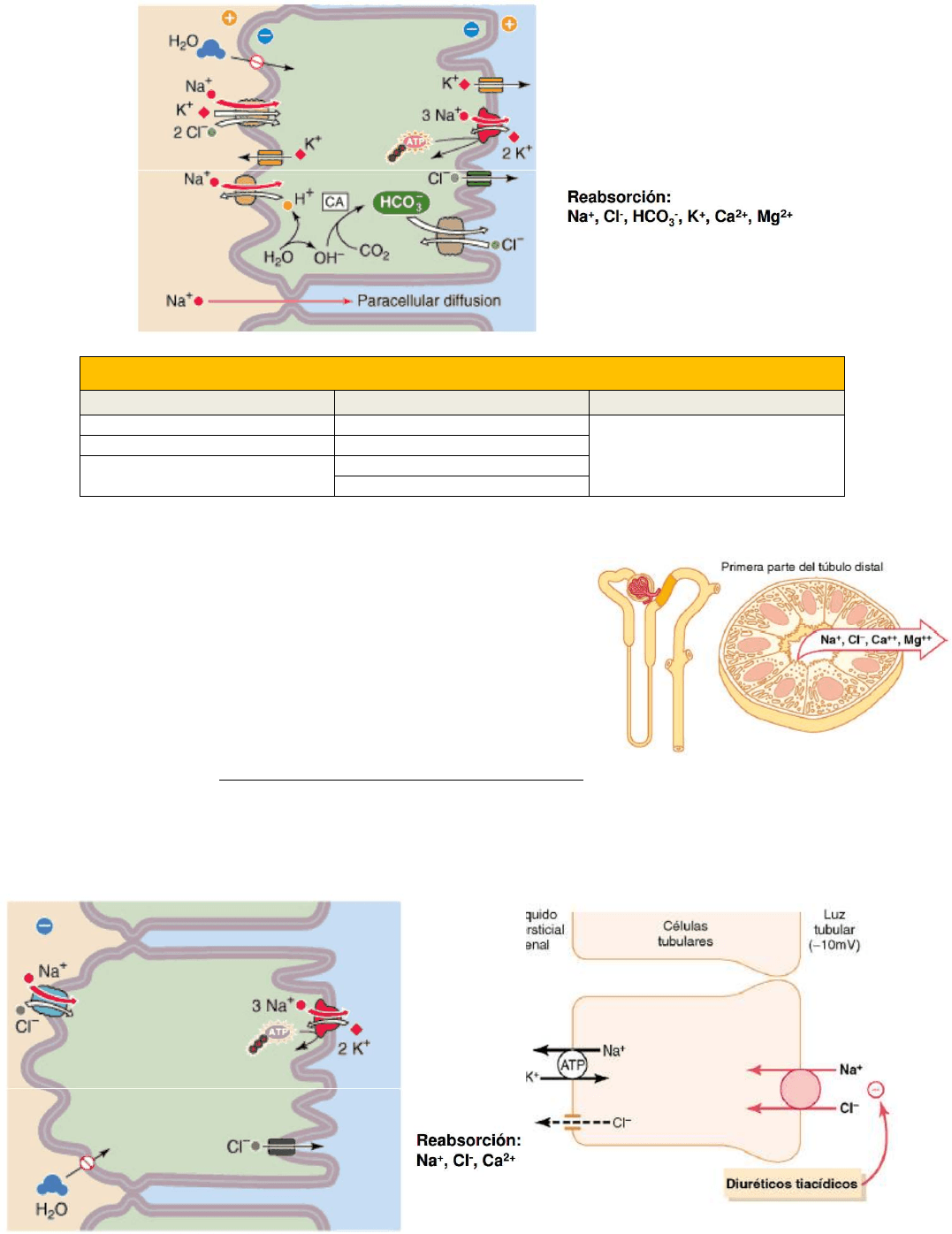
Porción ascendente gruesa del asa de Henle
Posee gruesas células epiteliales dotadas de gran
actividad metabólica que son capaces de
reabsorber activamente sodio, cloruro y potasio.
Alrededor del 25% de las cargas filtradas de sodio,
cloruro y potasio se reabsorben en el asa de Henle,
haciéndolo en su mayor parte en la porción
ascendente gruesa del asa, así como se
reabsorben cantidades considerables de otros
iones, como calcio, bicarbonato y magnesio.
− Impermeable al agua.
− La superficie apical de esta porción está también dotada de moléculas proteicas
transportadoras:
o Cotransporte Na
+
/2Cl
-
/K
+
.
o Contratransporte Na
+
/H
+
.
− Ligera retrodifusión de iones potasio hacia la luz, generando una carga positiva de
unos +8mV en la luz tubular.
− Reabsorción de bicarbonato (HCO
3
-
) gracias a
la secreción de hidrogeniones a la luz tubular.
− Reabsorción paracelular de cationes, como el
Mg
++
, Ca
++
, Na
+
y K
+
debido a la ligera
positividad de cargas de la luz tubular respecto
al líquido intersticial.
La rama ascendente gruesa del asa de Henle es el
lugar de acción de los poderosos diuréticos de «asa»
furosemide, ácido etacrínico y bumetanida, todos los
cuales inhiben la acción del cotransportador sodio 2-
cloro potasio
FUNCIÓN TUBULAR Y MANEJO DEL NA
+
Y DEL K
+
Página
10
Porción ascendente gruesa del asa de Henle
Reabsorción transcelular
Reabsorción hacia el intersticio
Reabsorción paracelular
Cotransporte Na
+
/2Cl
-
/K
+
Bomba Na
+
/K
+
ATPasa
Reabsorción paracelular de
cationes, como el Mg
++
, Ca
++
, Na
+
y
K
+
Contratransportador Na
+
/H
+
Difusión facilitada de K
+
Retrodifusión de K
+
Difusión facilitada de Cl
-
Cotransportador Cl
-
/HCO
3
-
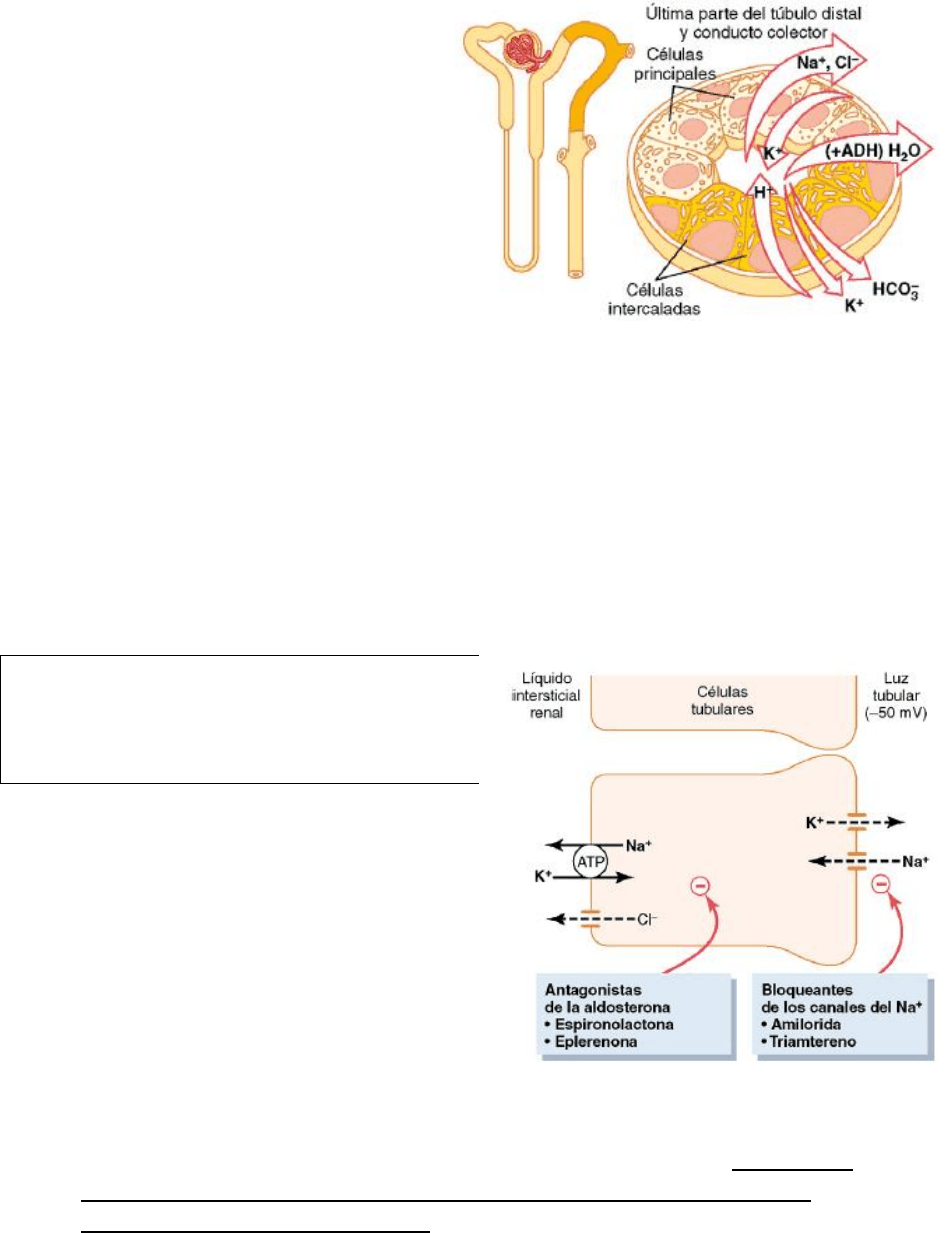
Túbulo distal
El extremo inicial forma parte del complejo yuxtaglomerular
que proporciona una regulación del VFG y del flujo
sanguíneo a esa misma nefrona. La porción inicial del túbulo
distal posee muchas de las características reabsortivas de la
porción gruesa del asa de Henle. Es decir, reabsorbe con
avidez la mayoría de los iones, como el sodio, potasio y
cloruro, pero es prácticamente impermeable al agua y la urea.
Los diuréticos tiacídicos, que se usan ampliamente para tratar trastornos como la hipertensión
y la insuficiencia cardíaca, inhiben el cotransportador sodio-cloro.
FUNCIÓN TUBULAR Y MANEJO DEL NA
+
Y DEL K
+
Página
11
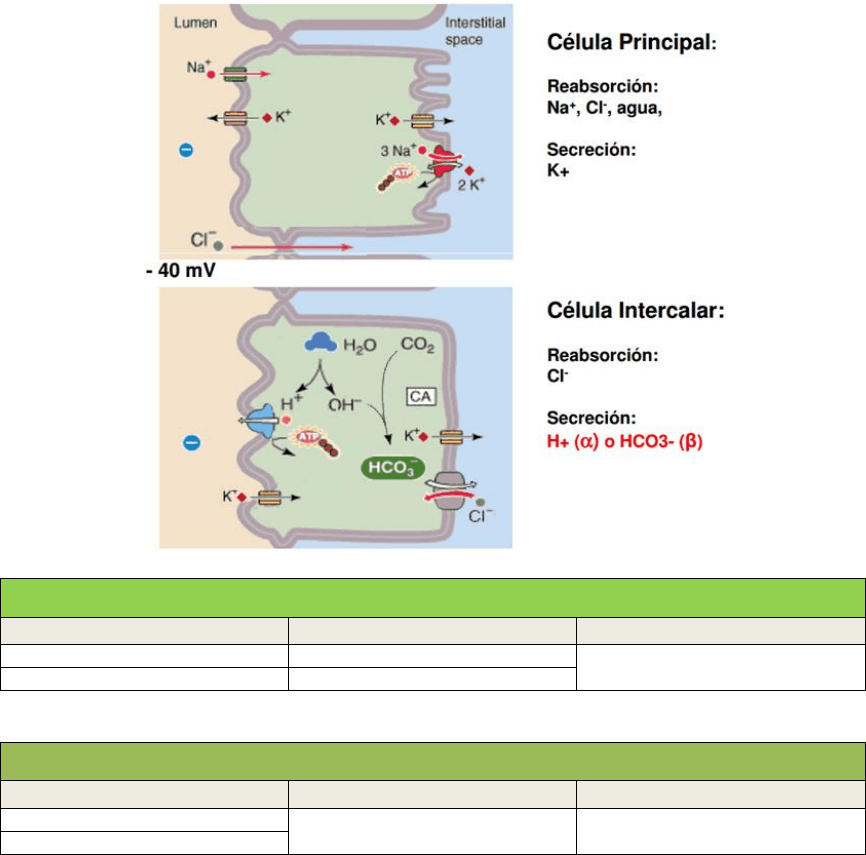
Última porción del túbulo distal y túbulo colector cortical
La segunda mitad del túbulo distal y el túbulo
colector cortical situado a continuación tienen
características funcionales similares. Están
compuestos de dos tipos especiales de células,
las células principales y células intercaladas.
Células principales
Las células principales reabsorben sodio y
secretan potasio.
− La reabsorción de sodio y la secreción
de potasio por las células principales depende de la actividad de la bomba ATPasa
sodio-potasio presente en la membrana basolateral de cada célula. Esta bomba
mantiene una concentración baja de sodio dentro de la célula y, por tanto, favorece
la difusión del sodio al interior de la célula a través de canales especiales.
− La secreción de potasio por estas células desde la sangre y hacia la luz tubular se hace
en dos pasos:
1) El potasio entra en la célula por la acción de la bomba ATPasa sodio-potasio,
que mantiene una concentración intracelular de potasio alta, y
2) Una vez en la célula, el potasio se difunde siguiendo su gradiente de
concentración a través de la membrana luminal hacia el líquido tubular
Las células principales son los primeros lugares de
acción de los diuréticos ahorradores de potasio,
como espironolactona, eplerenona, amiloride y
triamtereno.
− Los antagonistas de los receptores de
espironolactona y eplerenona compiten
con la aldosterona por sus receptores en las
células principales y por tanto inhiben los
efectos estimuladores de esta hormona
sobre la reabsorción de sodio y la secreción
de potasio.
− La amilorida y el triamtereno son
bloqueantes de los canales del sodio que
inhiben directamente la entrada del sodio en los canales del sodio de las membranas
luminales y así reducen la cantidad de sodio que puede transportarse a través de las
membranas basolaterales por medio de la bomba ATPasa sodio-potasio. Esto reduce a
su vez el transporte de potasio al interior de las células y disminuye finalmente la
secreción de potasio al líquido tubular. Por esta razón, los bloqueantes de los canales
del sodio y los antagonistas de la aldosterona reducen la excreción urinaria de potasio
y actúan como diuréticos ahorradores de potasio.
FUNCIÓN TUBULAR Y MANEJO DEL NA
+
Y DEL K
+
Página
12
Células intercaladas
Las células intercaladas secretan iones hidrógeno y reabsorben iones bicarbonato y potasio.
La secreción de iones hidrógeno en las células intercaladas está mediada por un transportador
hidrógeno-ATPasa. El hidrógeno se genera en esta célula por la acción de la anhidrasa
carbónica sobre el agua y el dióxido de carbono para formar ácido carbónico, que después se
disocia en iones hidrógeno y bicarbonato. Los iones hidrógeno se secretan después hacia la luz
tubular, y por cada ion hidrógeno secretado queda disponible un ion bicarbonato para su
reabsorción a través de la membrana basolateral. Las células intercaladas también pueden
reabsorber iones potasio.
Célula principal del túbulo colector cortical
Reabsorción transcelular
Reabsorción hacia el intersticio
Reabsorción paracelular
Reabsorción de Na
+
Difusión facilitada de K
+
Reabsorción de Cl
-
Secreción de K
+
Bomba Na
+
/K
+
ATPasa
Célula intercalar del túbulo colector cortical
Reabsorción transcelular
Reabsorción hacia el intersticio
Reabsorción paracelular
Secreción activa H
+
Cotransportador Cl
-
/HCO
3
-
Reabsorción de potasio
Las características funcionales de la porción final del túbulo distal y del túbulo colector cortical
pueden resumirse como sigue:
1) Las membranas tubulares de los dos segmentos son casi completamente
impermeables a la urea, de forma similar al segmento diluyente de la primera parte
del túbulo distal; luego casi toda la urea que entra en estos segmentos atraviesa el
túbulo colector para su excreción en la orina, aunque se produce una cierta
reabsorción de urea en los conductos colectores medulares.
FUNCIÓN TUBULAR Y MANEJO DEL NA
+
Y DEL K
+
Página
13
2) La porción final del túbulo distal y el túbulo colector cortical reabsorben iones sodio y
su intensidad está controlada por hormonas, en especial por la aldosterona. Al mismo
tiempo, estos segmentos secretan iones potasio desde la sangre capilar peritubular
hacia la luz tubular, un proceso que también está controlado por la aldosterona y otros
factores como la concentración de iones potasio en los líquidos corporales.
3) Las células intercaladas de estos segmentos de la nefrona secretan ávidamente iones
hidrógeno mediante un mecanismo hidrógeno-ATPasa. Este proceso es diferente a la
secreción activa secundaria de los iones hidrógeno que tenía lugar en el túbulo
proximal porque es capaz de secretar iones hidrógeno en contra de un gran gradiente
de concentración, hasta de 1.000 a 1. Las células intercaladas desempeñan una función
clave en la regulación acidobásica de los líquidos corporales.
4) La permeabilidad al agua de la porción final del túbulo distal y del conducto colector
cortical está controlada por la concentración de ADH, que también se llama
vasopresina. Con concentraciones altas de ADH, estos segmentos tubulares
permanecen permeables al agua, pero sin ADH son prácticamente impermeables a
ella. Esta característica especial proporciona un importante mecanismo de control del
grado de dilución o concentración de la orina.
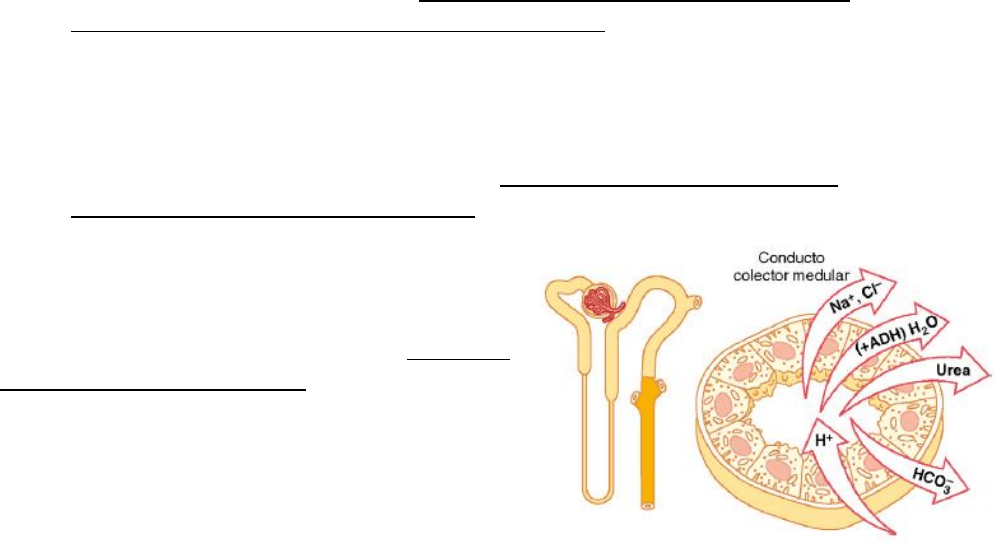
Conducto colector medular
Aunque los conductos colectores medulares reabsorben
menos del 10% del agua y del sodio filtrados, son el lugar
final de procesamiento de la orina y, por ello,
desempeñan una función muy importante en la
determinación de la eliminación final en la orina de agua y
de solutos. Las células epiteliales de los conductos
colectores tienen una forma casi cúbica con superficies
lisas y un número relativamente reducido de
mitocondrias. Las características especiales de este segmento tubular son:
1) La permeabilidad al agua del conducto colector medular está controlada por la
concentración de ADH. Con concentraciones altas de ADH, el agua se reabsorbe
ávidamente en el intersticio medular, lo que reduce el volumen de orina y concentra la
mayoría de los solutos en ella.
2) Al contrario que el túbulo colector cortical, el conducto colector medular es permeable
a la urea y existen transportadores de urea especiales que facilitan la difusión de la
urea a través de las membranas luminales y basolaterales. Luego parte de la urea
tubular se reabsorbe en el intersticio medular, lo que ayuda a aumentar la osmolalidad
en esta región de los riñones y contribuye a la capacidad global de los riñones de
formar una orina concentrada.
3) El conducto colector medular es capaz de secretar iones hidrógeno contra un gran
gradiente de concentración, como ocurre en el túbulo colector cortical. Luego el
conducto colector medular también participa en la regulación del equilibrio
acidobásico.
FUNCIÓN TUBULAR Y MANEJO DEL NA
+
Y DEL K
+
Página
14
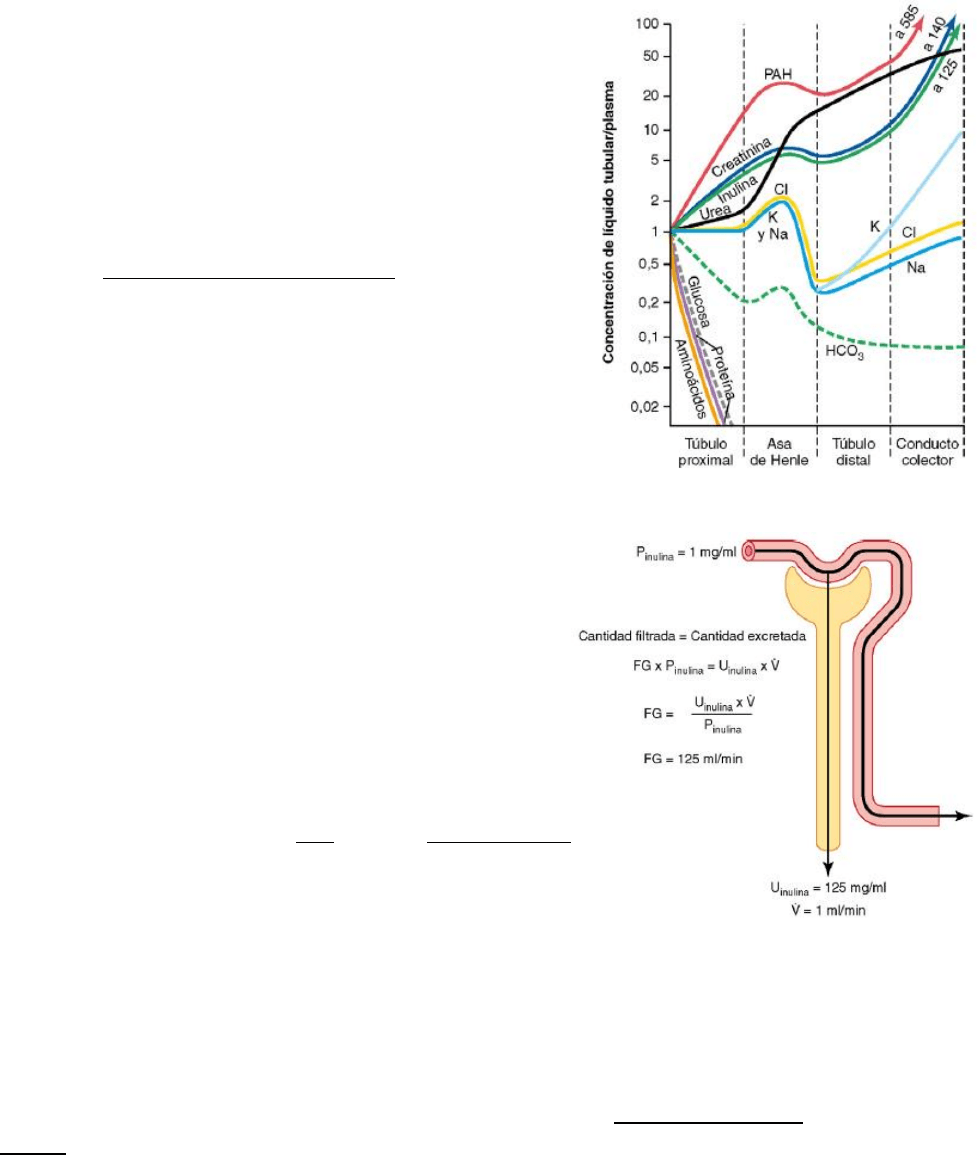
Resumen de las concentraciones de diferentes solutos en
diferentes segmentos tubulares
Que se concentre en el líquido tubular está determinado por el grado relativo de reabsorción
de ese soluto frente a la reabsorción del agua. Si se reabsorbe un mayor porcentaje de agua, la
sustancia se concentra. Si se reabsorbe un mayor porcentaje de
soluto, la sustancia se diluye.
A medida que el filtrado se mueve a lo largo del sistema tubular,
la concentración aumenta progresivamente a más de 1 si se
reabsorbe más agua que soluto, o si se ha producido una
secreción neta del soluto hacia el líquido tubular. Si el cociente
de concentraciones se hace progresivamente menor que 1, esto
significa que se ha reabsorbido relativamente más soluto que
agua. Las sustancias representadas en la parte superior, como la
creatinina, se concentran mucho en la orina. Estas sustancias
no son generalmente necesarias para el organismo, y los
riñones se han adaptado para reabsorberlas sólo ligeramente o
no hacerlo en absoluto, o incluso para secretarlas en cantidades
especialmente grandes en la orina. Por el contrario, las
sustancias representadas en la parte inferior de la figura, como
la glucosa y los aminoácidos, se reabsorben intensamente; se
trata de sustancias que el organismo necesita conservar y casi
ninguna se pierde en la orina.
Clearence
El aclaramiento renal de una sustancia es el volumen del
plasma virtual que es completamente depurado de esa
sustancia por los riñones en la unidad de tiempo. Es decir,
que el aclaramiento se refiere al volumen de plasma que se
necesitaría para proporcionar la cantidad de sustancia que se
excreta por la orina en la unidad de tiempo.
C
S
. P
S
= U
S
. V ->
->
El aclaramiento de una sustancia (C
S
) por la concentración en el plasma de la
sustancia (P
S
) es igual a la concentración de la sustancia en la orina (U
S
) por el
volumen de la orina o el flujo urinario (V). Estas dos últimas variables (U
S
y V) representan la
tasa de excreción urinaria. Es decir, que el aclaramiento renal de una sustancia se calcula por
la tasa de excreción urinaria de esa sustancia dividida por su concentración en el plasma.
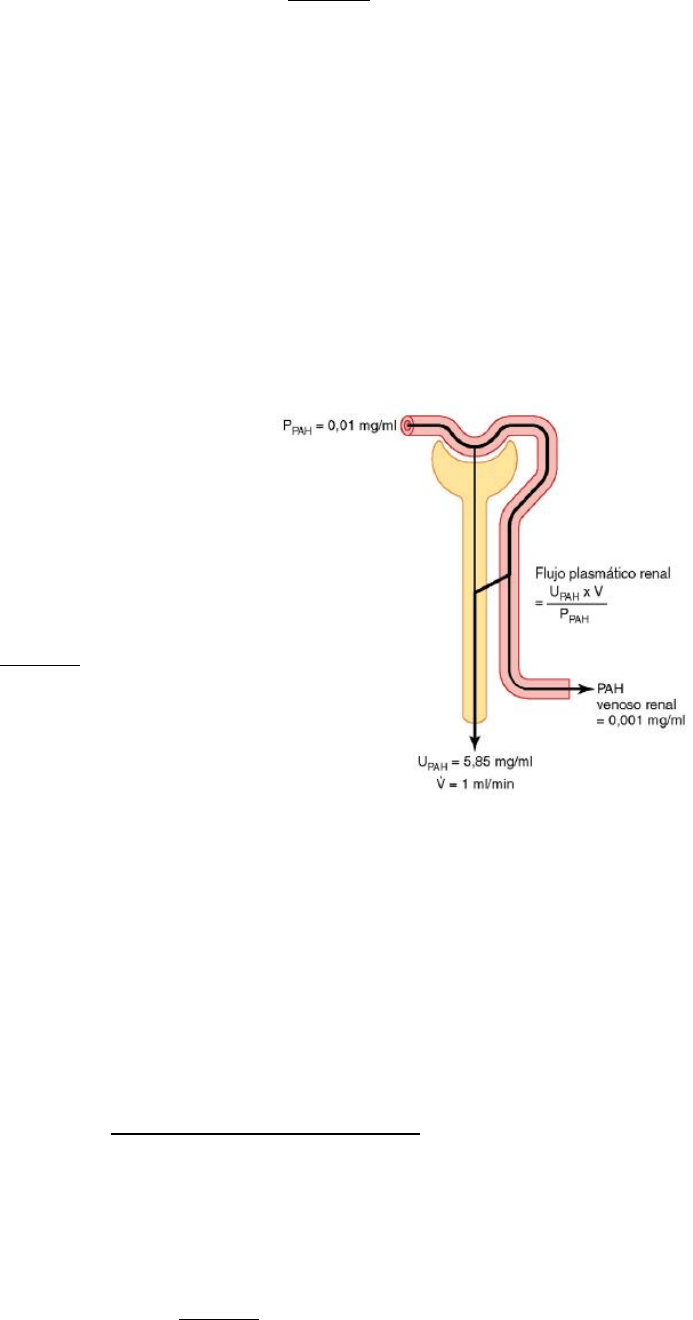
Aclaramiento de inulina permite calcular el VFG
Si una sustancia se filtra libremente (tan libremente como el agua) y no se reabsorbe ni se
secreta en los túbulos renales, entonces la intensidad con la que se excreta en la orina (U
S
× V)
es igual a la filtración de la sustancia por los riñones (VFG × P
S
).
FUNCIÓN TUBULAR Y MANEJO DEL NA
+
Y DEL K
+
Página
15
VFG . P
inulina
= U
inulina
. V ->
Una sustancia que cumple estos criterios es la inulina, una molécula de polisacárido con un
peso molecular de 5.200, que no es producida por el organismo, se encuentra en las raíces de
ciertas plantas y debe administrarse por vía intravenosa a un paciente para medir el FG.
La creatinina es un producto final del metabolismo muscular y se elimina del organismo casi
completamente por filtración glomerular. El aclaramiento de creatinina puede usarse también
para evaluar el FG. Como la medida del aclaramiento de creatinina no requiere administrarlo
por infusión intravenosa al paciente, este método se usa mucho más que el aclaramiento de
inulina para calcular el FG en la clínica. Pero el aclaramiento de creatinina no es un marcador
perfecto del FG porque una pequeña cantidad se secreta en los túbulos, lo que hace que la
cantidad de creatinina excretada supere ligeramente a la creatinina filtrada.
Aclaramiento de PAH permite calcular el FPRE
En teoría, si una sustancia se aclara por completo
del plasma, la velocidad de aclaramiento será igual
al flujo plasmático renal total. Dicho de otro modo, la cantidad
de sustancia que llega a los riñones con la sangre (FPS × P
S
)
equivaldrá a la cantidad excretada en la orina (U
S
× V
̇
). Por
tanto, el flujo plasmático renal (FPR) se puede calcular como:
Debido a que el FG es sólo alrededor de un 20% del flujo
plasmático total, una sustancia que se elimina completamente
del plasma debe excretarse también mediante secreción tubular
además de la filtración glomerular. No hay ninguna sustancia conocida que se aclare
completamente a través de los riñones. Pero una sustancia, el PAH, se aclara en un 90% del
plasma. Así el aclaramiento de PAH puede usarse como una aproximación del flujo plasmático
renal. Para ser más precisos, podemos hacer correcciones respecto al porcentaje de PAH que
está todavía en la sangre cuando deja los riñones. El porcentaje de PAH eliminado de la sangre
se conoce como cociente de extracción del PAH (E
PAH
) y es de una media de un 90% en los
riñones normales. Si el cociente de extracción del PAH es del 90%, el flujo plasmático renal real
puede calcularse dividiendo el aclaramiento de PAH (o FRPE) por el coeficiente de extracción
del PAH:
El cociente de extracción (E
PAH
) se calcula como la diferencia entre las concentraciones del PAH
en la arterial renal (A
PAH
) y en la vena renal (V
PAH
), dividida por la concentración de PAH en la
arteria renal:
Este documento contiene más páginas...
Descargar Completo
RepasoRenal-Disgest-de-Benjam¡n.docx
 Estamos procesando este archivo...
Estamos procesando este archivo...
 Lamentablemente la previsualización de este archivo no está disponible. De todas maneras puedes descargarlo y ver si te es útil.
Lamentablemente la previsualización de este archivo no está disponible. De todas maneras puedes descargarlo y ver si te es útil.
Descargar
 Estamos procesando este archivo...
Estamos procesando este archivo...
 Lamentablemente la previsualización de este archivo no está disponible. De todas maneras puedes descargarlo y ver si te es útil.
Lamentablemente la previsualización de este archivo no está disponible. De todas maneras puedes descargarlo y ver si te es útil.