

Edición 2015
RECOMENDACIONES PARA LA PREVENCIÓN,
DIAGNÓSTICO Y TRATAMIENTO DE
AMENAZA DE PARTO PRETÉRMINO,
ATENCIÓN DEL PARTO PRETÉRMINO
ESPONTÁNEO Y ROTURA PREMATURA
DE MEMBRANAS
Dirección Nacional de
Maternidad e Infancia

4 5
Amenaza de parto pretérmino, atención del
parto pretérmino espontáneo y rotura prematura de membranas
Autores
Elaboración y coordinación de contenidos
Dra. Ingrid Di Marco
Dr. Ignacio Asprea
Dirección Nacional de Maternidad e Infancia
Área de Obstetricia y Ginecología
Dra. Maria Julia Cuetos (coordinadora médica)
Lic. Obst. Carolina Nigri (coordinadora obstétrica)
Lic. Obst. Silvana Bermúdez
Dr. Horacio Crespo
Dra. Ingrid Di Marco
Lic. Obst. Graciela López
Dr. Oscar García
Lic. Obst. Inés Martínez
Lic. Obst. Valeria Peralta
Dra. Ingrid Seoane
Centro de Simulación Clínica
Dr. Ignacio Asprea
Colaboradores principales externos
Prof. Dr. Mario Palermo
Prof. Dr. Eduardo Valenti
Prof. Dra. Liliana Voto
Documento discutido, corregido y consensuado por:
Prof. Dr. Néstor Garello (FASGO)
Prof. Dr. Héctor Bolatti (FASGO)
Prof. Dr. Raúl Winograd (FASGO, SOGIBA)
Dr. Oscar Moreno (SOGBA)
Dra. Cristina Laterra (Maternidad Sardá)
Colaboradores en la revisión sistemática y recopilación bibliográfica:
Equipo de Medicina Basada en Evidencia del Hospital Gervasio Posa-
das:
Dra. Dolores Montes Varela,
Dr. Lucio Ribola, Dra. Margarita Quinones, Dra. Stella Luscialdo,
Dr. Christian Muzio, Lic. Silvana Varela, Lic. Mónica Trasmonte.
Declaración de conflictos de interés
Los autores del presente trabajo declaran no tener conflictos de interés.
Autoridades
Presidenta de la Nación
Dra. Cristina Fernández de Kirchner
Ministro de Salud
Dr. Daniel Gustavo Gollan
Secretario de Salud Comunitaria
Dr. Nicolás Kreplak
Subsecretaria de Medicina Comunitaria,
Maternidad e Infancia
Dra. Sabrina Balaña De Caro
Directora Nacional de Maternidad e Infancia
Dra. Ana Speranza
Dirección Nacional de Maternidad e Infancia
Subsecretaría de Salud Comunitaria
Ministerio de Salud de la Nación
República Argentina
Coordinación Editorial
Área de Comunicación Social de la Dirección Nacional de Maternidad e Infancia
Lic. María del Carmen Mosteiro
Diego Rubio
Armado y diagramación
Florencia Zamorano - florencia.zamorano@speedy.com.ar
Primera edición
Octubre de 2015
2.000 ejemplares
Distribución gratuita. Prohibida su venta.
Permitida su reproducción, parcial o total, a condición de citar la fuente.

6 7
Amenaza de parto pretérmino, atención del
parto pretérmino espontáneo y rotura prematura de membranas
Prólogo 10
PARTE I: Amenaza de parto pretérmino con membranas íntegras
Introducción 13
Objetivos generales 15
Objetivos específicos 16
Método 16
Tabla 1: Niveles de evidencia 18
Tabla 2: Fuerza de las recomendaciones 19
Epidemiología 20
Definiciones 21
Clasificación 22
Etiopatogenia 23
Factores de riesgo 25
Diagnóstico 26
Prevención del parto pretérmino: acciones a desarrollar 27
Prevención primaria 28
Prevención primaria durante el período preconcepcional 28
Prevención primaria en mujeres embarazadas 29
Prevención secundaria en mujeres embarazadas 34
Progesterona en prevención secundaria 37
Cerclaje cervical 40
Pesario cervical 43
Prevención terciaria en mujeres embarazadas 44
Manejo y tratamiento de la Amenaza de Parto Pretérmino (APP) 45
Evaluación materna y fetal 46
Inducción de la maduración pulmonar fetal. 49
Uso de glucocorticoides para la maduración pulmonar fetal 49
Indicaciones 50
Agentes, dosis y vía de administración de los glucocorticoides 50
Contraindicaciones 52
TABLA DE CONTENIDO
Terapia tocolítica 54
Objetivo 54
Indicaciones de administración de tocolíticos 54
Contraindicaciones para inhibir un trabajo de parto pretérmino 55
Agentes β miméticos endovenosos 56
Tocólisis de mantenimiento: Agentes β miméticos orales 58
Antagonistas de los receptores de Ocitocina: Atosibán 59
Inhibidores de la síntesis de Prostaglandinas: Indometacina 61
Bloqueantes cálcicos: Nifedipina 62
Sulfato de Magnesio 64
Tabla 3: Terapia tocolítica para el manejo de la APP. Dosis y forma de adminis-
tración.
65
Tabla 4: Efectos colaterales de los agentes tocolíticos 67
Reinicio de los síntomas de APP luego de tocólisis 68
Progesterona en prevención terciaria 68
Neuroprotección fetal: Uso de Sulfato de Magnesio antenatal 69
Mecanismo de acción del Sulfato de Magnesio como neuroprotector 72
Esquema de tratamiento 74
Algoritmo 1: Uso del Sulfato de Magnesio para neuroprotección fetal en embarazo
de 24 a 31,6 semanas con riesgo de Parto Prematuro Inminente
76
Antibioticoterapia en la APP con membranas íntegras 77
Corioamnionitis 77
Algoritmo 2: Consulta por Guardia. Conducta ante embarazada que consulta por
síntomas compatibles con APP (de 22 a 36,6 semanas de gestación)
83
Algoritmo 3: Internación de embarazadas con APP. Conducta ante una embarazada
con diagnóstico de APP (de 22 a 36,6 semanas de gestación)
84
Trabajo de Parto Pretérmino 86
Diagnóstico clínico 86
Manejo del trabajo de Parto Pretérmino 86
Atención del Parto Pretérmino 87

8 9
Amenaza de parto pretérmino, atención del
parto pretérmino espontáneo y rotura prematura de membranas
Recomendaciones para el puerperio 88
Prematurez tardía 89
Tabla N° 5: Complicaciones de los recién nacidos de pretérmino tardío 90
Prematurez iatrogénica o “no intencionada” 91
Corticoides antenatales luego de las 34 semanas 93
Manejo de la APP en el embarazo múltiple 94
Recurrencia del parto pretérmino 95
Tabla N° 6 Riesgo de recidiva de Parto Pretérmino según Historia Obstétrica 95
ANEXOS
Anexo 1: Técnica para la medición ecográfica de la longitud cervical 99
Anexo 2: Diagnóstico de vaginosis bacteriana 102
Anexo 3: Tamizaje de portadoras de Estreptococo β-Hemolitico Grupo B (EGB) en exudados
vagino-rectales.
104
PARTE II: Rotura Prematura de Membranas (RPM)
Introducción 107
Definiciones 107
Inicio del trabajo de parto posterior a la RPM 108
RPM e infección 108
Riesgos fetales y maternos. Repercusión clínica. 108
Etiología 109
Diagnóstico 111
Manejo 112
Control del bienestar fetal 113
Conducta obstétrica según edad gestacional 114
RPM en embarazo mayor a 37 semanas 115
RPM entre las 34 y 36,6 semanas 117
RPM en embarazos entre 24 y 34 semanas 119
RPM antes de las 24 semanas 123
Corioamnionitis 125
Complicaciones maternas 126
Complicaciones fetales 126
Diagnóstico bacteriológico 127
Diagnóstico histopatológico 128
Manejo de la Corioamnionitis 128
Antibióticoterapia 130
Esquemas de tratamiento 130
Tabla N° 7: Manejo de la Rotura Prematura de Membranas según edad gesta-
cional.
131
Recurrencia de RPM Pretérmino 132

10 11
Amenaza de parto pretérmino, atención del
parto pretérmino espontáneo y rotura prematura de membranas
Prólogo
En septiembre del año 2000 la Argentina se comprometió ante las Naciones
Unidas, junto a otros 188 países, a cumplir los “Objetivos de Desarrollo del Mile-
nio”, que priorizan el descenso de la Mortalidad Materna e Infantil y que serán
evaluados a fines del año 2015.
El Plan Federal de Salud (2004-2007) estableció prioridades y metas de salud
explícitas, a cumplir por términos quinquenales sucesivos.
La Razón de Mortalidad Infantil, ha disminuido de 19,8 por mil (1998) a 10,8 por
mil (2013); sin embargo, la Mortalidad Neonatal continúa siendo importante y
se relaciona en forma considerable con la tasa de prematurez.
El parto pretérmino es un problema de gran magnitud, tanto para la salud pú-
blica de nuestro país como a nivel mundial. La cuestión trasciende lo sanitario,
con un gran impacto social y económico, e influencia sobre la familia y sobre
la sociedad. Anualmente se producen en el mundo 15 millones de nacimientos
pretérmino, que representan más del 10% del total de nacidos.
Esto constituye el principal determinante de morbilidad y mortalidad neonatal,
con consecuencias para la salud a largo plazo.
Gran parte de estos recién nacidos (RN) requieren cuidados especiales de alto
costo para los sistemas de salud y con un alto costo social para sus familias
1
La prematurez es la principal causa de mortalidad neonatal
1
Los niños nacidos prematuramente tienen tasas más altas de parálisis cerebral,
de déficit sensorial, de desórdenes de aprendizaje y de enfermedades de las
vías respiratorias, respecto de los nacidos a término.
Por este motivo, la Dirección Nacional de Maternidad e Infancia sigue trabajan-
do en la capacitación de los profesionales del equipo perinatal, desarrollando
y difundiendo las Recomendaciones y Guías para mejorar la atención de las
principales causas de morbimortalidad materno-infantil.
Asimismo resulta importante asegurar que todas las instituciones donde se
asisten partos cumplan con las Condiciones Obstétricas y Neonatales Esenciales
(CONE) para garantizar la asistencia básica de la embarazada y su hijo.
2
La revisión de las presentes Recomendaciones finalizó en 2014 y es el resulta-
do del trabajo realizado en conjunto por expertos de la especialidad, teniendo
en cuenta los mejores criterios y evidencias científicas disponibles en la actua-
lidad y mediante una revisión sistemática y no sistemática de las más recientes
recomendaciones y guías de práctica clínica de Argentina y del mundo. Poste-
riormente se remitió el documento preliminar a la mayoría de las provincias
del país, para su corrección y consenso.
2. Guía para la Atención del Parto Normal en Maternidades Centradas en la Familia. Min Sal Nac. 4ta Edición. Nov 2010.
Disponible al 30/09/2013 en: http://www.msal.gov.ar/promin/archivos/pdf/maternidades.pdf
Programa Nacional de Garantía de Calidad de Atención Médica. Resolución 348/2003. Normas de Organización y
Funcionamiento de Servicios de Maternidad. Ministerio de Salud de la Nación. Disponible al 31/10/2013 en: http://
www.msal.gov.ar/pngcam/resoluciones/msres348_2003.pdf
Speranza A, Lomuto C, Santa María C, Nigri C, Williams G. Evaluación de Maternidades Públicas Argentinas, 2010-2011.
Rev Argent.Salud Pública.2011, Vol 2(9):43-47
1. Gilbert WM, Nesbitt TS, Danielsen B The Cost of Prematurity: Quantification by Gestational Age and Birth Weight, Obstet
Gynecol. 2003;102:488-492
13
Amenaza de parto pretérmino, atención del
parto pretérmino espontáneo y rotura prematura de membranas
Parte I
Amenaza de
parto pretérmino
con membranas
íntegras
...
Introducción
Usuarios
Estas recomendaciones están dirigidas a médicos obstetras, tocoginecólogos,
obstétricas/os, neonatólogos, médicos generalistas, enfermeras/os y a todos
los profesionales de la salud de los diferentes niveles de atención involucrados
en la atención de las embarazadas.
También para aquéllos con responsabilidades en el planeamiento y la dirección
de los servicios de maternidad y neonatología.
Justificación
La prematurez contribuyó en el año 2013 al 52% de la mortalidad en meno-
res de un año en la República Argentina
3
; es la principal causa de Mortalidad
Neonatal y de complicaciones neonatales a corto plazo, tales como depresión
al nacer, Síndrome de Dificultad Respiratoria (SDR), hemorragia intraventricular,
sepsis, retinopatía del prematuro (ROP), ictericia, trastornos de la alimentación,
trastornos metabólicos, enterocolitis necrotizante (ECN), ductus arterioso per-
sistente, apneas. A largo plazo, es causa de complicaciones severas como pa-
rálisis cerebral, displasia broncopulmonar, retraso mental y madurativo, déficit
del neurodesarrollo, menor rendimiento escolar, compromiso de la visión y de
la audición. Estos riesgos aumentan en forma inversamente proporcional a la
edad gestacional en la que se haya desencadenado el nacimiento
4
.
Con el objetivo de mejorar los resultados y permitir un uso más eficiente de los
recursos, el desarrollo de recomendaciones y guías de práctica clínica requiere
de un enfoque basado en la evidencia científica disponible
5
.
3. Dirección de Estadística e Información de Salud (DEIS). Estadísticas Vitales. Información Básica. Año 2011. Serie 5; N°55,
Diciembre 2012. Disponibles al 31/03/2013 en: http://www.deis.gov.ar/Publicaciones/Archivos/Serie5Nro55.pdf
4. Lawn et al. Global report on preterm birth and stillbirth (1 of 7): definitions, description of the burden and opportunities
to improve data BMC Pregnancy and Childbirth 2010, 10(Suppl 1):S1. Disponible al 30/05/2013 en: http://www.
biomedcentral.com/1471-2393/10/S1/S1
Markestad T, Kaaresen PI, Ronnestad A, et al. Early death, morbidity, and need of treatment among extremely prema-
ture infants. Pediatrics 2005;115:1289-98.
Platt MJ, Cans C, Johnson A, et al.Trends in cerebral palsy among infants of very low birthweight (<1500 g) or born
prematurely (<32 weeks) in 16 European centres: a database study. Lancet 2007;369:43-50.
Howson CP, Kinney MV, Lawn JE. March of Dimes, PMNCH, Save the Children, WHO. Born Too Soon: The Global Action
Report on Preterm Birth. Eds CP. World Health Organization. Geneva, 2012.
Moster D, Terje Lie R, Markestad T. Long-Term Medical and Social Consequences of Preterm Birth. N Engl J Med
2008;359:262-73
Hack M, Taylor HG, Drotar D, et al. Chronic conditions, functional limitations, and special health care needs of school-
aged children born with extremely low-birth-weight in the 1990s. JAMA 2005; 294:318-25.
5. Oshiro BT, Berns SD. Quality Improvement Opportunities to Prevent Preterm Births Perinatol 38 (2011) 565–578
14 15
Amenaza de parto pretérmino, atención del
parto pretérmino espontáneo y rotura prematura de membranas
Los recientes avances en nuestra comprensión de la etiología, los mecanismos del
Síndrome de parto pretérmino y la disponibilidad de tocolíticos con mayor perfil
de seguridad, han conducido al desarrollo de las recomendaciones volcadas en el
presente trabajo, que se propone tender hacia un consenso nacional para el diag-
nóstico, prevención, manejo y tratamiento del parto pretérmino espontáneo, en
su primera parte, y de la rotura prematura de membranas, en su segunda parte.
Las Guías y Recomendaciones basadas en la evidencia han demostrado ser
herramientas útiles para la diseminación e implementación de
prácticas obstétricas, preventivas o de tratamiento, efectivas para dicho fin.
Globalmente, existe acuerdo en que la reducción de la mortalidad infantil en las
últimas décadas en los países desarrollados es producto de la mayor superviven-
cia de los prematuros extremos. Esta tendencia se explica por el mayor acceso a
cuidados intensivos neonatales de calidad, un mejor cuidado metabólico y nutri-
cional, la asistencia ventilatoria con mejor tecnología, el tratamiento más agresivo
de las infecciones, la utilización de corticoides prenatales y la administración de
surfactante en recién nacidos pretérmino
6
.
Para reducir la mortalidad y la morbilidad materna y neonatal es tan importante la
buena organización de los sistemas y servicios de salud como la alta competencia
técnica de los proveedores.
En el marco del Plan para la Reducción de la Mortalidad Materno Infantil, de la
Mujer y Adolescentes, el Ministerio de Salud de la Nación, ha desarrollado como
una de sus líneas estratégicas el Proyecto de Regionalización Perinatal
7
.
Regionalización significa el desarrollo, dentro de un área geográfica, de
un sistema de salud materno y perinatal coordinado y cooperativo en el
cual, merced a acuerdos entre instituciones y equipos de salud y basán-
dose en las necesidades de la población se identifica el grado de com-
plejidad que cada institución provee, con el fin de alcanzar los siguientes
objetivos: atención de calidad para todas las gestantes y recién nacidos,
utilización máxima de la tecnología requerida y del personal perinatal
altamente entrenado a un costo/efectividad razonable.
En general los sistemas regionalizados se organizan siguiendo tres niveles de
complejidad para la atención materna y perinatal.
Cuando se definen niveles de complejidad, en la mayoría de los países consisten
en tres niveles: Centros Terciarios (Nivel III), otras Unidades Neonatales (Nivel II)
y Centros de Salud sin unidades neonatales o Centros de Atención Primaria de la
Salud –CAPS– (Nivel I).
El proyecto en la República Argentina propone la organización de redes con nive-
les de complejidad creciente.
La mortalidad neonatal es inferior cuando los bebés de mayor riesgo (con un
peso al nacer < 1500 gramos) nacen en unidades de mayor complejidad, esto
es, en centros perinatales de Nivel III.
La morbimortalidad de los recién nacidos < 1500 gramos depende de la expe-
riencia de la institución en que sean tratados.
Los programas regionalizados se diseñaron con el fin de organizar los servicios
para que las mujeres y niños de alto riesgo reciban atención en hospitales do-
tados de la experiencia y la tecnología requeridas para asegurarles cuidados
óptimos.
Las maternidades fueron clasificadas en tres niveles de atención. Se organizaron
sistemas de transporte y se establecieron vínculos entre las estructuras de salud
con el fin de mantener la capacitación en los niveles de menor complejidad que
derivaban los casos de alto riesgo.
Estos programas contemplan la derivación anticipada de las madres con amena-
za de parto prematuro muy precoz, considerándose el transporte in utero como
el más seguro para el bebé
8
.
Objetivos generales
Disminuir la morbimortalidad perinatal asociada a la prematurez y sus secue-
las en el mediano y largo plazo.
Desarrollar recomendaciones que unifiquen criterios médicos y acciones
para el manejo del parto pretérmino en el sistema sanitario en su conjunto,
considerando intervenciones a nivel de la prevención primaria, secundaria y
terciaria del parto pretérmino.
6. Yu V, Dunn P: Development of regionalized perinatal care. Seminars in Neonatology (2004) 9: 89-9.
7. Regionalización de la atención Perinatal. Documentos. Ministerio de Salud de la Nación-Organización Panamericana de
la Salud (OPS/OMS). Abril, 2011. Disponible al 20/12/2014 en: http://goo.gl/AhEP5R
8. Regionalización de la atención Perinatal. Documentos. Ministerio de Salud de la Nación-Organización Panamericana de
la Salud (OPS/OMS). Abril, 2011. Disponible al 20/12/2014 en: http://goo.gl/AhEP5R
16 17
Amenaza de parto pretérmino, atención del
parto pretérmino espontáneo y rotura prematura de membranas
Objetivos específicos
Disminuir la Tasa de Prematurez.
Concentrar los esfuerzos preventivos, diagnósticos y terapéuticos en reducir
la prematurez menor o igual a 32 semanas.
Identificar la población de riesgo para parto prematuro por antecedentes de
prematurez en el/los embarazo/s previo/s.
Identificar a la población de riesgo para parto prematuro por antecedentes
del embarazo actual.
Brindar atención especializada a la población en riesgo de prematurez.
Brindar atención terciaria a las pacientes que presentan síntomas de parto
prematuro.
Otorgar atención terciaria a las pacientes que presentan trabajo de parto
prematuro.
Fomentar el uso de la inducción de madurez fetal pulmonar con corticoides.
Fomentar la prevención de la sepsis neonatal por estreptococo del grupo B.
Método
Criterio de selección
Los estudios identificados en la búsqueda bibliográfica fueron revisados, a fin
de identificar los datos más apropiados para ayudar a responder las preguntas
clínicas y asegurar que las recomendaciones estén basadas en la mejor eviden-
cia disponible.
Selección de la bibliografía relevante
El objetivo de la búsqueda bibliográfica fue el de identificar y sintetizar la evi-
dencia relevante en la literatura publicada.
Se realizaron búsquedas utilizando filtros genéricos, términos MeSH (Medical
Subject Headings) relevantes y textos libres en español e inglés.
Se buscaron Guías de Práctica Clínica desarrolladas por otros grupos en las bases
de datos: The Cochrane Library, Medline, LILACS y Scielo.
Bases de datos The Cochrane Library, Medline, LILACS, Scielo.
Guías de práctica
clínica revisadas
Laterra C, Susacasa S, Di Marco I, Valenti E. Guía de Práctica
Clínica. Amenaza de Parto Prematuro. Rev. SOGBA.2011;
Vol 42.N°221(4):191-211. Disponible al 20/03/2013 en:
www.sarda.org.ar
Guía Clínica Prevención del Parto Prematuro. Ministerio de Salud.
Santiago: MINSAL, 2010. Chile. Disponible al 30/04/2013 en:
http://www.minsal.gob.cl/portal/url/item/
721fc45c972f9016e04001011f0113bf.pdf
Royal College of Obstetricians and Gynaecologists.
Green-top Guideline No. 1b. Tocolysis for Women in Preterm
Labour. February 2011. Disponible al 31/01/2013 en:
http://www.rcog.org.uk/files/rcog-corp/GTG1b26072011.pdf
The American College of Obstetricians and Gynecologists (ACOG).
June 2012. Management of preterm labor. Practice Bulletin No.
127. Obstet Gynecol 2012;119(6):1308-17.
Di Renzo GC, Cabero Roura L, Facchinetti F. Guidelines for the
management of spontaneous preterm labor: identification of
spontaneous preterm labor, diagnosis of premature rupture of
membranes and preventive tools for preterm birth. J Matern Fetal
Neonatal Med. 2011 May; 24 (5): 659-667
Diagnóstico y manejo del parto pretérmino. México:
Secretaría de salud:2008-2009. Disponible al 31/03/2013 en:
http://www.cenetec.salud.gob.mx/descargas/gpc/
CatalogoMaestro/063_GPCPartoPre-termino/
Parto_Pretermino_ER_CENETEC.pdf
Palabras clave Preterm labor, ultrasonography, cervical length, antibiotics,
tocolytics, corticosteroids, risk factors, preterm delivery,
fibronectin, fetal test, progesterone, cervical pessary, cerclage,
infection, vaginosis, sulphate magnesium, neuroprotection.
18 19
Amenaza de parto pretérmino, atención del
parto pretérmino espontáneo y rotura prematura de membranas
Nivel de evidencia Tipo de evidencia
N I
a
Metaanálisis de alta calidad, revisiones
sistemáticas de ICAs, o ICAs con muy bajo
riesgo de sesgos.
b
Metaanálisis bien conducidos, revisiones
sistemáticas de ICAs, o ICAs con bajo riesgo
de sesgos.
c
Metaanálisis, revisiones sistemáticas de ICAs,
o ICAs con alto riesgo de sesgos*.
N II
a
Metaanálisis de alta calidad de estudios de
cohortes, o de casos y controles. Estudios de
cohortes, o de casos y controles de alta
calidad con muy bajo riesgo de error por
variables contundentes, por sesgos o por azar,
y con alta probabilidad de que la relación sea
causal.
b
Estudios de cohortes, o de casos y controles
bien conducidos con bajo riesgo de error por
variables contundentes, por sesgos o por azar,
y con probabilidad moderada de que la
relación sea causal.
c
Estudios de cohortes, o de casos y controles
con alto riesgo de error por variables
contundentes, por sesgos o por azar, y con
riesgo significativo de que la relación no sea
causal*.
N III
Estudios no analíticos (ejemplo: reporte de
casos, series de casos).
N IV
Opiniones de expertos, consenso formal.
Niveles de evidencia y fuerza de la recomendación
Tabla 1:
Niveles de evidencia
Tabla 2: Fuerza de las recomendaciones
*Estudios con un nivel de evidencia “C” no deberían ser utilizados como base
para recomendaciones.
A
Evidencia científica fuerte. Puede aplicarse a la
mayoría de los pacientes en la mayoría de las
circunstancias.
B
Evidencia científica débil. Manejos alternativos
podrían ser mejores en algunos pacientes bajo
ciertas circunstancias.
C
Falta evidencia o ésta es muy débil. Otras
alternativas pueden ser igualmente razonables.
Niveles de evidencia y fuerza de las recomendaciones desarrolladas origi-
nariamente por el grupo MERGE (Method for Evaluating Research and Gui-
deline Evidence) en Australia y modificada por la Scottish Intercollegiate
Guidelines Network (SIGN).
20 21
Amenaza de parto pretérmino, atención del
parto pretérmino espontáneo y rotura prematura de membranas
Epidemiología
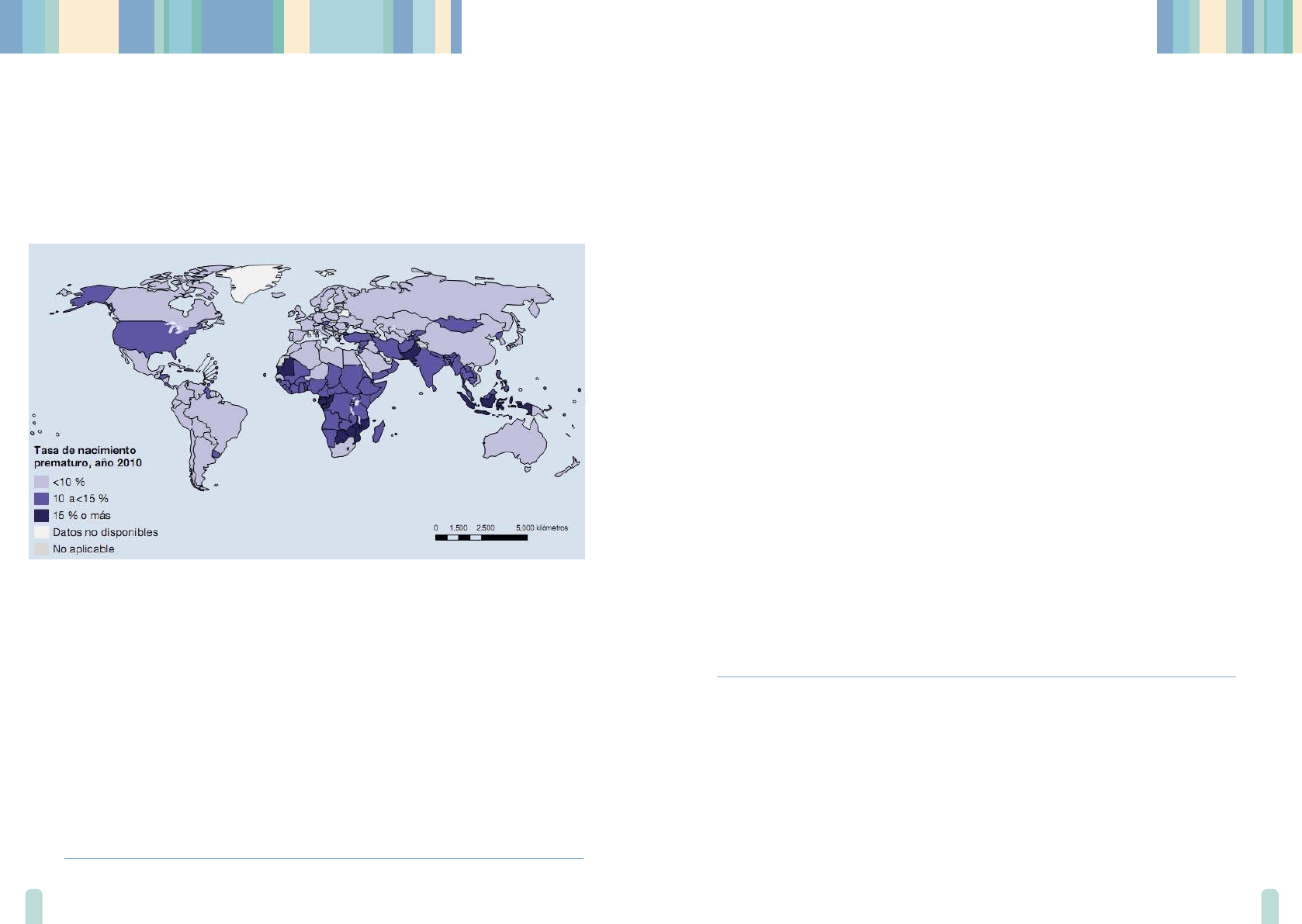
Una revisión sistemática estimó que el 9,6% de todos los nacimientos en el
mundo fueron pretérmino, de los cuales más del 90% ocurrieron en África, Asia,
América Latina y el Caribe.
Fuente: Howson CP, Kinney MV, Lawn JE. March of Dimes, PMNCH, Save the Children, WHO. Born Too Soon:
The Global Action Report on Preterm Birth. Eds CP. World Health Organization. Geneva, 2012.Disponible
al 30/09/2013 en: http://www.who.int/pmnch/media/news/2012/201204_borntoosoon-report.pdf
En Argentina, en el año 2013, nacieron 754.603 niños, de los cuales, 64.540 lo
hicieron antes de las 37 semanas de gestación, de lo que resulta una tasa de
prematurez en Argentina del 8,5 %, con una variación interprovincial de 5,3%
a 11,4%.
El 52% de las muertes infantiles ocurridas antes del año, corresponden a na-
cidos antes de las 37 semanas de gestación
9
. (Se debe tener en cuenta, sin
embargo, que en el 23% de las defunciones infantiles se desconoce la edad
gestacional al nacer.)
9. Dirección Nacional de Estadísticas de Salud, 2013.
10. Goldenberg RL, Rouse DJ. Prevention of premature birth. N Engl J Med 1998; 339:313-20.
Goldenberg R. The management of preterm labor. Obstet Gynecol 2002; 100:1020-37.
11. Creasy RK, Herron MA. Prevention of preterm birth. Semin Perinatol 1981; 5:295-302 (51).
12. Creasy RK, Herron MA. Prevention of preterm birth. Semin Perinatol 1981; 5:295-302 (51).
13. Laterra C, Susacasa S, Di Marco I, Valenti D. Guía de Práctica Clínica. Amenaza de Parto Prematuro. Rev. SOGBA.2011;Vol
42.N°221(4):191-211. Disponible al 20/03/2013 em: www.sarda.org.ar
14. Alda E, Apás Pérez de Nucci A, Corimayo L, Mariani G, Otaño L , Sebastiani M. Recomendaciones para el manejo del
embarazo y el recién nacido en los límites de viabilidad. Ministerio de Salud de la Nación, 2013.
Kaempf JW, Tomlinson M, Arduza C, Anderson S, Campbell B, Ferguson LA, Zabari M, Stewart VT. Medical staff guide-
lines for periviability pregnancy counseling and medical treatment of extremely premature infants. Pediatrics. 2006
Jan; 117(1):22-9.
Seri I, Evans J. Limits of viability: definition of the gray zone. J Perinatol. 2008 May;28 Suppl 1:S4-8.
Griswold KJ , Fanaroff JM. An evidence-based overview of prenatal consultation with a focus on infants born at the
limits of viability. Pediatrics. 2010 Apr;125(4): e 931-7
Definiciones
Parto prematuro (PP):
Es aquel nacimiento de niño nacido vivo ocurrido entre las 22 y las 36,6 sema-
nas de gestación. (Definición de la OMS)
10
.
Amenaza de Parto Pretérmino (APP):
Es la presencia de contracciones uterinas con una frecuencia de 1 cada 10 mi-
nutos, de 25-30 segundos de duración palpatoria, que se mantienen durante un
lapso de 60 minutos, con borramiento del cuello uterino del 50% o menos y una
dilatación igual o menor a 3 cm, entre las 22 y 36,6 semanas de gestación. A los
fines de posibilidad de manejo clínico neonatal, se considera después de las 23
a 24 semanas en centros perinatales de alta complejidad
11
.
Trabajo de parto pretérmino (TPP)
12
:
Es la presencia de dinámica uterina igual o mayor a la descripta, pero con
modificaciones cervicales tales como borramiento mayor al 50% y dilatación
de 4 cm o más
13
.
Viabilidad fetal:
Internacionalmente se define como edad gestacional en el límite de la via-
bilidad a los embarazos entre 23 y 25 ó 26 semanas de amenorrea o de
edad gestacional estimada por ecografía. Este límite varía ampliamente y está
condicionado, entre otras, por las características y nivel de complejidad de la
institución en la que se trabaja.
Ante la amenaza de un parto en el límite de la viabilidad, es crucial que el obs-
tetra realice la mejor evaluación posible de la edad gestacional, para desplegar
acciones específicas recomendadas para estos casos
14
.
22 23
Amenaza de parto pretérmino, atención del
parto pretérmino espontáneo y rotura prematura de membranas
Clasificación
Tipos de nacimiento pretérmino
El término prematuro comprende un grupo de niños muy heterogéneo, con
edad gestacional, peso de nacimiento, estado nutricional, riesgos y morbi-mor-
talidad diferentes, por lo que ha sido necesario clasificarlos en subgrupos
15
.
Según el peso al nacer
Etiopatogenia
Aproximadamente el 40%-50% de los nacimientos pretérmino son idiopáticos
o espontáneos. Cerca del 30% se relacionan con rotura prematura precoz de
membranas y un 25%-30% son atribuibles a indicaciones médicas por causa
materna o fetal (electivos).
Se refiere a continuación al parto pretérmino idiopático o espontáneo.
15. Moutquin JM. Classification and heterogeneity of preterm birth. BJOG, 2003; 110:30-33
Engle WA. A Recommendation for the Definition of “Late Preterm” (Near-Term) and the Birth Weight-Gestational
Age Classification System. Semin Perinatol. 2006, Feb;30(1):2-7
16. Howson CP, Kinney MV, Lawn JE. March of Dimes, PMNCH, Save the Children, WHO. Born Too Soon: The Global Action
Report on Preterm Birth. Eds CP. World Health Organization. Geneva, 2012.
17. Romero R, Espinoza J, Kusanovic J, Gotsch F, Hassan S, Erez O, Chaiworapongsa T, Mazor M. The preterm parturition
syndrome. BJOG 2006;113(Suppl. 3):17–42.
Tipos de nacimiento pretérmino Incidencia (%)
Idiopático o espontáneo 40%-50%
Asociado a Rotura Prematura
de Membranas Pretérmino
25%-30%
Indicado (por indicación materna y/o fetal): 25%-30%
Según edad gestacional al nacer Categoría
Edad
gestacional
(semanas)
Pretérminos < 32 semanas
Prematuros
extremos
22 - 27,6
Muy prematuros 28 - 31,6
Pretérminos ≥ 32 semanas
Prematuros
moderados
32 - 33,6
Prematuros tardíos 34 - 36,6
Existe una íntima relación entre la edad gestacional y el peso al nacer, por lo
que la morbilidad neonatal depende en gran medida del peso de nacimiento.
Desde un punto de vista etiológico, el parto pretérmino espontáneo se considera
como un síndrome
17
.
Recién nacidos de muy bajo peso de nacimiento (RNMBPN): menor a
1.500 g.
Recién nacidos de extremo bajo peso de nacimiento (RNExtr.BPN) o prema-
turos extremos: menor a 1.000 g o menores de 28 semanas.
Recién nacidos micronatos o neonatos fetales: peso entre 500 g y 750 g.
Según la edad gestacional al nacer
Los estudios epidemiológicos del parto prematuro espontáneo revelan que los
nacimientos antes de las 32 semanas de gestación se asocian a menudo con
infección, con el incremento de la morbilidad a largo plazo, y con una mayor
probabilidad de parto prematuro recurrente
16
.
Es una condición causada por múltiples factores, que podrán intervenir en
forma individual o asociados, cuya expresión última y común denominador
son las contracciones uterinas y la dilatación cervical, iniciadas antes de las
37 semanas de gestación.
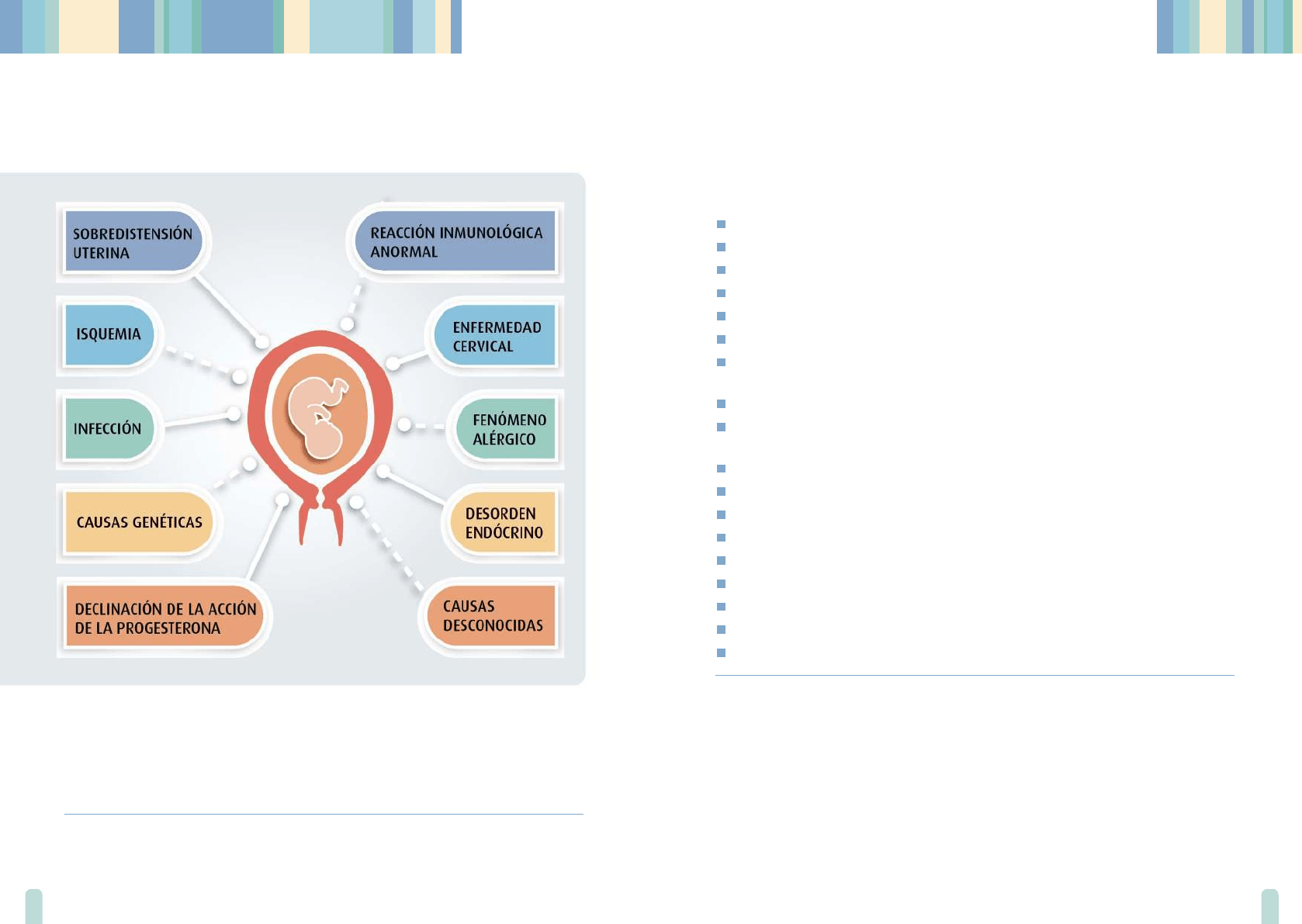
24 25
Amenaza de parto pretérmino, atención del
parto pretérmino espontáneo y rotura prematura de membranas
Síndrome de parto pretérmino
18
Factores de riesgo
Evidencias clínicas, anatomopatológicas, microbiológicas, experimentales y
bioquímicas han permitido identificar los siguientes factores de riesgo
19 20 21
:
Antecedente (s) de parto(s) pretérmino anterior(es).
Antecedente(s) de feto(s) muerto(s).
Antecedente(s) de rotura prematura de membranas pretérmino.
Antecedente de aborto en segundo trimestre (> 17 semanas).
Embarazo doble o múltiple.
Polihidramnios.
Infecciones urinarias: Bacteriuria asintomática - Pielonefritis - Infecciones
bajas.
Vaginosis bacteriana.
Factores uterinos: malformaciones, miomatosis, incompetencia ístmico-
cervical, conización cervical.
Infecciones de transmisión sexual.
Edad materna < 18 o > 40 años.
Indice de Masa Corporal materno inicial bajo (< 19,8 Kg/m2)
Metrorragia de primera y segunda mitad del embarazo.
Tabaquismo, alcoholismo y abuso de sustancias tóxicas.
Estrés físico, jornadas laborales extenuantes y prolongadas.
Estrés psicológico, abuso, violencia familiar.
Traumas físicos o emocionales severos.
Reproducción asistida (embarazo único o múltiple).
18. Adaptado de: Romero R, Yeo L, Miranda J Hassan S Conde-Agudelo A Chaiworapongsa T. Blueprint for the preven-
tion of preterm birth: vaginal progesterone in women with a short cervix. J. Perinat. Med. 41 (2013) 27–44
Menon R. Spontaneous preterm birth, a clinical dilema: Etiologic, pathophysiologic and genetic heterogeneities and
racial disparity. Acta Obst Gynecol Scand 2008; 87: 590-600.
19. ACOG Practice Bulletin No. 31: Assessment of Risk Factors for Preterm Birth. Obstet Gynecol 2001; 98 (4): 709-716
Dekker GA, Lee SY, North RA, McCowan LM, Simpson NAB, et al. (2012) Risk Factors for Preterm Birth in an Interna-
tional Prospective Cohort of Nulliparous Women. PLoS ONE 7(7): e39154. doi:10.1371/journal.pone.0039154
van Os M, van der Ven J, Kazemier B, Haak M, Pajkrt E, Mol BW, de Groot C. Individualizing the Risk for Preterm Birth.
An Overview of the Literature. Expert Rev of Obstet Gynecol. 2013;8(5):435-442.
20. Burguet A, Kaminski M, Abraham-Lerat L, et al; EPIPAGE Study Group The Complex Relationship Between Smoking in
Pregnancy and Very Preterm Delivery. Results of the Epipage Study. Br J Obstet Gynaecol. 2004;111:258-265
Ehrenberg HM, Dierker L, Milluzzi C, Mercer BM Low Maternal Weight, Failure to Thrive in Pregnancy, and Adverse
Pregnancy Outcomes , Am J Obstet Gynecol. 2003;189:1726-1730
Moutquin JM.. Socio-Economic and Psychosocial Factors in the Management and Prevention of Preterm Labour. Br J
Obstet Gynaecol. 2003;110(Suppl 20):56-60
Jackson RA, Gibson KA, et al: Perinatal outcomes in singletons following in vitro fertilization: A meta-analysis. Obstet
Gynecol 103:551, 2004.
21. Romero R, Dey SK, Fisher SJ. Science. 2014; 345:760-5.

26 27
Amenaza de parto pretérmino, atención del
parto pretérmino espontáneo y rotura prematura de membranas
Intervenciones quirúrgicas abdominales durante el embarazo.
Bajo nivel socioeconómico.
Analfabetismo.
Raza negra o etnia afroamericana.
Diagnóstico
Determinación de la edad gestacional
La determinación de la edad gestacional es un aspecto central para la evalua-
ción de la situación clínica en el momento de toma de decisiones, especialmen-
te en los límites de la viabilidad. La sobreestimación o subestimación de la edad
gestacional pueden conducir a decisiones totalmente equivocadas.
La estimación de la edad gestacional se basa habitualmente en la fecha de
última menstruación. Sin embargo, ese parámetro puede estar sujeto a desvia-
ciones significativas. La certeza de la edad gestacional por ecografía es máxima
en el primer trimestre y va disminuyendo con la edad gestacional.
Los siguientes parámetros integran información para estimar la edad gesta-
cional:
1. Fecha de última menstruación (FUM), si coincide con primera ecografía.
2. Primera ecografía. Idealmente durante el primer trimestre (longitud céfalo-
caudal a las 10 - 13 semanas) o, en su defecto, en el segundo trimestre,
antes de las 20 semanas.
3. Examen físico del recién nacido.
Amenaza de Parto Pretérmino
El diagnóstico deberá basarse en una adecuada anamnesis, en el examen
clínico-obstétrico y en el examen vaginal. Se evaluarán los antecedentes de
prematurez o de nacidos de bajo peso, la confiabilidad de la fecha de la última
menstruación (FUM) y la edad gestacional, el momento del inicio y las caracte-
rísticas de las contracciones uterinas y la presencia de sintomatología asociada
(por ejemplo, las pérdidas de líquido amniótico o hemáticas por los genitales
externos, disuria, polaquiuria, fiebre, escalofríos, dolor abdominal, etc.).
El diagnóstico clínico se basa en las siguientes condiciones:
Presencia de contracciones uterinas:
Con una frecuencia de 1 cada 10 minutos, de 25-30 segundos de duración
palpatoria
Que se mantengan durante un período de 60 minutos
Modificaciones cervicales:
Borramiento del cuello uterino del 50% o menor
Dilatación cervical igual o menor a 3 cm
Todo ello en una edad gestacional comprendida entre las 22 y 36,6
semanas.
Es recomendable completar información para el diagnóstico mediante la eva-
luación del cérvix uterino por medio de una ecografía transvaginal (Eco TV),
especialmente cuando la contractilidad no es franca o los cambios cervicales
no sean categóricos.
Si existen dudas, se aconseja reevaluar clínicamente a la paciente después de
una o dos horas en reposo.
Ante el cese de la sintomatología que motivó la consulta y en ausencia de
modificaciones cervicales, la paciente podrá retornar a su domicilio con la re-
comendación de limitar la actividad física y de consultar nuevamente ante el
reinicio de la sintomatología. Se citará dentro de los siguientes 7 días para
control por consultorios externos.
Si, por el contrario, el cuadro persiste, se procederá a internarla para su obser-
vación y manejo.
Prevención del parto pretérmino (PP)
Acciones a desarrollar
Las acciones de prevención del PP deben desplegarse en tres niveles
22
.
Prevención primaria: Se refiere a todas aquellas acciones que se realicen
a fin de eliminar o disminuir factores de riesgo en la población general sin
antecedentes de nacimiento pretérmino (NP). Las intervenciones se desa-
rrollan en la etapa preconcepcional o en el embarazo.
22. Iams JD, Romero R, Culhane JF, Goldenberg RL. Primary, secondary and tertiary interventions to reduce the morbidity
and mortality of preterm birth. Lancet 2008; 371(9607): 164-175
Oshiro BT, Berns SD. Quality Improvement Opportunities to Prevent Preterm Births. Perinatol 38 (2011) 565–578.

28 29
Amenaza de parto pretérmino, atención del
parto pretérmino espontáneo y rotura prematura de membranas
Prevención secundaria: Son acciones tempranas de diagnóstico y preven-
ción de enfermedades recurrentes en personas con riesgo demostrado. Es
decir, en aquellas pacientes que ya presentaron un embarazo con uno o
más nacimientos prematuros, o que presentan otros factores de riesgo.
Prevención terciaria: Son las acciones destinadas a reducir la morbilidad y la
mortalidad después de que se ha producido el daño. Es decir, una vez que
se ha desencadenado una amenaza de PP o un trabajo de PP.
Prevención primaria
Son aquellas intervenciones realizadas para reducir la morbilidad y mortalidad
del parto pretérmino y están dirigidas a todas las mujeres antes y durante el
embarazo, para prevenir y reducir riesgo de la prematurez
23
.
Prevención primaria durante el período preconcepcional
Las intervenciones en este período son muy importantes debido a que varios fac-
tores de riesgo son difíciles de modificar una vez que se ha logrado el embarazo.
Educación pública
Es conveniente ofrecer información a la población de mujeres y sus familias
acerca de la prematurez como una de las principales causas de mortalidad
infantil. El objetivo es despejar la falsa creencia, instalada en buena parte de la
población, en el sentido de que las mejoras y avances en el cuidado neonatal
han resuelto los problemas de los niños nacidos prematuramente.
Asesoramiento individual sobre fertilización asistida
Toda mujer o pareja que opte por tratamientos de fertilidad asistida debe recibir
asesoramiento en cuanto a que estas técnicas constituyen un factor de riesgo
para los nacimientos pretérmino, especialmente en gestaciones múltiples, aun-
que también en gestas únicas.
Estilo de vida y hábitos
Se ha de fomentar el abandono de adicciones tales como tabaco, alcohol y las
drogas ilícitas, así como de la automedicación.
Suplementos nutricionales
Las mujeres en edad reproductiva, especialmente aquellas que planean un em-
barazo, deben consumir una dieta equilibrada desde el punto de vista calórico
23. Iams JD, Romero R, Culhane J, Goldenberg RL. Primary, secondary, and tertiary interventions to reduce the morbidity
and mortality of preterm birth. Lancet 2008; 371: 164–75.
24. Offenbacher S, Boggess KA, Murtha AP, et al. Progressive periodontal disease and risk of very preterm delivery. Obs-tet
Gynecol 2006; 107: 29–36.
25. Olsen SF Is Supplementation with Marine Omega-3 Fatty Acids during pregnancy a useful tool in the prevention of
preterm birth? Clinical Obstetrics and Gynecology December 2004; 7(4):768-774.
26. Smuts CM, Huang M, Mundy D, Plasse T, Major S, Carlson SE. A randomized trial of docosahexaenoic acid supplemen-
tation during the third trimester of pregnancy. Obstet Gynecol. 2003; 101: 46 -479.
27. Hauth J, Clifton, R Roberts J, Spong C et al and the Eunice Kennedy Shriver National Institute of Child Health and Hu-
man Development Maternal-Fetal Medicine Units Network. Vitamin C and E Supplementation to prevent Spontaneous
Preterm Birth. Obstet Gynecol. 2010 September; 116(3): 653–658.
28. Recomendaciones para la práctica del control preconcepcional, prenatal y puerperal Buenos Aires, Ministerio de
Salud de la Nación, 2013. Disponible en: http://www.msal.gov.ar/images/stories/bes/graficos/0000000158cnt-g02.
control-prenatal.pdf
y proteico. Asimismo, aunque no impacte directamente sobre la prevención de
la prematurez, se debe mencionar que este período constituye el momento
indicado para la suplementación vitamínica con ácido fólico a fin de reducir
los defectos congénitos de cierre del tubo neural. Dicha suplementación debe
continuar, una vez logrado el embarazo.
Cuidado odontológico
Debe ser recomendado desde el período preconcepcional, pues el riesgo de
parto prematuro se asocia con la gravedad de la enfermedad periodontal
24
.
Prevención primaria en mujeres embarazadas
Suplementos nutricionales
Para toda mujer embarazada se recomienda una alimentación completa y balan-
ceada en proteínas, vitaminas y minerales, incluyendo ácidos grasos Omega-3.
Los ácidos grasos Omega-3 reducen las concentraciones de citoquinas proinfla-
matorias. En un ensayo clínico controlado y aleatorizado en pacientes con riesgo
de parto pretérmino que fueron asignadas a la suplementación con Omega-3, se
halló una reducción del 50% en la tasa de parto prematuro
25
.
En un ensayo aleatorizado posterior, en el cual se evaluó la suplementación con
aceite de pescado, se notificó una reducción estadísticamente significativa (del
46%) en la incidencia de parto prematuro recurrente
26
.
Sin embargo, aún no hay evidencias de que la suplementación nutricional y con
multivitamínicos prevengan el parto pretérmino
27
.
Toda mujer embarazada tiene recomendación de recibir suplementación con
Ácido fólico desde el inicio de su embarazo y durante todo su desarrollo hasta
el momento del parto, de acuerdo a las recomendaciones nacionales de suple-
mentación con hierro y ácido fólico a la población general de embarazadas en
nuestro país
28
.
Este documento contiene más páginas...
Descargar Completo
MSALparto pretermino y RPM.pdf
 Estamos procesando este archivo...
Estamos procesando este archivo...
 Lamentablemente la previsualización de este archivo no está disponible. De todas maneras puedes descargarlo y ver si te es útil.
Lamentablemente la previsualización de este archivo no está disponible. De todas maneras puedes descargarlo y ver si te es útil.
Descargar
 Estamos procesando este archivo...
Estamos procesando este archivo...
 Lamentablemente la previsualización de este archivo no está disponible. De todas maneras puedes descargarlo y ver si te es útil.
Lamentablemente la previsualización de este archivo no está disponible. De todas maneras puedes descargarlo y ver si te es útil.