
1
Módulo 2 - Evolución histórica del pensamiento y concepciones sobre el procesos
salud-enfermedad-atención. Psicología, desarrollo humano y calidad de vida.
Paradigmas
El paradigma individual-reduccionista se sustenta en el pensamiento médico que se
organiza alrededor de la enfermedad y en la clínica. La reflexión y la búsqueda queda
enfocada a un hombre yacente, descontextuado y tomado en cuenta sólo como reservorio
de la enfermedad, en una perspectiva eminentemente biologicista. Se busca una única
causa, por lo tanto en este pensamiento predomina la unicausalidad de la enfermedad, lo
que se busca es justamente el agente patógeno (el germen), de modo tal que se pueda
generar una relación unívoca entre una causa, un efecto y un tratamiento.
El paradigma social-expansivo se sustenta en las ideas de que las concepciones y
prácticas en salud deben ubicar al hombre en su contexto social y de la responsabilidad del
Estado en el cuidado de la salud de la población.
Las concepciones acerca de la salud y la enfermedad - de Lellis
Los conceptos de salud y enfermedad han presentado múltiples variaciones a lo largo de la
historia en dependencia de los distintos factores que han determinado las condiciones de
vida de los colectivos sociales: las estructuras de producción y consumo, los avances
científico-tecnológicos, las creencias sociales que pautan como debe protegerse, cuidarse o
restablecerse la salud una vez alterada o dañada. En otras palabras, la concepción de salud
es una construcción sociocultural.
Concepto clásico de salud: en la Edad Antigua existían dos perspectivas antagónicas en
relación a la salud y a la enfermedad. En la era pre-hipocrática había una concepción
mágico-religiosa, siendo la salud una bendición de los dioses y la enfermedad un castigo
por desviarse de las pautas que regulaban los comportamientos relacionados con la salud,
Platón representaba está corriente. Con Hipócrates se da una perspectiva materialista de la
salud. La salud pasa a ser un estado natural y el más preciado de los bienes, mientras que
la enfermedad es concebida como un desequilibrio y/o una desviación de las normas
vinculadas con la dieta, el consumo de agua, las relaciones con el medio ambiente. Las
patologías eran pensadas como las manifestaciones de cambios internos del organismo que
obedecían a factores externos, mientras que la curación se relacionaba con el retorno a un
estado natural que suponía la readaptación al entorno.
La salud y la enfermedad en la Edad Media: la creciente influencia de la iglesia católica
en Europa explica que las enfermedades fueran asociadas directamente a la intervención
de lo sagrado. La ciencia, o más propiamente el saber de la época, estaba bajo la
dominacion de la Iglesia Católica y la enseñanza escolástica, lo que hizo prevalecer la
interpretación mística de las causas de las enfermedades como asociadas a la ira de Dios o
a la acción de los demonios.
Concepciones sobre la salud en la modernidad: En el siglo XVII el dualismo cartesiano
será un hito muy importante tanto para la investigación científica como para los abordajes
en salud, marcando un antes y un después, planteando una disociación entre mente y
cuerpo, planteo fundamental de la diferenciación entre salud mental y salud física.
A su vez, la conceptualización de la salud como ausencia de enfermedad e invalidez
comienza a cobrar relevancia en este momento histórico(modernidad). Difundida a partir de
la hegemonía del discurso biomédico desde principios del siglo XIX, lo sano se fue
invisibilizado y la salud era considerada como tal sólo cuando se perdía.

2
Paralelamente a está perspectiva médico-reduccionista, surgieron otras visiones que
defendieron la idea de que la salud y la enfermedad rebasaban los límites del cuerpo físico.
La subjetividad, el comportamiento individual, las relaciones sociales y la influencia de los
ámbitos culturales comenzaron a ser visualizados como determinantes de los procesos
salutogénicos y también del malestar. Ernest Sigerist (1941) fue uno de los representantes
más importantes de este enfoque, para el cual un individuo sano es aquel que manifiesta un
adecuado equilibrio entre su cuerpo y su mente, hallándose ajustado a su entorno físico y
social, y contribuyendo al bienestar de su sociedad. Plantea que la salud no es simplemente
la ausencia de enfermedad sino que es algo positivo, “una actitud gozosa y una
aceptación alegre de las responsabilidades que la vida le impone al individuo”.
Concepción actual sobre la salud-enfermedad: la OMS define la salud por primera vez
como “El estado de completo bienestar físico, mental y social y no solo ausencia de
enfermedades”.
A partir de está definición surge un interrogante central: ¿acaso los individuos “sanos”, de
diversos entornos culturales y políticos, presentan siempre un completo y continuo estado
de bienestar físico, mental y social?. En respuesta, Milton Terris (1975) plantea que “La
salud es un estado de bienestar físico, mental y social, con capacidad de funcionamiento, y
no únicamente ausencia de malestar o dolencia”.
Está concepcion ya no incluye el término “completo”, pues la salud no puede ser entendida
en términos ideales o absolutos, sino que debe ser comprendida como una cuestión relativa
a cada contexto social y momento histórico que implica aspectos subjetivos (la sensación de
cada uno de sentirse bien) y aspectos objetivos (ligados a la realización de las actividades
diarias y al funcionamiento en lo social). Es fundamental en este punto destacar la
diferencia entre la salud pensada como un estado ideal a alcanzar y el proceso de salud
concebido como capacidad para tomar decisiones, afrontar responsabilidades y vivir con
autonomía en el ámbito concreto de la vida cotidiana. El término proceso refiere a una
situación dinámica, que se modifica continuamente en función de las circunstancias vitales
de los seres humanos, opuesto al concepto de estado, concebido como un escenario de
bienestar continuo que se mantiene inalterable a lo largo del tiempo y de los distintos
contextos socio-históricos.
A estas nociones es necesario adicionarles otras, ya que la conceptualización de la salud
requiere considerar que en algunas fases precoces o subclínicas de ciertas enfermedades
-como las distimias, los tumores, las úlceras en etapas precoces, algunas crisis epilépticas
parciales-, las personas pueden seguir manteniendo tanto la sensación de bienestar como
la capacidad de realizar sus tareas cotidianas-
Recapitulando:
- Las concepciones varían en cada contexto histórico-social, por lo cual la salud es
caracterizada como una construcción social relativa.
- La salud es un proceso, que depende de los factores sociales y ambientales
asociados al bienestar logrado en un determinado momento histórico-social, y que
asume como premisa la mutua transformación que se produce a través de la
interacción permanente entre las personas y sus entornos.
- Existe cierto grado de incertidumbre en la aplicación de categorías para diferenciar
la salud de la enfermedad. No es posible distinguir con absoluta certeza si un
organismo atraviesa un proceso cuyas manifestaciones se asocian con lo saludable,
o con lo patológico, ya que la vida se expresa, al mismo tiempo, en múltiples
situaciones que reflejan aspectos positivos y negativos

3
- La salud debe ser considerada como un conjunto de cualidades sistémicas
complejas y en un fenómeno multidimensional. La inexistencia de daño morfológico,
la ausencia de limitaciones funcionales, un grado alto de bienestar subjetivo, el
desarrollo de las potencialidades de la personalidad, la calidad del ambiente físico,
un contexto familiar continente, son algunas de las variables cuyas interrelaciones
deben ser entendidas, siempre en conjunto, para comprender integralmente al
concepto.
Considerando lo anterior, se plantea la definición de la Cátedra:
Salud es la situación de relativo bienestar físico, psíquico, social y ambiental -el
máximo posible en cada momento histórico y circunstancia sociocultural
determinada-, considerando que dicha situación es producto de la interacción
permanente y recíprocamente transformadora entre las personas y sus ambientes
humanos, teniendo en cuenta que estos componentes integran a su vez el complejo
sistema de la trama de la vida (Cátedra 1 de Salud Pública y Salud Mental, pág 5)
Concepciones de salud
Concepción
Características
Ubicación histórica
Somático-fisiológica
Salud: ausencia de
enfermedad. Objetivismo
Desde los orígenes al
presente
Psíquica
Incorpora la subjetividad, lo
anímico
Inicios en S. XVIII y
desarrollo en S. XX
Sanitaria
Salud como estado positivo.
Incidencia social en el
enfermar. Prevención
Medidas profilácticas desde
la antigüedad, perspectiva
científica S XIX
Político-legal
Salud como obligación o
derecho
Politicas de proteccion
social, S XIX y XX
Económica
Salud y productividad.
Costos de la salud y la
enfermedad
Siglo XX
Social
Relatividad cultural.
Participación
Segunda mitad del siglo XX
Ideal
Salud como estado ideal
Desde la antigüedad

4
El campo de la salud pública: surgimiento histórico y nociones básicas
Con el desarrollo tecnológico acaecido a partir de mediados del siglo XVIII (revolución
industrial) comenzaron a desplegarse una serie de transformaciones que impactaron sobre
las condiciones de salud-enfermedad, de vida y de muerte de los seres humanos. Grandes
migraciones del campo a las grandes ciudades posibilitaron condiciones de vida
paupérrimas: vivir bajo situaciones de constante explotación laboral, en circunstancias
precarias y sin normas de higiene o salubridad.
Está situación fue objeto de múltiples denuncias por parte de quienes encarnaron ideales de
reforma y/o revolución social. Es a partir de los escritos de Marx y Engels que comenzó a
perfilarse lo que se dio en llamar “la cuestión social”, poniéndose de relieve las pésimas
condiciones de vida de la clase obrera y su impacto diferencial sobre la salud.
Las manifestaciones incipientes de la salud pública, tal como las conocemos actualmente,
se remontan al comienzo del siglo XIX en Francia gracias a los estudios de Villermé (1826),
quien realizó estudios en fábricas textiles a partir de los cuales se logró demostrar la
relación entre el aumento de la mortalidad y las situaciones que atravesaban los
trabajadores.
Más adelante en Gran Bretaña Thackrah y Chadwick abogan por una intervención de los
poderes públicos en el saneamiento de las ciudades.
El escenario de profunda vulnerabilidad y explotación social, consecuencia del
industrialismo, explica, en parte, las grandes convulsiones sociales y políticas acaecidas
durante aquella época. A través de la Declaración de los Derechos Humanos, la libertad e
igualdad de los individuos y la soberanía de la Nación se da sustento institucional a los
Estados Modernos. Estos principios se trasladaron rápidamente al área sanitaria mediante
la ampliación de los derechos específicos, y han permitido establecer los cimientos del
sistema de salud francés.
Es en está fase de la salud pública que comienzan a desarrollarse los primeros trabajos
enmarcados en la denominada medicina social, cuyos epígonos plantearon que los factores
sociales y la posición que el individuo ocupa en la estructura social determina la situación de
salud. Frank (1790) afirmaba que “el rico y el pobre tienen padecimientos peculiares (...)
debido a que cada clase social sufre las enfermedades determinadas por su diferente modo
de vivir”.
En este contexto, Rudolf Virchow plantea que “La medicina es una ciencia social y la política
no es más que medicina en una escala más amplia”.
Una de las corrientes que surgen a partir de la medicina social son los estudios e
intervenciones vinculados con el concepto de higiene, destinados a la protección y
mejoramiento del medio ambiente. Para Bequerel (1875), la higiene es conceptualizada
como una ciencia que versa sobre la salud con el doble objetivo de conservarla y
perfeccionarla, diferenciando en:
a) higiene privada, como aquella que trata de la salud individual
b) higiene pública, como aquella que trata sobre la salud colectiva
Con la invención del microscopio, el área de la microbiología recibió un gran impulso,
posibilitando la investigación e identificación de los agentes causantes de las patologías
(bacterias, microbios, virus). Estos descubrimientos promovieron que investigadores sienten
las bases para los tratamientos con antibióticos y la prevención de las enfermedades
infecciosas.

5
Y si bien estas medidas curativas y preventivas ligadas al modelo médico fueron relevantes,
diversos historiadores de la salud pública han demostrado que las grandes conquistas en la
mejora de la salud se han obtenido gracias a cambios en las condiciones de vida de las
poblaciones humanas, por ejemplo:
- el incremento del nivel educacional
- la mayor disponibilidad y seguridad de los alimentos
- la reducción en el tamaño de las familias
- la accesibilidad al agua potable
- etc
Concomitantemente a estas transformaciones emergieron procesos demográficos y
epidemiológicos que representaron nuevos desafíos para la salud pública. Entre ellos:
- el aumento de la esperanza de vida
- reducción de la natalidad
- disminución de las enfermedades transmisibles y no transmisibles (o crónicas)
Es necesario consignar que los modos de protección social han estado siempre presentes,
aunque en un primer momento fueron vinculados a las redes de apoyo de carácter informal.
Es recién a finales del siglo XIX que el Estado interviene de forma más directa en la
configuración de los modos de aseguramiento destinados a dar cobertura y protección.
Durante el siglo XX, se comenzaron a crear en Europa redes de dispensarios para
asistencia integral de la tuberculosis, las enfermedades venéreas y las materno-infantiles,
incorporando la figura de la visitadora social y los fichajes familiares. Durante el año 1920,
Inglaterra concibió y promovió los centros ambulatorios de salud, con equipos
multidisciplinarios y enfoques preventivos, antecedente muy relevante de las recientes
formulaciones en torno a la Atención Primaria de la Salud.
La profunda crisis social y económica, que sobrevino a las dos guerras mundiales, planteó
la necesidad de fortalecer estrategias orientadas a garantizar los derechos básicos de los
ciudadanos:
- En Inglaterra en 1948 se crea el National Health Service (Servicio Nacional de
Salud), primer sistema de salud basado en los preceptos de universalidad,
solidaridad y equidad.
- Creación de la ONU y dentro de está la OMS, está última se especializa en proponer
políticas de salud a nivel mundial, y formular iniciativas altamente importantes como
por ejemplo: la Atención Primaria de la Salud, que ha sido la principal estrategia
rectora de la organización de los sistemas de salud desde hace 4 décadas.

6
En 1974, Lalonde, ministro de Salud de Canadá, publica un informe en el cual se enfatiza
que una importante proporción de las muertes prematuras, y de las incapacidades que
sufrían los canadienses eran prevenibles a través de medidas que trascendían la acción de
los servicios médicos. Debido a esto se propone, para valorar el grado de salud de las
poblaciones, el modelo de campo de salud compuesto por 4 componentes:
1) Biología humana: incluye todos los hechos relacionados con la salud, tanto física
como mental.
2) Medio ambiente: se define como todos aquellos factores que son externos al
cuerpo humano y sobre los cuales la persona tiene poco o ningún control, por
ejemplo: la contaminación ambiental o la inocuidad y pureza de los alimentos o del
agua, así como también los factores sociales como el desempleo o la pobreza.
3) Estilo de vida: históricamente implicaba al conjunto de decisiones que adoptaba el
individuo con respecto a su salud y sobre las cuales ejercia cierto grado de control.
Más adelante ciertos autores destacaron que es inapropiado trasladar la
responsabilidad de la salud a la persona en forma exclusiva. Los patrones de
conducta estan relacionados con factores cognitivos y emocionales, los cuales se
generan y manifiestan en contextos que recogen experiencias pasadas, situaciones
culturales, políticas, económicas y del ambiente de una sociedad en particular.
4) Organización de la atención de salud: consiste en la cantidad, calidad, orden,
índole y relaciones entre las personas y los recursos en la prestación de la atención
de salud. Incluye la práctica de la medicina, la enfermería, psicología y odontología,
la atención dispensada en los hospitales, hogares de ancianos, centros de atención
primaria de la salud, proveedores de fármacos, y más.
Los esfuerzos encaminados a mejorar la salud, y la mayor parte de los gastos directos en
materia de atención, se habían concentrado, a lo largo de las épocas, en la organización de
la atención sanitaria. Sin embargo, cuando se identifican las causas principales de
enfermedad y muerte actuales, se llega a la conclusión de que los determinantes más
relevantes se hallan comprendidos en los otros 3 componentes del concepto, es decir, la
biología humana, el medio ambiente y el estilo de vida. Por consiguiente, resultaba evidente
que se gastaban grandes sumas de dinero en tratar enfermedades que, desde un principio,
podrían haberse evitado.
Las intensas discusiones y propuestas que desató el documento de Lalonde consolidaron
un movimiento que se denomina “La nueva Salud Pública” que -en contraste con la salud
pública tradicional, que actuaba sobre los aspectos biológicos del individuo y del medio
ambiente-, se ocupa de la promoción de la salud y de la prevención de enfermedades.
A finales de la década de los 70, la Atención Primaria de la Salud comienza a ser adoptada
como la principal estrategia para lograr la equidad y la reducción de las desigualdades en
cuanto al acceso a la salud de las poblaciones.
En la década de los 90 se manifiesta, en forma aguda, una crisis en los sistemas de salud y
en el campo de la seguridad social que no ha dejado de profundizarse aun más en los
últimos años. Al ser cada vez mayores las brechas distributivas entre los sectores más
acomodados y aquellos que captan menores recursos, el acceso equitativo a la salud para
todos se obstaculiza, colocando permanentemente sobre el tapete la discusión acerca del
rol del Estado como su principal garante.

7
El campo de la salud pública
La salud pública, en tanto responsabilidad colectiva, busca garantizar el derecho a la salud
como una necesidad humana básica, tal como se expresa en el artículo 25 de la
Declaración Universal de los Derechos Humanos.
La salud pública es un compromiso del Estado y de la sociedad civil, que requiere de una
respuesta institucional organizada. Mediante la autoridad sanitaria se debe lograr el
compromiso y la participación de la sociedad en general, y, en particular, de los agentes
sociales más específicamente concernidos en el cumplimiento de las Funciones Esenciales
en Salud Pública, definidas como:
El conjunto imprescindible de medidas, bajo la responsabilidad exclusiva del
Estado, que resultan fundamentales para alcanzar la meta de la salud pública de
mejorar, promover, proteger y recuperar la salud de la población mediante una
acción colectiva.
Milton Terris (1992) la define como:
La salud pública es la ciencia y el arte de prevenir las dolencias y las
discapacidades, prolongar la vida y fomentar la salud y la eficacia física y mental,
mediante esfuerzos organizados de la comunidad para sanear el medio ambiente,
controlar las enfermedades infecciosas y no infecciosas, así como las lesiones;
educar al individuo en los principios de la higiene personal, organizar los servicios
para el diagnóstico y tratamiento de las enfermedades y para rehabilitación, así
como desarrollar la estructura social que le asegure a cada miembro de la
comunidad un nivel de vida adecuado para el mantenimiento de la salud.
Promoción de la salud (PS)
Gracias a la reunión celebrada en Ottawa en 1986, la Promoción de la Salud comenzó a
cobrar relevancia internacional. Es a partir del documento final de este encuentro que se
comienza a visualizar la importancia de proporcionar a los pueblos los medios necesarios
para mejorar su salud y ejercer un mayor control sobre la misma.
Definiciones de PS:
La PS es concebida, cada vez en mayor grado, como la suma de las acciones de
la población, los servicios de salud, las autoridades sanitarias y otros sectores
sociales y productivos, encaminados al desarrollo de mejores condiciones de
salud individual y colectiva (OMS, 1990).
Es el proceso mediante el cual los individuos y las comunidades estan en
condiciones de ejercer un mayor control sobre los determinantes de la salud y, de
ese modo, mejorar su estado de salud. Se ha convertido en un concepto
unificador para todos aquellos que admiten que, para poder fomentar la salud, es
necesario cambiar tanto las condiciones de vida como la forma de vivir (Nutbeam,
1986).
Estas conceptualizaciones coinciden y se complementan en varios puntos, principalmente
en que la PS se dirige a modificar los determinantes de la salud. La estrategia ofrece la
posibilidad de asumir el cambio desde una política centrada en el consumo de servicios de
atención médica, hacía una política promotora de factores que permitan el acceso a la salud
positiva, como un derecho básico universal.

8
La PS se sustenta principalmente en un paradigma holístico de la salud, que integra todas
las características del bienestar humano, conciliando dos aspectos fundamentales: la
satisfacción de las llamadas necesidades básicas y el derecho a otras aspiraciones del ser
humano.
La práctica de la salud pública debe estar comprometida con la satisfacción de tales
necesidades y anhelos. Es en este sentido, que se han contemplado 5 ejes estratégicos
principales para la PS:
- Construir políticas públicas saludables
- Crear los entornos favorables (ambientes físicos, sociales, económicos, políticos,
culturales)
- Fortalecer la acción comunitaria
- Desarrollar aptitudes personales y/o estilos de vida saludables
- Reorientar los servicios de salud
-
El último gran encuentro sobre PS fue celebrado en Finlandia en el año 2013, centrándose
en el enfoque Salud en Todas las Políticas. El mismo se basa en la idea de que la salud se
halla determinada en gran medida por factores externos al ámbito sanitario, por lo cual, una
política sanitaria eficaz debe articularse con las políticas sociales, las fiscales, aquellas
relacionadas con el medio ambiente, con la educación y con la investigación.
Resumiendo, la PS se debe concebir desde estas cuestiones centrales:
- Debe ser interdisciplinaria para lograr sus objetivos. Lo primordial es que se
conjuguen elementos de todas ellas, creando un campo teórico con identidad propia
y con técnicas y metodologías adecuadas para contribuir al logro de una sociedad
más justa y equitativa.
- Las intervenciones deben desarrollarse en dos niveles:
1) Uno que abarque el ámbito “estructural”: en el cual se plantean las acciones
para modificar los ambientes (físicos, sociales, culturales y políticos)
2) Otro cuyas actividades estén dirigidas a lograr cambios en los “estilos de
vida”

9
Prevención de la enfermedad
La prevención de la enfermedad abarca las medidas destinadas no solamente a evitar su
aparición, mediante la reducción y/o eliminación de los factores de riesgo, sino también a
proteger a los grupos más susceptibles y/o desarrollar actividades orientadas a mitigar las
consecuencias de las patologías una vez desencadenadas. Se basa en el principio de que
cuanto más temprana se efectúe a fin de evitar y/o actuar contra el curso de los trastornos,
más eficientes y eficaces resultarán las medidas adoptadas.
De acuerdo al momento de la intervención suele clasificarse en:
● Prevención primaria: alude a las acciones adoptadas sobre ciertos grupos
poblacionales, con la finalidad de suprimir los factores de riesgo y/o brindar medidas
de protección específica ante enfermedades reconocidas. Por ejemplo, las
actividades desarrolladas con el fin de prevenir el VIH y otras enfermedades de
transmisión sexual, mediante el uso de preservativos; los programas educativos para
enseñar cómo se transmite y cómo se previene el dengue.
● Prevención secundaria: se refiere a aquellas acciones orientadas a lograr el
diagnóstico temprano, la captación oportuna y el tratamiento adecuado para el
control de la/s enfermedad/es. El objetivo es evitar su aparición o retardar su
progreso y la ocurrencia de secuelas discapacitantes. Por ejemplo, el tratamiento de
la hipertensión arterial en sus estadios iniciales realizando un control epriodico y el
seguimiento del paciente.
● Prevención terciaria: tiene como objetivo mitigar o disminuir las secuelas
discapacitantes asociadas con las enfermedades y/o lesiones una vez producidas, o
bien reducir y/o evitar las recaídas o complicaciones mediante medidas de
rehabilitación e inclusión, que permitan al sujeto recuperar sus capacidades físicas,
psíquicas y/o sociales. En la prevención terciaria son fundamentales el control y el
seguimiento, para lograr una efectiva adhesión al tratamiento y a las medidas de
rehabilitación oportunamente adoptadas. Por ejemplo, la realización de fisioterapia
luego de retirar un yeso por fractura o luego de una cirugía reparadora sobre
lesiones en la rodilla de un deportista.

10
Modelos de causalidad: hacía los determinantes sociales de la salud
1) Modelo de causa simple/efecto simple
A fines del siglo XIX y principios del XX, el modelo biomédico impone la creencia de que un
virus o una bacteria eran causa suficiente para ocasionar una enfermedad. Está teoría,
también llamada del germen o de la diada agente-huésped, afirmaba que existe una sola
causa para cada efecto y que ambos eventos se relacionaban de forma lineal.
Se ha demostrado que este modelo presenta grandes limitaciones y es absolutamente
insuficiente para explicar las causas de las enfermedades.
2) Modelo de causa múltiple/efecto simple
Universalmente, los profesionales y científicos adhirieron al modelo de “causa
múltiple-efecto simple” o “Modelo de triada Ecológica” donde se sugiere que más de una
causa actúa, por sumatoria, para producir una enfermedad. Así, no solo un agente afecta a
un huésped, sino que el ambiente también actúa en la causación de las enfermedades.
A pesar del progreso que implicó está forma de pensar el origen de las patologías, la misma
no termina de desprenderse de la linealidad simplista de la unicausalidad.
Este tipo de causalidad responde a lo que se define como modelo de la caja negra,
metáfora útil para representar un fenómeno cuyos mecanismos internos permanecen
ocultos al observador.
3) Modelo de causa múltiple/efecto múltiple
Es elaborado en la década de 1980. Es homologable al concepto de campo de salud.
Considerando que las relaciones establecidas entre las condiciones participantes en el
proceso causal son muy complejas, y forman una unidad imposible de conocer de manera
exhaustiva, estos cuatro componentes no dan cuenta de la mayoría de los determinantes
que actúan dentro de la compleja “trama de la vida”.

11
Según McDowell, la adopción mecánica de la multicausalidad ha falseado el carácter social
de la enfermedad y de la salud, ya que concede el mismo peso a factores que son de
naturaleza y jerarquía distinta.
Susser y Susser (1996) desarrollaron una conceptualización, a través de explicaciones
multinivel, que agrupa desde las vías causales a nivel social hasta la patogénesis a nivel
molecular. La enfermedad es concebida como un evento poblacional que tiene lugar en
múltiples niveles sistémicos, interconectados y jerarquizados. Las manifestaciones de salud
tienen lugar de manera similar a un conjunto de cajas chinas, de modo que un sistema
contiene a otro subordinado, y los cambios en un nivel influyen sobre el subsistema
correspondiente, pero no necesariamente sobre la totalidad del sistema. Asimismo, las
relaciones en cada nivel (del molecular al social), son válidas únicamente para explicar
estructuras de complejidad y jerarquía similares, que no pueden ser generalizadas a otros
niveles.
Determinantes Sociales de la Salud (DSS)
El concepto de DSS comienza a cobrar gran auge en la década de los 90, debido a las
limitaciones presentadas por los modelos de causalidad anteriores.
La OMS considera que los DSS son las condiciones en que las personas nacen, crecen,
viven, trabajan y envejecen; siendo que estas circunstancias estan configuradas por un
conjunto más amplio de fuerzas económicas, sociales y políticas que operan en diversos
niveles: global, nacional, regional, local.
Está perspectiva de los DSS centra su eje en la necesidad de esclarecer cómo las
desigualdades en la distribución de los bienes sociales, del ingreso económico, de la
riqueza, del empleo, de la alimentación, del acceso a los servicios básicos (agua potable y
saneamiento, educación, recreación y de los hábitos de vida saludable se manifiestan,
generando diferencias indignas entre los grupos.
Diferentes propuestas facilitan la explicación y el análisis sobre cómo estas desigualdades
son el resultado de las interacciones entre diferentes niveles de condiciones causales
individuales, comunitarias y macrocontextuales.
Modelos sobre los DSS: los determinantes sociales de la salud permiten la construcción
de diversos marcos explicativos para analizar las relaciones entre las formas como se
constituyen y se desarrollan las sociedades y su influencia sobre la situación de salud de las
poblaciones.
12
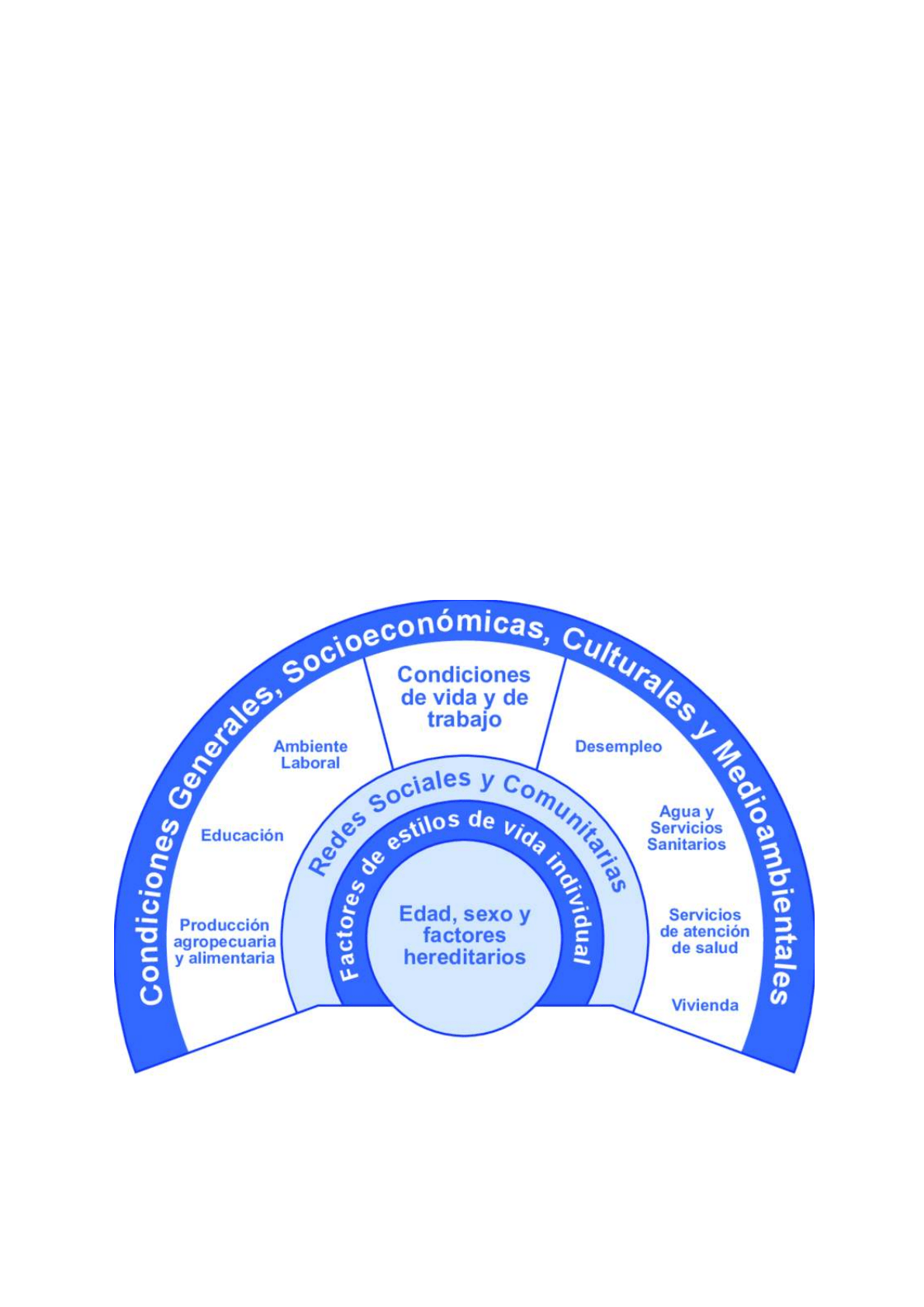
Modelo de Dahlgren y Whitehead (1992): las capas de la influencia en la
determinación de la salud
Para estos autores, las interacciones entre distintos niveles de condiciones causales,
ubicadas en los individuos, grupos comunitarios y las circunstancias sociopolíticas son las
que permiten explicar cómo se determinan los procesos de salud-enfermedad de las
poblaciones.
El diagrama de los DSS está representado a modos de anillos concéntricos donde las
personas se sitúan en el centro, representando, a nivel individual, las condiciones relativas a
la edad, el sexo y los factores genéticos que condicionan el potencial final de las
manifestaciones de salud. Sin embargo, este estatus de lo biológico no puede ni debe ser
considerado aislado de las inercias sociales, ni la explicación de la biología puede ser
extrapolada de las relacionadas humanas. Por ello, la capa que recubre a la anterior
representa las conductas personales y los estilos de vida, que dependen, a su vez, de las
influencias sociales y comunitarias que se presentan en el próximo nivel. Es decir que las
redes, los sistemas de apoyo y las presiones de los pares medían las condiciones de vida y
de trabajo, el acceso a los alimentos, la vivienda y los servicios esenciales, entre otros, que
afectan a los demás anillos. Por sobre estas capas el modelo considera e incluye las
condiciones socioeconómicas, culturales y ambientales que abarcan todos los
determinantes y se convierten en los elementos estructurantes de las condiciones de vida y
de salud de los sujetos.

13
Modelo de los Determinantes Sociales de la Salud desde la conceptualización de
Pedro Castellanos (1998)
Castellanos desde una perspectiva dialéctica intenta esclarecer las relaciones entre
distintos niveles y factores de determinación de la salud.
Para este autor, cuando se analiza el perfil de salud de un grupo de población se pueden
identificar procesos generales del modo de vida de la sociedad como un todo, procesos
particulares inherentes a las condiciones de vida del grupo en cuestión y sus interacciones
con otros grupos, y procesos singulares inherentes al estilo de vida personal o de los pares
y/o grupos trazados sobre los vínculos más próximos de pertenencia.
Es decir que en cada sociedad se manifiestan modos de vida que son producto de los
procesos generales que dependen de las características del medio donde se asienta, de su
organización económica y política, cultura, historia, y de otros procesos generales que
conforman su identidad como sociedad.
El modo de vida es, a su vez, una unidad conformada por las diversas condiciones de vida
de los diferentes grupos de población que la integran y por las relaciones que se establecen
entre ellos.
Asimismo, cada individuo o pequeño grupo de ellos, como puede ser la familia, tiene un
estilo de vida singular, relacionado con sus propias características biológicas, mi medio
residencial y laboral, habits, normas o valores, así como su nivel educativo.
La relación entre el modo, las condiciones y los estilos de vida como determinantes
de la situación de salud puede ser entendida como un sistema complejo, jerárquico y
abierto. Es decir, cada nivel superior contiene a los otros, pero cada uno constituye un
nivel de organización en sí mismo, en el que emergen procesos y cualidades específicas
que no son la suma de los componentes del nivel inferior ni la consecuencia mecánica de
los procesos del nivel superior.

14
En los niveles generales las relaciones de determinación se expresan en periodos más
prolongados, aunque más estables y permanentes. En los niveles singulares, las
relaciones de determinación tienden a expresarse en periodos más cortos e intensos. Esto
significa que las variaciones y diferencias a corto plazo estan más vinculadas a cambios
individuales y de estilo de vida; las variaciones de plazo intermedio a las diferentes
condiciones de vida de los grupos de población, y las de largo plazo con las variaciones en
el modo de vida del conjunto de la sociedad.
Los cambios que puedan introducirse en los procesos del nivel más general tendrán unos
efectos sobre la situación de salud más lentos pero más estables y prolongados;
mientras que aquellos correspondientes a niveles inferiores tendrán un efecto más rápido
pero menos duradero.
Procesos mediadores implicados en la determinación de la salud
Castellanos describe una serie de procesos sociales mediadores que determinan y
condicionan la salud-enfermedad de las poblaciones, y los clasifica en:
a) Biológicos: la sustentabilidad de las sociedades requiere de la reproducción de los
procesos biológicos de la especie humana. La reproducción biológica de los seres
vivos en general constituye una réplica genética del conjunto de los procesos que
hicieron posible la existencia de su especie: concepción, gestación, nacimiento,
crecimiento y desarrollo. Su salud y sus posibilidades de supervivencia como
individuos, y como especie, estan determinados por la suma de estos procesos
genéticos y el medio ambiente donde han de vivir. Está interacción se concreta en la
participación en sistemas (procesos) b) ecológicos en un determinado territorio y,
más específicamente, en el medio ambiente residencial y laboral.
c) Psicológicos y culturales: las relaciones del hombre con la naturaleza estan
mediadas por su conciencia, por su capacidad de percibir el mundo que lo rodea, de
desarrollar concepciones, valores y hábitos, de organizarse y de expresar sus
sentimientos. La reproducción de las formas de conciencia y de conducta constituye
así otro de los procesos esenciales de la reproducción social.
d) Económicos: la reproducción de los procesos predominantemente económicos
constituye otro de los procesos de la reproducción social. La subsistencia de los
hombres exige, mediante formas específicas de organización, la producción,
distribución y consumo de bienes y servicios del trabajo.
Cada uno de estos 4 procesos contiene aspectos favorables o desfavorables a la existencia
que se expresan en distintas manifestaciones de salud.
La situación de salud que resulta de dichos procesos puede ser mejorada o perjudicada, en
la medida en que se modifiquen las diferentes dimensiones de la reproducción social. Para
trabajar sobre cada perfil de problemas de salud, se deben identificar primero los procesos
vinculados a su determinación y, posteriormente, decidir cuales han de ser las estrategias
de intervención con mayor impacto para mejorar dicha situación.

15
Las intervenciones en salud pública, acciones sobre los procesos mediadores de la
salud
Desde está perspectiva, la situación de salud está estrechamente vinculada con la vida
cotidiana de los individuos y las poblaciones, siendo este el espacio privilegiado de
intervención de la salud pública. Es así como intervienen sobre los procesos
predominantemente biológicos, por ejemplo, elevando la resistencia inmunológica mediante
vacunas, reduciendo la susceptibilidad frente a las enfermedades, etc.
Las políticas de salud y medio ambiente también intervienen en los procesos ecológicos,
con políticas y acciones de control de la contaminación y degradación del ambiente, así
como del micro ambiente residencial y laboral, con medidas de saneamiento básico y de
control de riesgos ambientales en viviendas y puestos de trabajos insalubres. También se
trabaja sobre las formas de conciencia y de conducta mediante la educación sanitaria y las
actividades de promoción de valores, hábitos y conductas favorables a la salud, tanto en el
plano individual como colectivo.
En cuanto a los procesos económicos, por ejemplo, los servicios de atención médica
constituyen una forma de redistribución social mediante la seguridad social, que en algunos
países representa una parte significativa del salario social; distribución de alimentos y
medicamentos; al igual que algunas acciones de salud laboral.
Desde está perspectiva, todo fenómeno de salud en poblaciones humanas está biológica y
socialmente determinado. Está determinación acontece en los procesos de reproducción
social de las sociedades (generales), de los grupos (particulares) y de los individuos
(singulares) y se muestra en el espacio de la vida cotidiana en los múltiples “procesos
mediadores” en los que discurre la vida cotidiana de los sujetos.
Para diferenciar lo saludable y lo patológico, es necesario reconocer cierto grado de
incertidumbre. La expectativa de encontrar un límite o frontera precisa, delimitada y para
siempre parece frustrarse permanentemente y lo que se encuentra, en realidad, es una
zona de incertidumbre que cada sociedad define diferente y que a lo largo del tiempo se va
modificando.
La salud es entonces un conjunto de cualidades complejas y un fenómeno multidimensional,
que supone ausencia de daño y de limitaciones funcionales, sensaciones de bienestar,
calidad ambiental y pertenencia familiar y social.
Este documento contiene más páginas...
Descargar Completo
Modulo 2 - Evolución histórica del pensamiento y concepciones sobre el procesos salud-enfermedad-atención, y más..pdf
 Estamos procesando este archivo...
Estamos procesando este archivo...
 Lamentablemente la previsualización de este archivo no está disponible. De todas maneras puedes descargarlo y ver si te es útil.
Lamentablemente la previsualización de este archivo no está disponible. De todas maneras puedes descargarlo y ver si te es útil.
Descargar
 Estamos procesando este archivo...
Estamos procesando este archivo...
 Lamentablemente la previsualización de este archivo no está disponible. De todas maneras puedes descargarlo y ver si te es útil.
Lamentablemente la previsualización de este archivo no está disponible. De todas maneras puedes descargarlo y ver si te es útil.