
Capas
Ovario Mesovario: repliegue de peritoneo (TCD vascularizado), que une al ovario a las estructuras
Glándula anfícrina vecinas de la pelvis
productora de
ovocitos y hormona Epitelio Ovárico: es un epitelio simple cubico de revestimiento, derivado del mesotelio peritoneal
Túnica Pseudoalbuginea: condensación de fibras colágenas
Medula ovárica: es una zona central formada por tejido conectivo laxo rico en vasos sanguíneos
Corteza ovárica: es una zona periférica formada por tejido conectivo que aloja a los folículos
- ováricos
Folículos ováricos: es una estructura formada por un ovocito, rodeado de células foliculares de
------------------------------------------------------revestimiento. Se lo considera la unidad morfológico-funcional del ovario y presenta varios tipos --------
------------------------------------------------
que en realidad representan distintos estadíos en la vida del mismo folículo
Tipos de folículos ováricos:
1) Folículo primordial: está formado por un ovocito rodeado por una sola capa de células foliculares de revestimiento. El ovocito es una célula
voluminosa, que presenta un núcleo grande y en su citoplasma tiene al cuerpo de Balbiani o vitelino, que está formado por un cumulo de organoides.
Primeros días del ciclo menstrual
2) Folículo primario: está formado por el ovocito rodeado por varias capas de células foliculares cúbicas de revestimiento. El ovocito ya no presenta el
cuerpo de balviani o vitelino, por dispersión de sus organoides.
Entre el ovocito y las células foliculares se encuentra la membrana pelúcida. Se encuentra entre los días 5 y 9 del ciclo menstrual
3) Folículo secundario: es similar al anterior aunque más grande, por la presencia de lagunas de Call-Exner, llenas de líquido, segregado por las células
foliculares.
Todo el folículo está rodeado por una membrana basal, lo que demuestra su naturaleza epitelial, y por ende, avascular. Por fuera de la misma, el tejido
intersticial se dispone en 2 capas:
- Teca interna: presenta células globulosas secretoras de estrógenos
- Teca externa: presenta células alargadas, mioides, contráctiles
Entre los días 9 y 12 del ciclo menstrual
4) Folículo maduro o de De Graaf: tiene gran tamaño ya que a causa de la confluencia de las lagunas de Call-Exner, se forma un gran antro folicular
con forma de medialuna. Este folículo se encuentra revestido por células foliculares que se llaman granulosas.
Este antro folicular desplaza periféricamente al ovocito, quien constituirá una estructura llamada cúmulo o prolígero. Esta estructura está formado por:
ovocito + membrana pelúcida + corona radiada. Hacia el día 13 del ciclo
5) Folículo atrésico: es un folículo involutivo, producto de todos los folículos que no llegan a ovular. Se lo encuentra entre los días 14 y 28 del ciclo
menstrual. Está formado por:
- membrana pelúcida colapsada por la muerte del ovocito
- células foliculares con núcleo picnotico
- vasos sanguíneos y macrófagos que penetran por la ruptura de la membrana basal
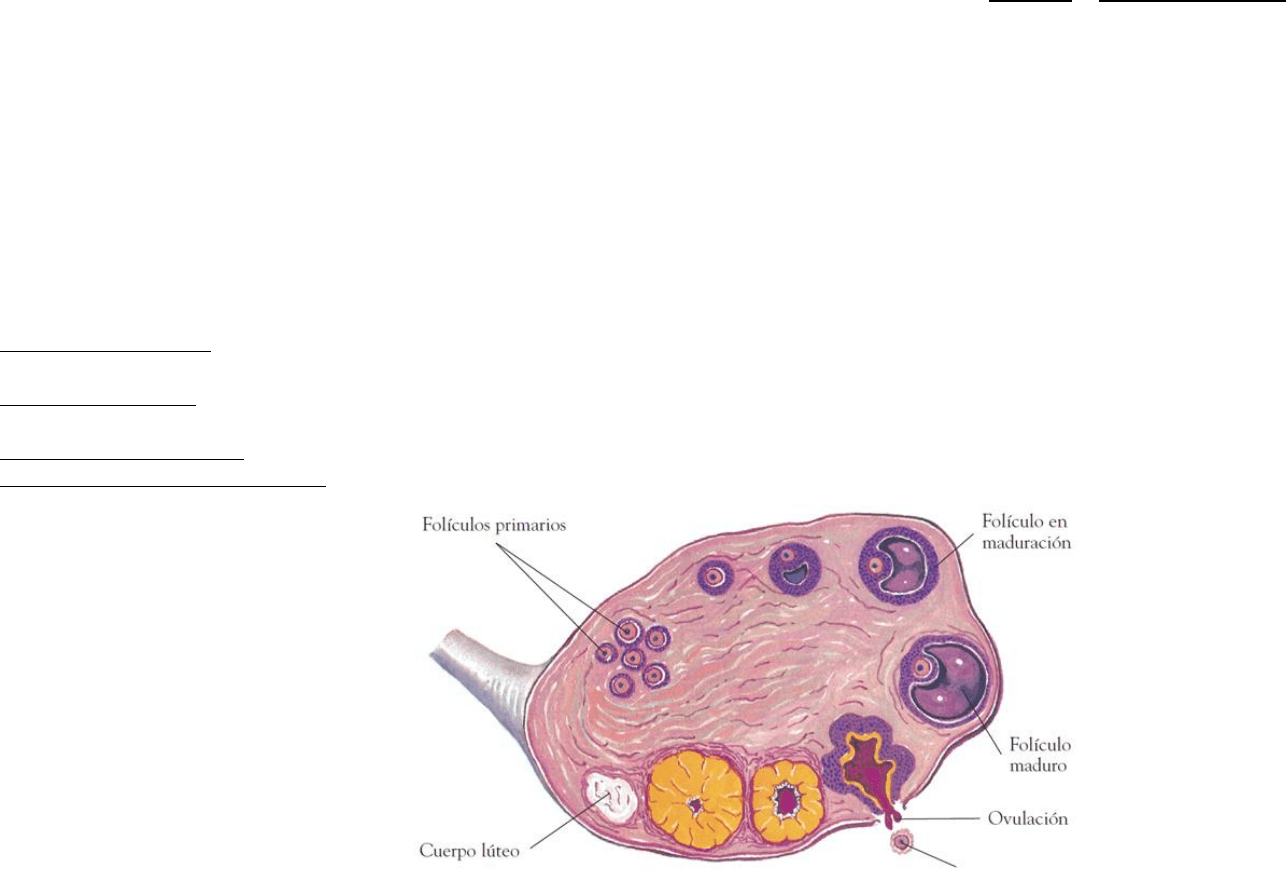
Histofisiología ovárica:
Todos lo meses, al comenzar el ciclo menstrual la hipófisis comienza a aumentar su secreción de FSH. Esta hormona estimula es desarrollo
de los folículos ováricos y su correspondiente secreción de estrógenos, hormona que también comienza a aumentar en sangre,
manteniéndose bajas la secreción de LH hipofisaria y progesterona ovárica.
Así, los folículos pasan del estadio primordial al 1°, del 1° al 2° y así, hacia el día 12 del ciclo menstrual 1 o 2 folículos alcanzan el estadio
maduro o de De Graaf. Uno de ellos hace procidencia en la superficie ovárica formando la mácula o estigma pelúcida. En este
momento el aumento de la síntesis de estrógenos produce un estímulo de secreción de LH hipofisaria. Esta provoca que la macula
pelúcida comience a perder liquido en un área llamada cribosa y así, 24hs después del pico de LH se produce la ovulación. Durante la
ovulación se elimina ovocito + membrana pelúcida + corona radiada junto con el líquido folicular.
Por su parte, las estructuras del folículo maduro que quedan en el ovario (células tecales y granulosas) son estimuladas por la LH
hipofisaria para cargarse de un pigmento amarillo llamado luteínas. Este proceso se llama luteinizacion y conduce a la formación del
cuerpo lúteo o amarillo, estructura formada por células tecoluteínicas y granuloluteínicas.
Estas estructuras segregan mucha progesterona y pocos estrógenos. La subsistencia del cuerpo lúteo dependerá de que la mujer quede
o no embarazada. Si así ocurre, se lo llama cuerpo lúteo del embarazo y persiste aproximadamente 3 meses. En cambio, si no existe
fecundación, el cuerpo lúteo solo persiste 7 días y se lo llama cuerpo lúteo de menstruación. Ambos tipos de cuerpos amarillos, luego de
su involución se transforman en una cicatriz fibrosa avascular llamada cuerpo albicans
EN RESUMEN: hay 4 estructuras secretoras de hormonas en el ovario
1) Folículos ováricos: segregan muchos estrógenos y poca progesterona, durante la 1ra mitad del ciclo menstrual al ser estimulados por la
FSH hipofisaria
2) cuerpo amarillo: segregan mucha progesterona y pocos estrógenos, durante la 2da mitad del ciclo menstrual al ser estimulada por la
LH hipofisaria
3) Células intersticiales: son restos de viejos folículos y segregan pocos estrógenos y poca progesterona
4) Células del hilio y mesovario: segregan pocos andrógenos

histo ovario.docx
 Estamos procesando este archivo...
Estamos procesando este archivo...
 Lamentablemente la previsualización de este archivo no está disponible. De todas maneras puedes descargarlo y ver si te es útil.
Lamentablemente la previsualización de este archivo no está disponible. De todas maneras puedes descargarlo y ver si te es útil.
Descargar
 Estamos procesando este archivo...
Estamos procesando este archivo...
 Lamentablemente la previsualización de este archivo no está disponible. De todas maneras puedes descargarlo y ver si te es útil.
Lamentablemente la previsualización de este archivo no está disponible. De todas maneras puedes descargarlo y ver si te es útil.