
HEMATOSIS
Es un proceso vital para el organismo y una de las funciones mas
importantes que cumple el parénquima pulmonar
DIFERENCIA DE VENTILACION Y RESPIRACION EN TERMINOS TECNICOS.
Ventilación:
Es un proceso mecánico que permite a través de la generación
de un gradiente de presión ingresar aire atmosférico al interior de los
pulmones y luego espirarlo a la atmosfera esta se produce en dos fases:
inspiración y espiración.
Respiración: Proceso bioquímico que se produce dentro de la célula
mediante la cual la misma obtiene un sustrato energético. (es un proceso
celular)
En el aparato respiratorio se llevan a cabo diversos fenómenos que van a
permitir que el mismo cumpla su función, uno de ellos es la Ventilación
pulmonar es decir la inspiración (o el ingreso de aire atmosférico) y la
espiración del aire llamado alveolar.
A demás de la ventilación dentro del pulmón se produce un fenómeno
denominado
HEMATOSIS mediante el cual difunden gases desde el aire
alveolar a la sangre y desde la sangre hacia el alveolo. Este proceso permite
oxigenar la sangre y depurar el dióxido de carbono.
Para que este proceso se lleve a cabo se es necesario de la participación
de otros sistemas como el nervioso, endocrino, cardiovascular, tejido
sanguíneo (hematopoyético), ya que esta
HEMATOSIS requiere que se
realice el transporte de gases a la periferia, es decir que la oxigenación
lograda en el alveolo llegue al tejido periférico (todas las células del
organismo).
También es necesaria la respiración celular que depende de muchos
factores como la tensión de oxígeno que le llegue a la célula y la perfusión
(riego sanguíneo).

HEMATOSIS
Es intermedio en la cadena temporal de funcionamiento.
Para entender la hematosis primero tenemos que entender como esta
constituida la unidad alveolo-capilar.
La unidad alveolo-capilar es lo que podemos llamar unidad anatomo-
funcional de la hematosis.
Hablando de intercambio de gases, la unidad que le da asiento anatómico
y funcional es la alveolo-capilar, que es el lugar donde se va a efectuar el
intercambio de gases o hematosis. Es decir que es la membrana respiratoria.
Repaso breve de la anatomía del pulmón
La vía área va sufriendo divisiones Dicotómicas cada vez en mayores
ramificaciones, pero de menor radio hasta llegar a lo que deja de ser vía
aérea de conducción y pasa a ser vía aérea de respiración o de
intercambio gaseoso (es decir el bronquiolo, conducto, el saco alveolar, y el
alveolo).
Composición histológica del alveolo y del capilar
Alveolo: Consta de dos células epiteliales llamadas neumocitos tipo 1, es
plana y simple a partir de la cual se va a realizar el pasaje de gases. (es una
célula plana ya que favorece tener un espesor lo más delgado posible para
el trasporte de gases). Neumocito tipo 2, de mayor tamaño y no se produce
la Difusión de gases, sino que su función es producir surfactante pulmonar o
sustancia tensioactiva pulmonar para permitir la ventilación de todos los
alveolos evitando el colapso y manteniendo la ventilación de alveolos de
distinto tamaño.
Sabemos que en alveolo hay representantes del sistema inmune donde
vamos a encontrar a los macrófagos alveolares.
Capilar pulmonar: viene desde el corazón ramificándose en vasos de menor
calibre hasta llegar al más pequeño que es el capilar pulmonar, este está
formado por una célula endotelial y tiene un radio de 7 y 10 micrómetros,
este es el tamaño promedio de un glóbulo rojo, lo cual va a permitir que en
la circulación pulmonar estos eritrocitos circulen alineados que va a
favorecer y generar el mayor contacto posible del eritrocito y el capilar
pulmonar.

En este sitio de contacto se está estableciendo la membrana de
intercambio gaseoso de la unidad alveolocapilar.
Es una membrana delgada que no tiene más de 0.5 micrómetros, lo que
facilita que los gases puedan pasar de un compartimiento a otro
Componentes de la barrera alveolo-capilar:
1) Una capa de líquido que reviste el
alveolo y que contiene agente tenso
activo que disminuye la tensión
superficial del líquido alveolar.
2)El epitelio alveolar compuesto por
células epiteliales finas llamadas
neumocitos tipo I
3) una membrana basal epitelial
4)Un espacio intersticial fino entre el
epitelio alveolar y la membrana capilar.
En algunos puntos se vuelve casi
inexistente y se crea como una especie
de fusión entre ambas membranas. Este
espacio es importante ya que es asiento
de muchas patologías que llamamos
enfermedades intersticiales del pulmón
como la neumonía.
5) una membrana basal capilar que en muchos lugares se funciona con la
membrana basal epitelial.

6) la membrana endotelial capilar
7)Célula endotelial
Tanto de un lado a otro los gases deben atravesar todos estos componentes
para llegar ya sea del alveolo a la sangre capilar o del capilar al aire
alveolar.
Si alguno de estos componentes falla se viera afectado el intercambio
gaseoso.
Para lograr entender la hematosis deberemos recordar algunos conceptos:
Presiones Parciales-Ley de Dalton:
El aire atmosférico en su mayoría (78%) está compuesto por nitrógeno (N),
un (21%) oxigeno (O2) y un (1%) para gases raros de poca concentración
como el dióxido de carbono, el vapor de agua.
Según la ley de dalton la presión total de una mezcla de gases esta
efectuada por la suma de las presiones que ejerce cada gas por separado.
La presión total del aire atmosférico también depende de la altura en la
que nos encontremos. Ya que se define como presión barométrica toda la
columna de aire que un individuo soporta sobre su cabeza. Como
referencia tomamos el nivel del mar donde la presión atm es de 760mm de
Hg y va a ser nuestro valor de referencia, a mayor altura esta disminuye.

Vamos a tomar 760 mm Hg como la presión total, si yo quiero sacar la
presión parcial de cada gas, basta con saber el porcentaje que va a
ocupar ese gas, y a través de regla de 3 simples poder obtener la presión
parcial.
Si el 100% es 760 y el porcentaje de nitrógeno 78% aplicamos con cada gas
la regla de 3 simples y nos va a dar la presión parcial de cada uno en la
atmosfera.
Lo que inspiramos NO es oxígeno, inspiramos aire atmosférico, el cual este
compuesto por esta mezcla de gases y que ejercen estas presiones
parciales en la presión total de la mezcla.
Para poder entender que va a pasar con el aire atm que inspiramos vemos
la
cascada de oxígeno:
Ubicándonos en el grafico en el eje vertical observamos la presión de
oxígeno medida en mmhg (milímetros mercurio) y en el eje horizontal los
distintos estadios que va a ir encontrando el su recorrido a través del
organismo.
Ubicamos en el grafico el aire atm. Dijimos entonces la P. atmosférica era de
760 mmHg y si calculamos el 21% de oxígeno nos da 159 y redondeamos a
160mmHg (esto es en el aire seco)
Cuando nosotros inspiramos a través de las fosas nasales este aire atm
experimenta cambios por la vía aérea, que además de ser un filtro hace
que el aire aumente la temperatura hasta igualar la corporal y se vaya
cargando de humedad. Entonces cuando el aire ingresa a la vía respiratoria
se vuelve un aire húmedo por que se satura con vapor de agua.
Ese vapor de agua a temperatura corporal (37 grados) es de 47 mmHg, por
lo tanto, en la suma de presiones el aire atm va a adquirir mayor porcentaje
de vapor de agua.
Para poder calcular la presión parcial del oxígeno tenemos entonces que
tener en cuenta que en el aire inspirado la presión del vapor del agua
ejerce una suerte de competencia, para hacer un cálculo fácil vamos a
decir que 760 (aire seco) – (menos) los 47 mmhg del vapor del agua
pasarían a darnos la presión del aire húmedo y si a esto lo multiplicamos por
0,21 nos va a dar el valor de O2 que tiene la mezcla de gas inspirado el
resultado está en 150/151 mmHg es decir que desde el aire atm hacia el
aire inspirado por efecto del vapor de agua tenemos una ligera disminución
de presión parcial.
Vamos a ubicar al oxígeno en el grafico en 150mmHg, ya que esa es la
presión parcial del aire inspirado. El aire que inspiramos atraviesa todos los
segmentos de vía aérea de conducción hasta llegar al extremo distal a la
unidad alveolocapilar. En esta unidad alveolocapilar vemos que hubo una
caída brusca de presión parcial de oxígeno y esto se debe a un efecto de
dilución sumado al del vapor del agua que tiene que ver con que el aire
atmosférico al llegar al alveolo se encuentra con la capacidad residual
funcional.
La ventilación es un proceso intermitente, en cambio la perfusión es
constante, si el alveolo se vaciara del todo, la sangre que pasa por ahí
cuando no hay oxigeno no se oxigena y esta es una de las funciones
principales de la capacidad residual funcional “permitir un intercambio de
gases permanente”. Pero cuando llega el aire alveolar nuevo se encuentra
con un aire que ya ha sufrido extracción de O2 e incorporación de dióxido
de carbono, por lo tanto, al llegar al alveolo el oxígeno pierde
concentración aproximada de un 13% por que la capacidad residual
funcional actúa también como buffers evitando las grandes variaciones de
concentraciones de oxígeno.
El aire ingresa a través de la inspiración, un porcentaje (150ml) de este se
queda en la vía de conducción y se denomina espacio muerto y del
volumen corriente llegan 350ml a la los alveolos, estos se mezclan con el aire
que ya estaba en el alveolo (capacidad residual funcional) por eso se
produce esa suerte de dilución.

A demás en la próxima espiración va a salir va a salir 350ml del aire alveolar
mas los 150 que habían quedado en el espacio muerto y volvemos a espirar
500. Pero de toda la mezcla de capacidad residual funcional solo se
renovaron los 350ml lo cual representa el 7% del oxigeno que se renueva.
Por eso es necesario muchas respiraciones para renovar el aire alveolar.
En el grafico podemos ver la tasa de renovación del aire alveolar.
A mayor frecuencia respiratoria se produce un intercambio y una
renovación más rápida. Es decir que cuando aumentamos la frecuencia o
el volumen (hiperventilamos) renovamos más rápido el aire alveolar,
aumentamos la presión de oxigeno y disminuimos la de dióxido de carbono.
Volviendo al grafico anterior vemos que en el aire inspirado 150mmHg Al
aire alveolar hay una diferencia sustancial ya que la presión parcial de
oxigeno ya no la vamos a obtener con el 21% sino que con valores mas
bajos por ej el 13%que propone West, eso nos daría una presión parcial de
oxígeno de entre 100 y 105 mmHg en el aire alveolar una diferencia
considerable con el aire atm y el aire inspirado. Luego sigue la cascada de
oxigeno donde vamos a ver que de la presión alveolar a la presión arterial
hay una ínfima variación debido a la salud de la barrera de difusión y el
shunt fisiológico (aquellos volúmenes de sangre que no participan en el
intercambio gaseoso y generalmente son valores normales). Tenemos un
espacio muerto fisiológico y un shunt fisiológico que va a estar dado por
parte de la perfusión del miocardio que va a denar directamente en las
cavidades izquierdas sin pasar por las unidades alveolo pulmonares.
El espacio muerto fisiólogo: es aquel volumen de aire que a diferencia de
aire que a diferencia del anatómico no queda en las vías aéreas de
conducción, sino que llega al alveolo, pero no participa del intercambio
gaseoso por que el alveolo no estaba reclutado, es decir que el capilar del
alveolo estaba inactivo, y esto es común cuando la persona esta en reposo.
Cuando una persona esta haciendo ejercicio, estos capilares se activan y
todas las unidades alveolocapilares se vuelven funcionales.
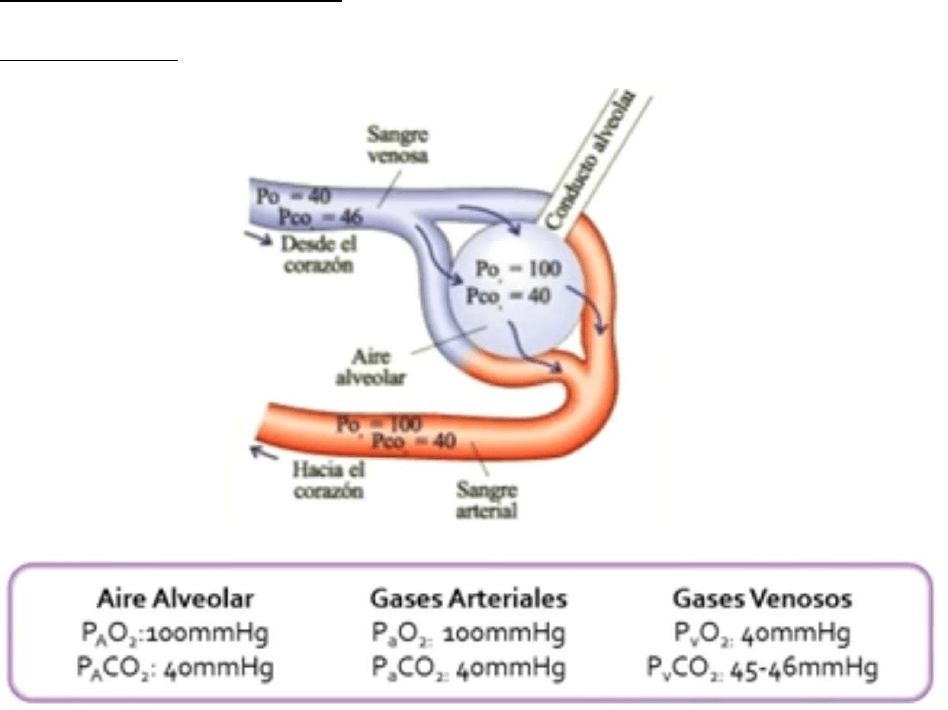
Compartimiento alveolar
Aire alveolar:
Vamos a ver este aire que llega al alveolo que se encuentra con el volumen
residual funcional que sufre dilución hablando del oxigeno y ganancia
hablando de dióxido de carbono, por que esta capacidad residual
funcional ha estado participando del intercambio gaseoso (recibiendo
dióxido de carbono CO2) y ahora ya no es menos del 1% sino que adquiere
concentraciones más altas.
Entonces la presión parcial del aire alveolar es de 100mmHg como vemos
en el gráfico y la presión alveolar de dióxido de carbono es de 40mmHg.
Vemos que este alveolo se relaciona con un capilar alveolar pulmonar que
trae sangre de tipo venosa y sale del alveolo con características de sangre
arterial aun que vuelva por un sistema venoso a la aurícula izquierda que va
al corazón.
La sangre venosa vuelve de todo el riego tisular de todo el organismo por
que estuvo dándole oxígeno a todas las células y recibiendo de ellas en
dióxido de carbono. La sangre arterial sale lista para proveer oxígeno y
captar dióxido de carbono.
Cuando se produce la HEMATOSIS un factor determinante es la presión
parcial que hay en cada compartimiento (Alveolo y sangre que vamos a
estudiar)
Analizamos primero los gases en sangre arterial que vamos a ver que en
condiciones normales tienen la misma presión parcial que el aire alveolar.
La presión arterial de oxigeno es de 100mmHg por que fue recibiendo
oxigeno hasta que se igualaron las presiones, desapareció el gradiente y ya
no hay movimiento de oxigeno desde el alveolo a la sangre arterial,
entonces vamos a decir que es de 100mmHg.
Vamos a pensar que la sangre arterial tiene tensiones de oxigeno normales
cuando este en 80 y 100mmHg.
La presión parcial arterial de dióxido de carbono va a ser de 40 mmHg por
que cuando se igualaron las presiones despareció el gradiente que es la
fuerza movilizadora de la hematosis y no hay más depuración de dióxido de
carbono.
Esta es la sangre que va ir a los tejidos a proveer O2 y recolectar CO2. Por lo
tanto, cuando retorne la sangre venosa va a tener presiones de oxígeno
bajas por que lo entrego a los tejidos y va a quedar con presión venosa de
oxígeno de 40mmHg el resto fue cedido a los tejidos. Y como la sangre fue
ganando dióxido de carbono esta presión venosa de dióxido de carbono
va a ser mas elevada entre los 45 u 46 mmHg, cuando llegue esta sangre
venosa a estar en contacto con la membrana alveolocapilar va a ir
cediendo dióxido de carbono hasta que se igualen las presiones y va a ir
ganando O2 hasta convertirse en sangre de características arteriales

HEMATOSIS – LEY DE FICK
Es un proceso de difusión a través de los cuales los gases (O2 y Co2) vana poder atravesar toda la barrera alveolo-
capilar.
La hematosis va a estar regida principalmente por la ley de Fick
Ley de Fick
“La masa o la cantidad de una sustancia que difunde desde un extremo de la membrana al otro, depende de
múltiples variables directas e inversas”
(en este caso, gas)
. Una de ellas es la diferencia de concentración o en este caso, de presión que haya para el gas de ambos extremos
de la membrana. Si la diferencia de presión es mayor, aumenta la tasa de difusión; si es menor, disminuye y si no
existe, no hay difusión.
. Otro factor que influye en la hematosis es el área donde se va a difundir el gas. Vendría a ser todas las barreras
respiratorias sumadas (barreras alveolo-capilares). Todos los alveolos que tienen ambos pulmones.
Si el área aumenta, aumenta la difusión.
Durante el ejercicio, se requieren más alveolos y si el área disminuye por alguna patología, obviamente habrá menos
difusión y hematosis.
. Por último, el factor que influye es el coeficiente de difusión. Este es propio para cada gas ya que depende de dos
parámetros: De la solubilidad y del peso molecular de ese gas
. Una variable inversa, es el espesor de la membrana. Si aumenta el espesor, hay menor difusión e inverso.
El O2 tiene un coeficiente de difusión 20 veces más grande que el oxígeno
Este coeficiente de difusión mayor nos va a permitir que frente a algunas patologías donde haya menos alveolos
requeridos, no aparezca retención de Co2 con tanta facilidad. Esto debido a que atraviesa la membrana mucho más
fácilmente que el O2.

CAPTACION DE OXIGENO
Captación de oxígeno que tienen los eritrocitos en contacto con el alveolo:
En el grafico tenemos las variables:
. Presión parcial de oxígeno (PO2 mmHg)
. Tiempo en seg en el que va a estar el eritrocito en contacto con la membrana
La membrana alveolo capilar es muy delgada y el diámetro del capilar pulmonar es prácticamente similar al del
eritrocito. Esto permite que toda la membrana del glóbulo rojo entre en contacto con la barrera de intercambio. El
tiempo que tiene de contacto es escaso.
Por Ej. El tiempo que tuvo de contacto el glóbulo rojo con el alveolo es de 0,75seg.
Si viene el glóbulo a través de la sangre venosa, tiene un PO2 de 40mmHg; Entra en contacto con el alveolo y vemos
que rápidamente alcanza valores del aire alveolar que van a ser PO2 de 100mmHg.
A partir del seg 0,25 el glóbulo alcanzó la PO2 que debía alcanzar (max). Todo el tiempo que sobró hasta los 0,75seg
es un margen de seguridad que va a tener el organismo para situaciones que puedan empeorar la hematosis.
Esto siempre y cuando la frecuencia cardiaca este en parámetros normales.
Ahora bien, en el ejercicio, se produce taquicardia (aumento de frecuencia cardiaca) por lo tanto la sangre circula
con mayor velocidad, entonces el eritrocito va a tener menos tiempo de contacto con el aire alveolar, por ende, en el
ejercicio, ese tiempo se reduce a un tercio (0,25seg).
En condiciones normales aun frente al ejercicio que acorta el tiempo de contacto, la oxigenación es normal
Que sucede con un paciente que tiene una membrana engrosada por alguna patología?
Si tuviese todo el tiempo de contacto, puede que el eritrocito llegue a una PO2 normal. Pero, frente al ejercicio con
un paciente con una oxigenación anormal, vemos que la PO2 está muy lejos de llegar a los valores esperados.
Por lo tanto, dicho paciente no va a conseguir oxigenar adecuadamente la sangre arterial y va a aparecer lo que
llamamos “hipoxemia”
Hipoxemia: Tensión arterial de oxígeno baja (debajo de 80mmHg)
Ahora, en el caso de un paciente con una condición extrema donde además le sumamos una situación de
taquicardia, la oxigenación es muy pobre y por lo tanto va a requerir tratamiento inmediato

RELACION VENTILACION-PERFUSION
Hemos visto que las presiones de los gases que participan de la hematosis dependen de diversos factores:
Cómo el aire atmosférico va cambiando a lo largo del recorrido de las vías de conducción al llegar al alveolo y cómo
luego va a participar con la sangre del extremo venoso otorgando oxígeno, recibiendo Co2 y adquiriendo valores de
gases arteriales.
Es decir, que para que los gases arteriales sean los adecuados, tienen que estar dados en orden y de manera
fisiológica todos los procesos que hemos visto.
En esta unidad alveolo capilar que vemos, para que haya un aire alveolar con características de 100mmHg y
40mmHg; se van a relacionar dos fenómenos:
. La extracción que ejerce la sangre: Como la sangre venosa va a llegar a extraer O2 del aire alveolar para que la
sangre arterial lo vaya recibiendo. Esto va a empobrecer el aire alveolar de O2 y lo va a llenar de Co2, por ende,
necesito un segundo mecanismo:
. La reposición: Es decir que ingrese nuevo aire en una inspiración para reponer el O2 de la extracción; limpio o
diluyo el Co2 para que el aire alveolar se mantenga constante
Entonces, la extracción la realiza la perfusión de sangre que tenga el capilar y la reposición la realiza la ventilación
que reciba este alveolo.
Si estos dos parámetros se mantienen proporcionados, el intercambio de gases no sufrirá ninguna consecuencia.
Si alguno de los dos aumenta o disminuye por separado, vamos a ver consecuencias en los gases arteriales.
La relación entre la ventilación alveolar con la perfusión capilar y como deben mantenerse siempre en proporción es
lo que llamamos relación VQ o relación ventilación-perfusión
VENTILACION PULMONAR (VPM):
Se obtiene calculando el volumen corriente (VC) multiplicado por la frecuencia respiratoria (FR). Ya que la ventilación
pulmonar es todo el aire atmosférico que ingresa al sistema pulmonar por minuto.
La unidad de tiempo nos la va a dar la FR y la unidad de volumen el VC
Esta VPM depende mucho del peso, de la edad, por ende, solo podemos hablar de valores de referencia en un
adulto, que es cercana a los 6L x min.

Sabemos que, de todo ese aire atmosférico, gran parte se queda en la vía aérea de conducción y nunca llega a los
alveolos. Ese volumen de aire que no llega a los alveolos es lo que llamamos espacio muerto anatómico.
Si queremos saber cuál es la tasa de reposición del aire que inspiramos no podemos pensar en la ventilación
pulmonar, porque no toda llega al alveolo. Debemos pensar en cuanto aire llegó al alveolo por minuto y es lo que
llamamos ventilación alveolar por minuto (VAM)
para calcularla, al VC le vamos a restar todo el aire que nunca llegó (espacio muerto anatómico: EMA) y lo vamos a
multiplicar por la FR. El resultado será el aire que llegó realmente al alveolo
Vamos a ver que ese aire que llegó al alveolo, no se distribuye de manera homogénea a lo largo de toda la geografía
pulmonar, porque algunas zonas van a recibir más ventilación que otras.
Esto tiene que ver con varias causas:
Primero debemos pensar que, para estudiar la ventilación pulmonar, vamos a pensar en un sujeto que está de pie o
sentado (esto porque la gravedad afecta directamente a la ventilación pulmonar)
El pulmón por su propio peso tiende a irse hacia abajo por acción de la gravedad y va a quedar soportado por el
diafragma. Es decir, en la zona inferior hay mayor presión porque ejerce presión contra las paredes.
Por ende, la presión pleural que es negativa, es menor.
En términos simples: Las pleuras (ambas) ejercen entre si presión negativa, esto impide el despegamiento de ambas
capas de la pleura evitando entre otras cosas que el pulmón colapse.
Entonces, si la pleura parietal tiende a expandirse y la pleura visceral tiende al colapso y entre ellas no se pueden
separar, se establece una presión de “tironeo” que es negativa.
Entonces, si el pulmón, tiende a irse hacia abajo por acción de la gravedad, la pleura visceral tiende a intentar
separarse cada vez más de la pleura parietal, por lo tanto, va a aumentar la presión pleural. Es decir, va a hacerse
mas negativa porque hay mas tironeo en la zona superior. En cambio, en la zona inferior, por ese mismo peso, se
acercarán las mas pleuras disminuyendo un poco esa presión negativa.
En conclusión: En la zona de los vértices hay mayor presión intrapleural, lo cual va a hacer que los alveolos se
encuentren sumamente tironeados. En cambio, en la base, la presión intrapleural es menos negativa, por ende, los
alveolos están menos tironeados.
¿Cómo afecta esto a la ventilación?
Dado que en los vértices hay más presión intrapleural, los alveolos van a tener menos recambio de volumen en la
próxima inspiración ya que están más distendidos (esto directamente proporcional a la expiración). Da la conclusión
que la cantidad de aire que entra y sale de un alveolo tan estirado, es poco.
En forma inversa, sucede en las bases. Al haber menos presión intrapleural, en la próxima inspiración van a poder
recibir grandes volúmenes de aire (esto directamente proporcional en la expiración)
La ventilación pulmonar alveolar es mayor en las bases que en los vértices

NO HAY QUE CONFUNDIR EL TAMAÑO DE LOS ALVEOLOS CON LA DISTENCION DE LOS MISMOS. MIENTRAS MAS
GRANDE O DISTENDIDO VA A TENER MENOS CAPACIDAD DE RECEPCION DE GASES. Y MIENTRAS MAS PEQUEÑO O
MENOS DISTENDIDO, VA A TENER MAYOR CAPACIDAD DE RECEPCION DE GASES
.
Todo esto en base a la reposición de oxígeno. ¿Qué sucede con la extracción?
La extracción la otorga la perfusión. Que es la cantidad de sangre que circula por los capilares pulmonares.
En este punto utilizamos una clasificación regional del pulmón establecida por West que divide al pulmón en tres
grandes zonas:
PERFUSION PULMONAR - ZONAS DE WEST
Recordando que el pulmón está sufriendo siempre acción de la gravedad: La perfusión pulmonar se va ubicar de
distintas maneras en cada una de estas zonas

Zona 1: Zona de los vértices, donde el corazón debe vencer la gravedad para que la sangre llegue al último alveolo
del ápice del pulmón. En este punto podemos pensar que la gravedad va a influir directamente en la cantidad de
sangre ya que va a costar más que llegue a ese vértice que a las zonas basales.
el efecto de la gravedad influye aproximadamente un 25% de la perfusión del pulmón (por lo tanto, no es el factor
mas importante) Sino que el parámetro mas importante en la distribución de la perfusión pulmonar es la presión
alveolar.
Si volvemos a lo hablado anteriormente, en los alveolos que tienen más distención, la interna presión va a ser mayor.
Por ende, los vasos capilares que circulen entre ellos van a sufrir fuerzas de compresión. Esto inverso en los alveolos
con menos distención de la base.
Por lo tanto, en la zona 1, la presión alveolar es mayor que la del capilar, por lo tanto, el capilar sufre un colapso, lo
cual aumenta la resistencia y, por ende, la perfusión va a ser muy baja.
(PA > Pa > Pv) PA: Presión alveolar, Pa: Presión arterial, Pv: Presión venosa
Zona 2: Zona intermedia. La presión arterial es mayor que la del alveolo en el extremo arterial, pero puede decaer
ligeramente en el extremo venoso dependiendo de si está más cerca del vértice que de la base. La perfusión va a ser
intermedia
(Pa > PA > Pv)
Zona 3: Zona basal donde los alveolos están menos distendidos, con menor presión interna y vasos menos
comprimidos. La perfusión va a ser alta
Por acción de la gravedad, va a estar más favorecido en relación al flujo de la sangre desde el corazón.
(Pa > Pv > PA)
En conclusión, tanto la ventilación como la perfusión del pulmón no se distribuye de manera homogénea. Existen
desigualdades que al mismo tiempo van a generar desigualdades en la relación entre ellas.
En términos matemáticos, cuando hablamos de relación hablamos de una división expresada en términos de
fracción. (los componentes del numerador se correspondan o no a los del denominador).
En este caso, no va a ser tan importante el numero sino la proporción que se establezca. (por ej. Si yo tengo 10 un en
el numerador y lo divido en 10 personas, a cada uno le corresponde un elemento)
La relación perfecta es aquella que da como resultado 1 ya que nos indica que el numero de arriba es proporcional al
numero de abajo (10/10 = 1) Eso es una relación matemática en busca de la proporcionalidad entre el numerador y
el denominador.
Si el resultado se encuentra debajo de 1 la relación es menor y por encima de 1 la relación es mayor.
Ej.
En el caso del pulmón, la relación entre la ventilación y la perfusión seria lo ideal que el resultado fuera 1.
Es decir, que un alveolo tenga proporción entre la ventilación alveolar que recibió y la perfusión del capilar que lo
atraviesa.
Al ser desproporcional, la relación VQ oscila entre 0.8 y 1.2
Este documento contiene más páginas...
Descargar Completo
HEMATOSIS.pdf
 Estamos procesando este archivo...
Estamos procesando este archivo...
 Lamentablemente la previsualización de este archivo no está disponible. De todas maneras puedes descargarlo y ver si te es útil.
Lamentablemente la previsualización de este archivo no está disponible. De todas maneras puedes descargarlo y ver si te es útil.
Descargar
 Estamos procesando este archivo...
Estamos procesando este archivo...
 Lamentablemente la previsualización de este archivo no está disponible. De todas maneras puedes descargarlo y ver si te es útil.
Lamentablemente la previsualización de este archivo no está disponible. De todas maneras puedes descargarlo y ver si te es útil.