APARATO REPRODUCTOR FEMENINO
→ Consta de gónadas (ovarios), trompas de Falopio, útero, cuello uterino y vagina, los genitales externos y las
glándulas mamarias
→ Está regulado por interacciones de retroalimentación neuroendocrinas entre hormonas producías por el
hipotálamo, la hipófisis anterior y los ovarios: EJE HIPOTALAMICO – HIPOFISIARIO - GONADAL
→ Las hormonas sexuales principales femeninas son los estrógenos y progesterona que se producen en los
ovarios de manera cíclica y regulan el crecimiento y la función de las estructuras accesorias sexuales
femeninas y el desarrollo de los caracteres sexuales secundarios
→ La FUNCION PRINCIPAL es la producción cíclica de gametas y la preparación de los órganos accesorias
sexuales para el establecimiento de la gestacion proporcionando entorno adecuado para el desarrollo del
embrión
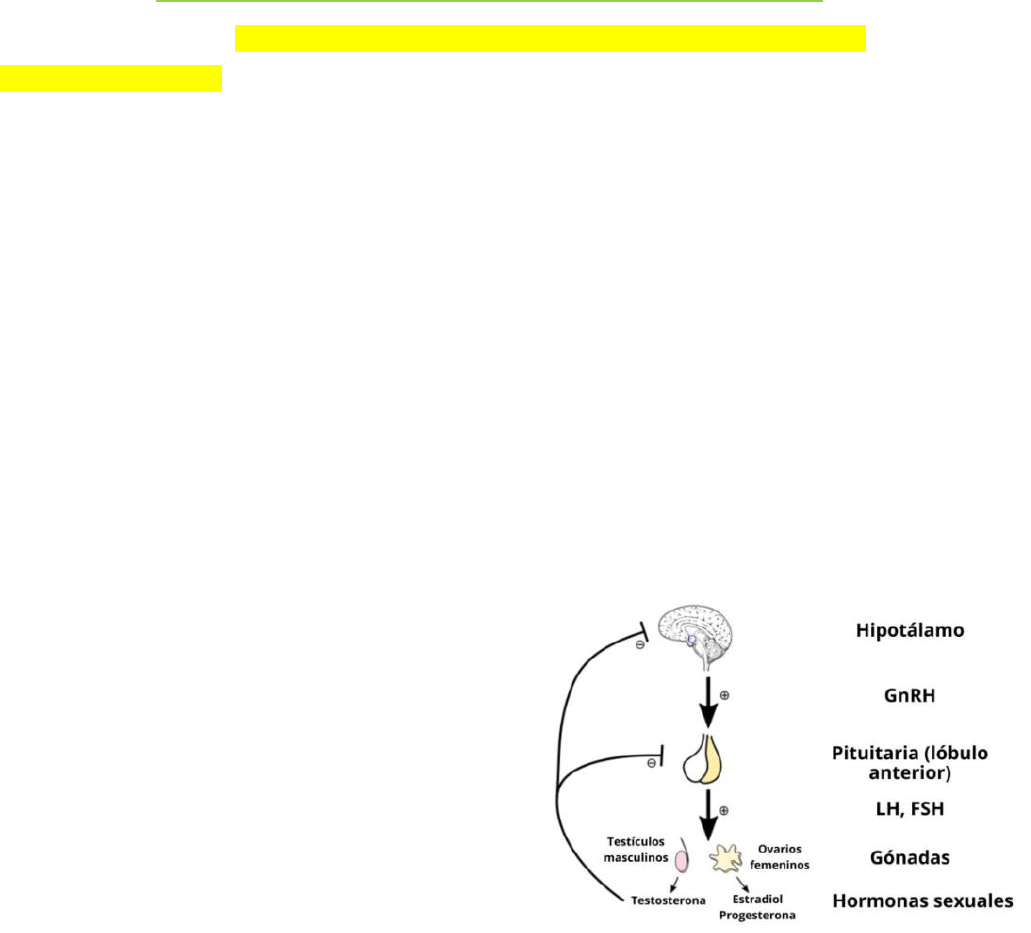
EJE HIPOTALAMO-HIPOFISIARIO GONADAL
o Dentro del hipotalamo, el nucleo arcuato y el área preoptica secretan la hormona liberadora de
gonadotropinas (GnRH). Circula libre y tiene una vida media corta (2-4min en sangre). Se libera al sistema
portal y acciona sobre la hipofisis estimulando la síntesis y secreciin de LH y FSH
o La secrecion de GnRH tiene un patrón pulsatil, con pulsos infrecuentes e irregulares, altamente controlados
por la retroalimentación de las gonadotropinas. Se requiere de esta secrecion pulsatil para lograr una
secrecion sostenida de gonadotropinas ya que una secrecion continua generaría una reducción de la
secrecion de LH y FSH
▪ Pulsos rapidos: se libera mas LH que FSH. Alta frecuencia y amplitud
▪ Pulsos lentos: se libera mas FSH que LH. Baja frecuencia y menor intensidad
o La GnRH actua sobre las gonadotropas de la adenohipofisis que liberan las gonadotropinas (FSH y LH
glucoproteinas que difieren en su subunidad beta)
▪ LH se une a receptores de las cel de la teca para aumentar síntesis de progesterona y andrógenos. Los
andrógenos entran en las cel de la granulosa donde se convierten en estrógenos
▪ La FSH se una a receptores de las cel de la
granulosa para incrementar producción de enzimas
esteroidgenicas, factores de crecimiento, y péptido
gonadales: activina, inhibina y a la folistatina que
es un péptido gonadal que se une a la activina
antagonizando su efecto, por lo tanto inhibe la
secrecion de FSH

REGULACIÓN FSH:
RETROALIMENTACION DEL EJE:
▪ Es un eje principalmente de retroalimentación negativa: durante la mayor parte del ciclo menstrual, el
estradiol y la progesterona producidos por el ovario ejercen una retroalimentación negativa sobre el
hipotálamo y las gonadotropas de la hipófisis anterior. El efecto neto es la disminución de la liberación de
LH Y FSH.
- El estradiol ejerce retroalaimentacion neg a concentraciones bajas y altas, en cambio la
progesterona es más eficaz en concentraciones altas
▪ Durante la segunda mitad de la fase folicular el estradiol aumenta ejerciendo una retroalimentación
positiva sobre la hipófisis, aumentado la secreción de LH favoreciendo la ovulación
GnRH no posee receptores para esteroides sexuales. La regulación se hace por puentes, que son neuronas de
kisspectina→ Permiten el feedback de E2 (estradiol).
o Hay INTERNEURONAS GLUTAMAÉRGICAS que liberan
glutamato y estimulan al generador de pulsos de GnRH para
que aumente la frecuencia y libere más LH que FSH→
Estrógenos en altas concentraciones las estimulan.
o Hay INTERNEURONAS GABAÉRGICAS que liberan GABA y
disminuyen la frecuencia del generador de pulsos de GnRH y
también inhiben a las interneuronas glutamaérgicas. Generan
que disminuya la frecuencia y se libere más FSH que LH.
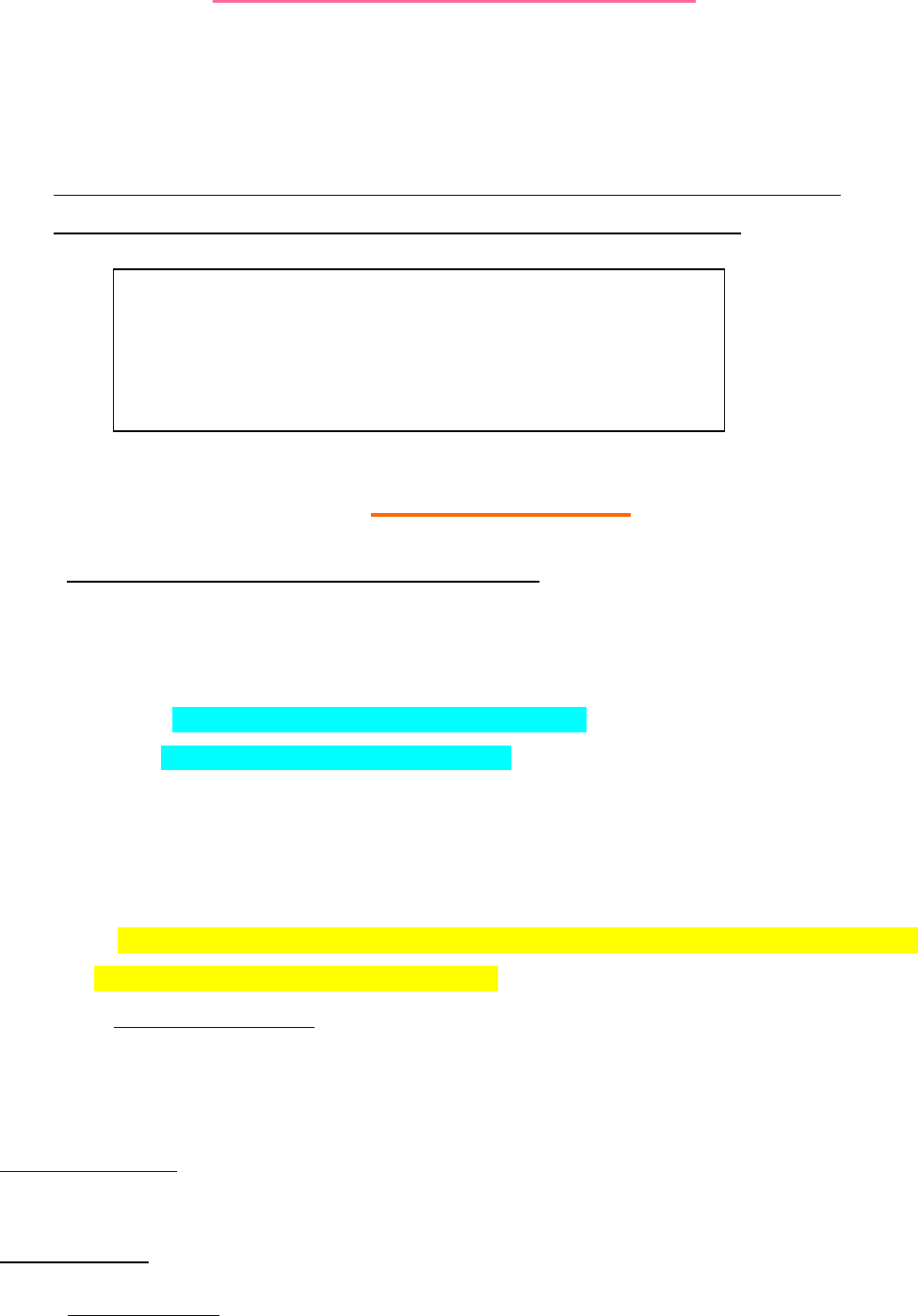
CICLO SEXUAL FEMENINO
Es una serie de procesos que se repiten de manera cíclica con una duración de 28 +/- 7 días. Los intervalos
varían entre mujeres y en una misma mujer a lo largo de la vida fértil. Tiene como finalidad preparar al
organismo para una eventual fecundación.
o CICLO OVÁRICO: Es el proceso de maduración de los óvulos. FASE FOLICULAR y FASE LUTEA.
o CICLO ENDOMETRIAL: MENTRUACION, FASE PROLIFERATIVA Y FASE SECRETORA
CICLO OVARICO
FASE FOLICULAR: FOLICULOGENESIS
Dura aprox 14 dias. El folículo es la unidad funcional del ovario. Se nace con aprox. 6 millones de folículos. Al
momento de la menarca quedan 400 mil y solo 400 son seleccionados para ovular.
Durante esta fase la FSH y la LH estimulan el crecimiento de folículos, los cuales producen estradiol
generando que los niveles de estradiol circulante aumenten gradualmente durante la fase folicular. Como el
estradiol estimula el crecimiento del endometrio, este periodo es la fase proliferativa del ciclo endometrial.
En cada ciclo: se reclutan folículos, se selecciona un grupo y a partir de la bajada de FSH se selecciona el
folículo dominante y el resto sufre atresia x exceso local de androgenos.
• La bajada de FSH se da porque aumenta el estradiol y este tiene una retroalimentación negativa
sobre la hipófisis para síntesis de FSH: baja FSH
• El FOLÍCULO DOMINANTE: el que se va a liberar. Tiene + capacidad de rta a la FSH ya que tiene
muchos receptores y se puede seguir desarrollando a pesar de sus bajos niveles
Se puede dividir a los folículos en 2 grandes grupos:
• Folículo primordial: Ovocito rodeado de células planas. Representan la reserva de folículos en reposo.
Aparecen en vida fetal y hasta la menarca contamos nada más con estos folículos.
• En crecimiento: 4 estadios:
1. Folículo primario: Aparecen cuando la monocapa del folículo primordial deja de ser plana y pasa a ser
cuboide y se genera la zona pelúcida entre ovocito y la granulosa.
→ Ciclo Bifásico: Hay ovulación.
→ Monofásico: No hay ovulación.
→ Trifásico: Fertilización-embarazo (sistema corioplacentario).
2. Folículo secundario: Varias capas de cél de la granulosa (2-6) y aparece monocapa de cél de la teca.
3. Folículo terciario/antral: Aparece el antro. Crece grosor de las células de la granulosa. Se diferencian
células de la teca en teca interna y teca externa.
4. Folículo de Graaf (ovulatorio): Ovocito formado rodeado de células. Mucho más grande.
5. Atrésico (se lo puede incluir como un 5to estadio).
Desde la célula germinal primordial hasta el folículo secundario hay factores que intervienen en la maduración.
Del 2rio en adelante se necesita FSH y LH.
OVULACION:
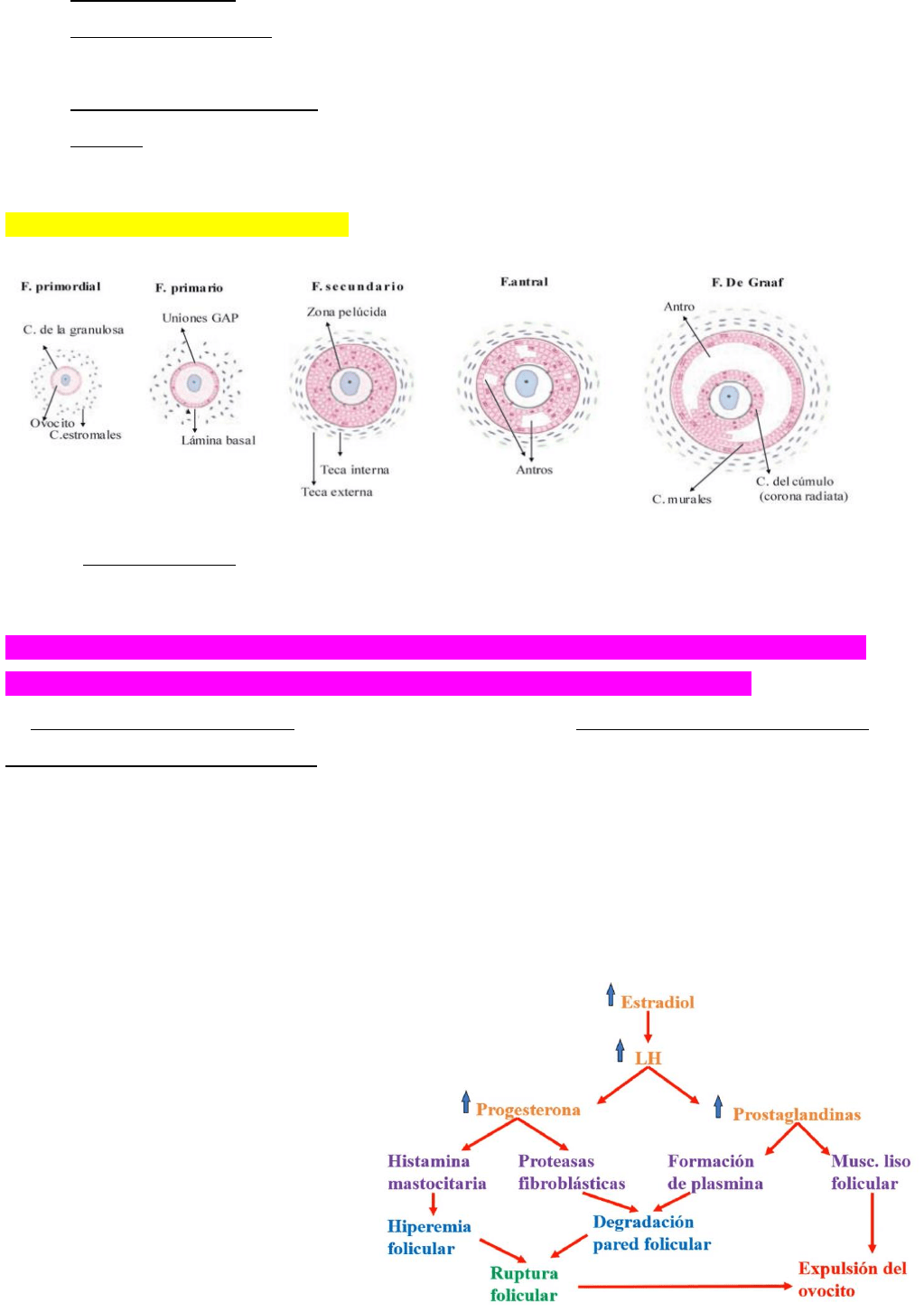
Expulsion del ovocito desde el foliculo maduro/de graff. Sucede hacia final de la fase folicular (día 12 a 14).
Cuando las concentraciones de estradiol (producidos por el folículo) son máximas, el efecto del estradiol
sobre el hipotálamo y la hipófisis cambia de una retroalimentación negativa a una positiva. El resultado es
un pulso grande y transitorio de LH y un pequeño aumento de FSH. El pico de LH provoca que se rompa el
folículo dominante y libere su ovocito en el comienzo de la ovulación
El pico de LH provocará un aumento de AMPc, que conduce a la reanudación de la meiosis del ovocito
y la luteinización de la granulosa. A medida que la luteinización progresa, la producción de
progesterona va aumentando, produciéndose una retroalimentación negativa sobre la hipófisis y el fin
del pico de LH. Se activan las enzimas proteolíticas responsables de la digestión de la pared folicular,
liberándose el óvulo
Este proceso conlleva ciertos eventos:
FASE LUTEA: LUTEONOGENESIS
Tras la liberación del ovocito, los restos del folículo dominante se transforman en un cuerpo lúteo (sintetiza
progesterona y pequeñas cantidades de estradiol) Las cuales estimulan conjuntamente el desarrollo de
glándulas secretora. Dura aprox 13-15 dias. Es estimulado por LH y HCG
CAMBIOS: Proliferación de capilares, de fibroblastos de teca interna, penetración de lamina basal por capilares
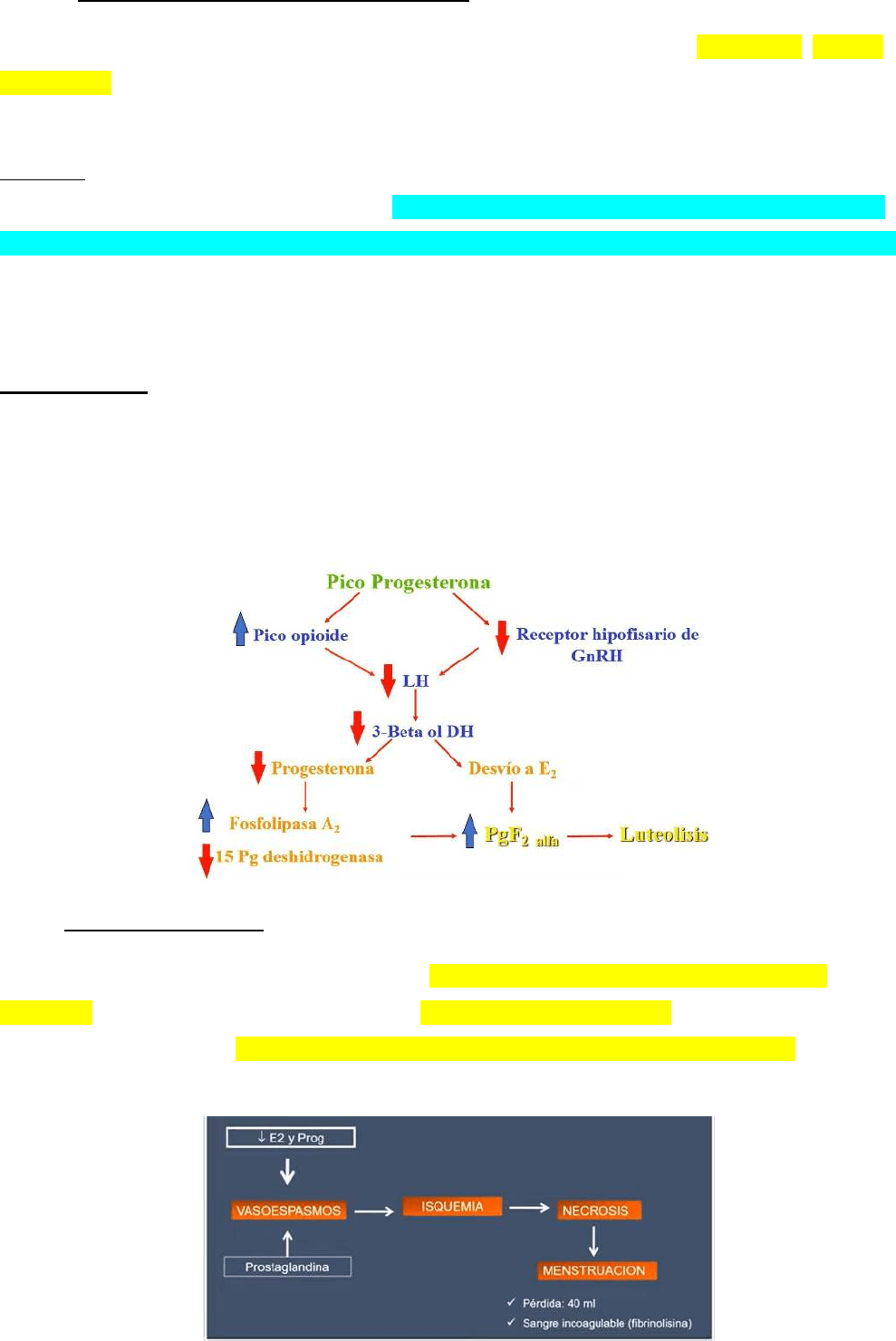
y fibroblastos, transportación de cel granulosas. Hay un pico de progesterona que conlleva a un aumento de
opioides y disminución de receptor hipofisario de GnRH, por lo tanto, todo esto genera un descenso de la LH
Si no se produce la implantación el cuerpo lúteo comienza a degenerar entre el día 20 a 22 del ciclo y su
producción de progesterona y de estradiol disminuyen rápidamente y aumenta de a poco la FSH
LUTEOLISIS!!!!: La progesterona y estrógenos secretados por el cuerpo lúteo, ejercen una
retroalimentación negativa sobre la adenohipófisis, manteniéndose bajos los niveles de LH y FSH. Ello hace
que el cuerpo lúteo degenere hasta sufrir una involución final (aprox dia 26). En ese momento, la falta de
estrógenos, progesterona e inhibina no es capaz de seguir inhibiendo la secreción de la adenohipófisis,
produciéndose la menstruación. Lo cual permite que comience de nuevo la secreción de FSH, y unos días más
tarde, la de LH.
MENSTRUACION
En ausencia de gestación, se da la fase mentrual que se genera gracias a la caída de la progesterona y
estrógenos (debido a la regresión del cuerpo luteo) y aumento de prostaglandinas (generan vasoespasmos).
Estos cambios conducen a la degeneración y la descamación de la capa funcional del endometrio generada
por una necrosis que se generó por la constricción de los vasos sanguíneos que irrigan al endometrio
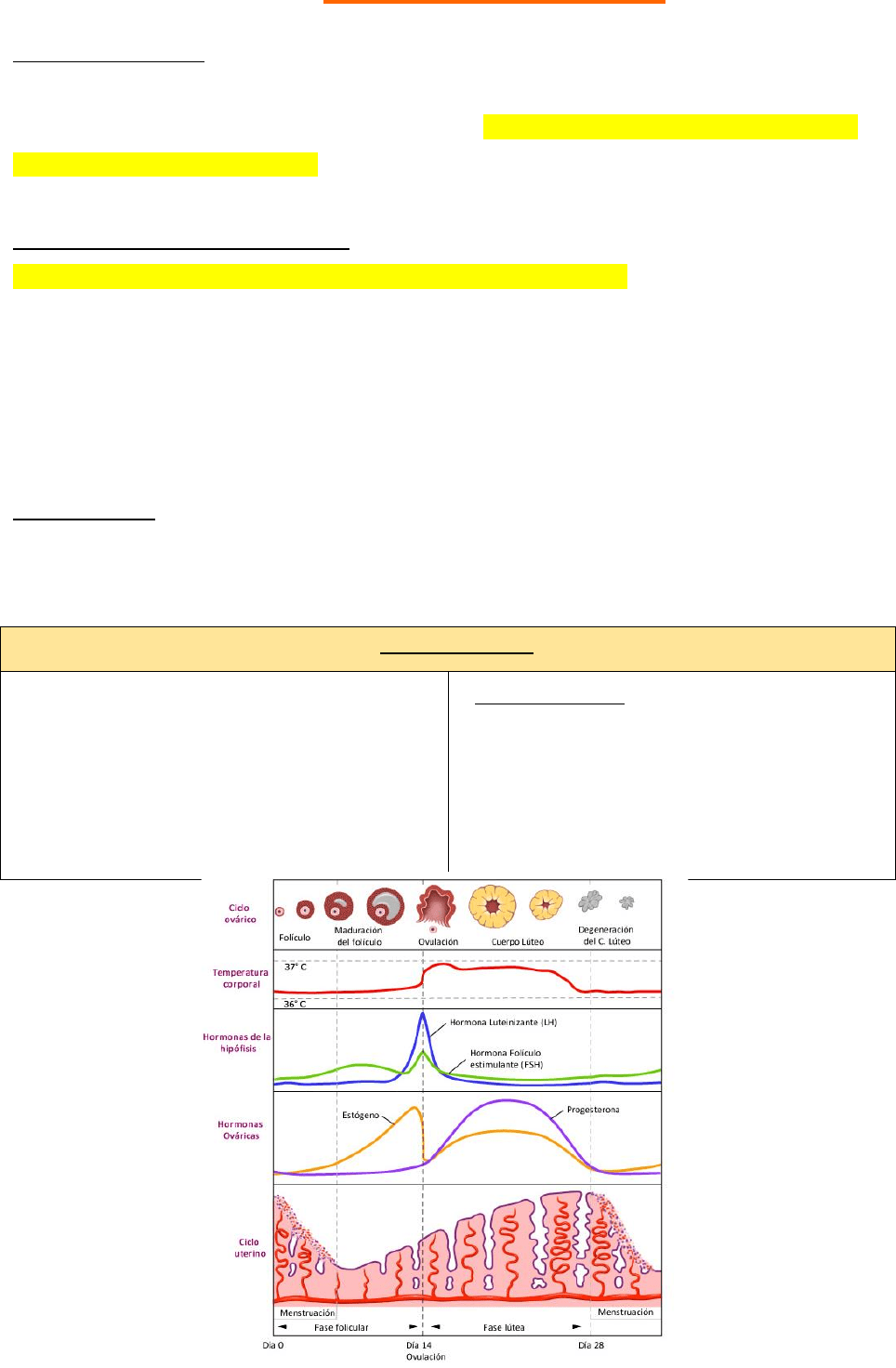
CICLO ENDOMETRIAL
o FASE PROLIFERATIVA (días 5-13 del ciclo): Fase estrogénica. Ocurre antes de la ovulación. Al comienzo de
cada ciclo mensual, parte del endometrio se descama por la menstruación y se mantiene la capa basal.
Gracias a los estrógenos provenientes de los ovarios, las células del estroma y epiteliales proliferan y
regeneran la superficie endometrial en 4 a 7 días desde el inicio de la menstruación.
o FASE SECRETORA O PROGESTACIONAL (días 14-28 del ciclo): Después de la ovulación, son secretadas
grandes cantidades de progesterona y de estrógenos por el cuerpo lúteo.
▪ Los estrógenos producen una ligera proliferación adicional del endometrio.
▪ Progesterona provoca un notable desarrollo secretor del endometrio: Las glándulas se vuelven más
tortuosas, aumenta el citoplasma de las células del estroma, los depósitos de lípidos y proteínas
aumentan mucho en las cel de la capa funcional, y el aporte sanguíneo se incrementa
→ MENSTRUACIÓN (días 1-4 del ciclo): Debida a la reducción repentina de estrógenos y progesterona tras la
involución del cuerpo lúteo, produciéndose la disminución de la estimulación de las células endometriales y
luego la involución del endometrio.
CONCLUSION
• PRIMERA PARTE:
- A nivel ovario: FOLICULAR
- A nivel endometrio: PROLIFERATIVA
- A nivel hormonal: ESTROGÉNICA
SEGUNDA PARTE: Es la mas constante, depende
de la vida media del cuerpo lúteo.
- A nivel ovario: LÚTEA
- A nivel endometrio: SECRETORA
- A nivel hormonal: PROGESTACIONAL

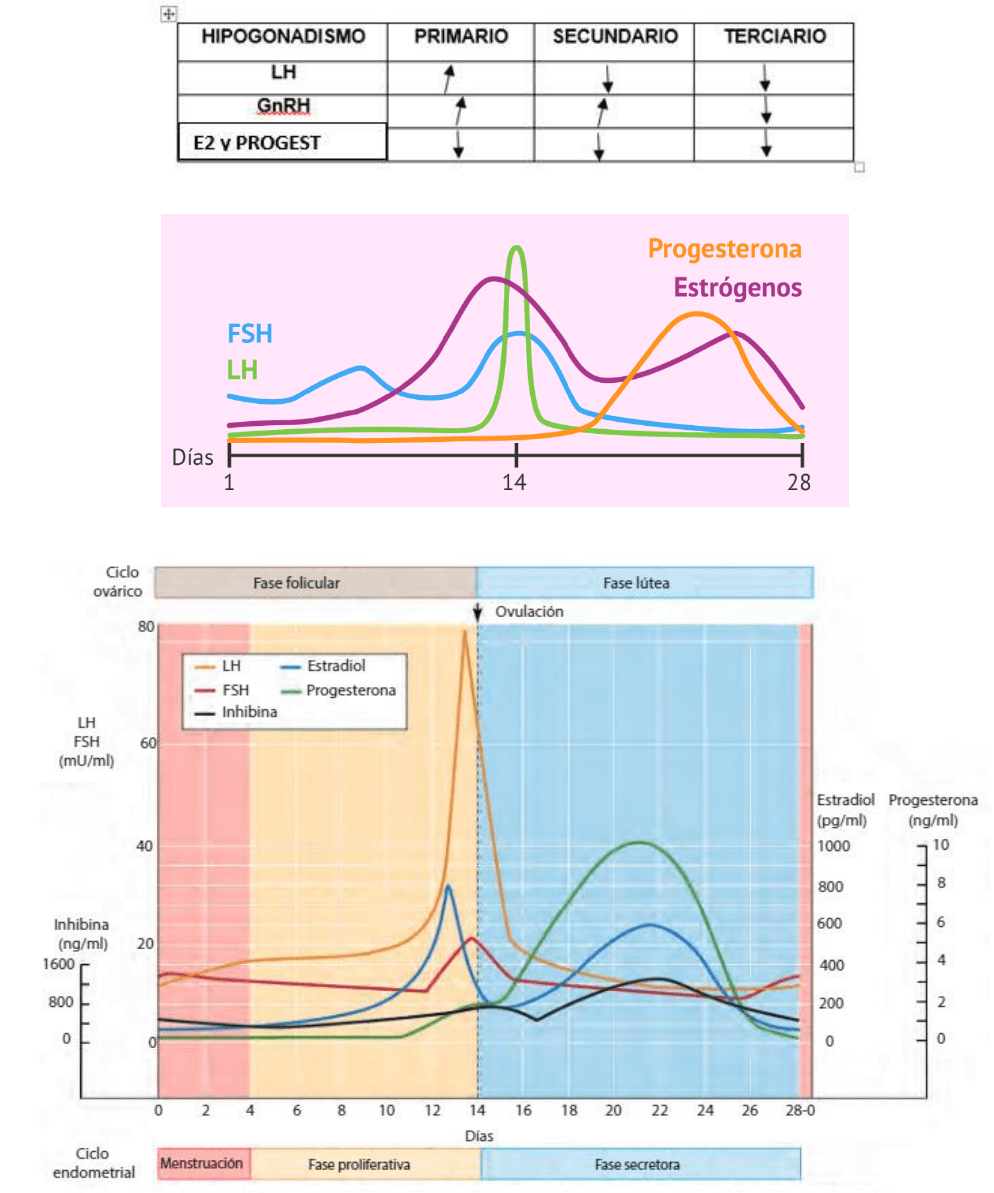
RESUMEN CAMBIOS HORMONALES DURANTE EL CICLO:
▪ FSH: Al principio del ciclo empieza a aumentar porque se empiezan a reclutar folículos. Por ciclo se reclutan
varios pero solo uno va a ser ovulado. El folículo más apto es aquel que tiene mayor cantidad de receptores
para FSH→ Se están produciendo muchos folículos, estos liberan estrógenos, inhibina (A y B) y activina. La
inhibina B inhibe la síntesis de FSH, disminuyen niveles lentamente.
El folículo más apto, al tener muchos receptores para FSH, sigue desarrollándose a pesar de los bajos niveles,
el resto sufre atresia. El día 13 hay un pequeño pico de FSH, más bajo que el de LH porque inhibina lo inhibe.
En la segunda parte del ciclo se mantiene baja pero el día 26 empieza a aumentar porque empiezo a producir
y reclutar folículos para el ciclo que viene.
▪ ESTRÓGENOS: Al principio del ciclo están bajos. A medida que aumentan los folículos, aumenta la
secreción de estrógenos, ya que estos los producen por interacción célula de la granulosa y teca interna.
El día 12 se produce un pico de estrógenos. Aumenta función de GnRH, que aumenta síntesis y secreción de
FSH y LH y estimulan a estrógenos. Concentraciones normales generan feedback negativo en hipotálamo e
hipófisis. Necesito pico de estrógenos para generar feedback positivo en hipófisis, lo que genera liberación
masiva de FSH y LH, generando picos de estas (LH mucho mayor que el de FSH).
Estrógenos bajan en la segunda parte del ciclo, pero el día 21 tiene un leve aumento debido a que el cuerpo
lúteo libera estrógenos aparte de la progesterona.
▪ LH: Al principio esta disminuido pero va aumentando hasta que el día 13 se produce un pico, generado por
el pico de estrógenos que genera feedback positivo. Este es mayor que el de FSH, debido a que esta está
inhibida por inhibina → El día 14 se produce ovulación (liberación del ovocito y el cuerpo lúteo).
En la segunda parte del ciclo disminuye paulatinamente porque tiene como función mantener al cuerpo lúteo
(este vive 14 días si no hay fecundación).
▪ PROGESTERONA: Se encuentra baja la primera parte del ciclo, luego con la creación del cuerpo lúteo
aumenta, ya que este la sintetiza. Tiene un pico el día 21.
PROGESTERONA: feedblack negativo sobre hipotálamo e hipófisis
ESTROGENOS: feedback negativo y positivo sobre hipófisis y negativo sobre hipotalamo
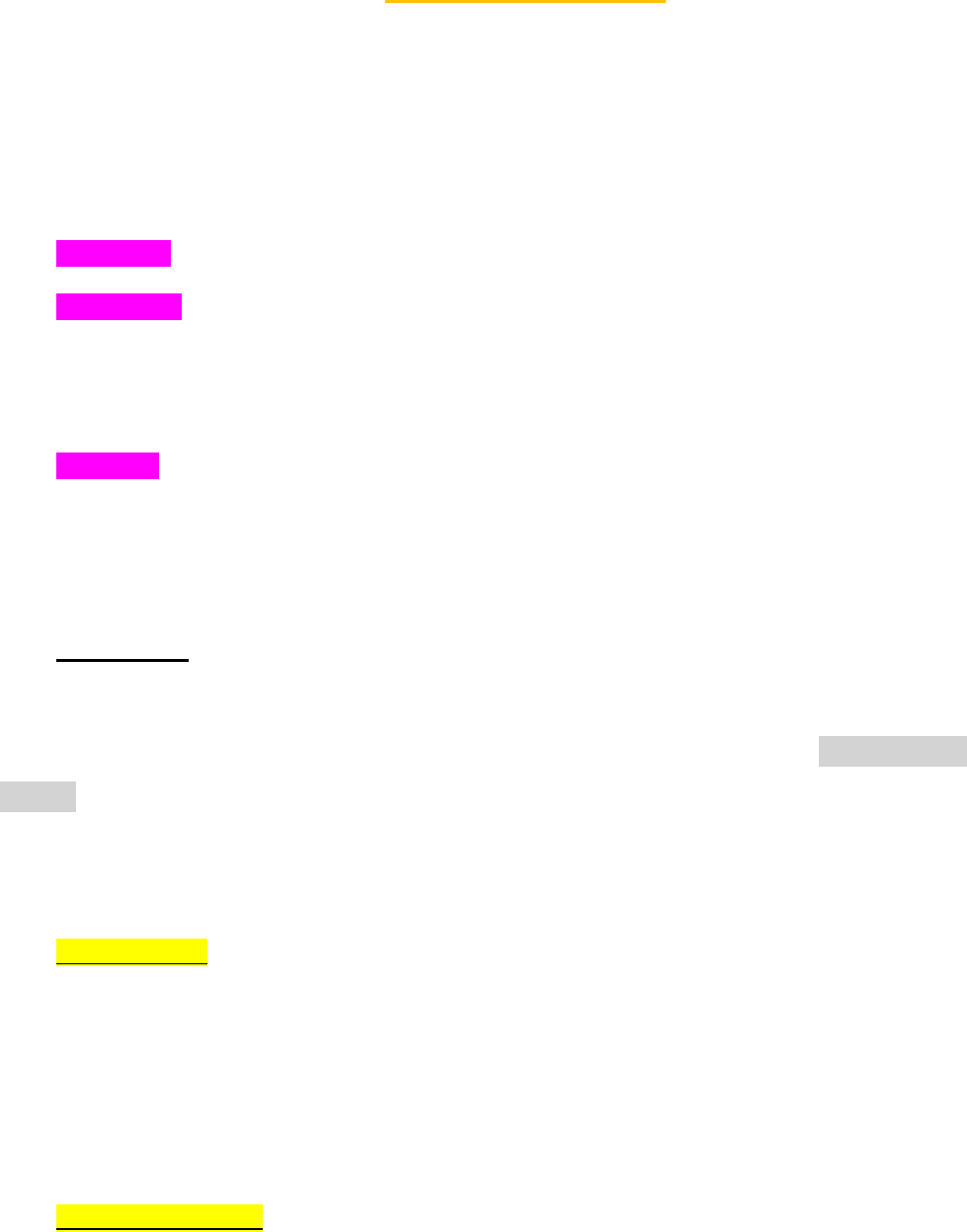
ESTROGENOS:
→ Son unas de las hormonas esteroideas ováricas. Producidos en el ovario y corteza suprarrenal. Se
metabolizan en el hígado y útero. En el hígado se metabolizan a partir de la conjugación con ácido
glucouronico y sulfatos. Se eliminan mediante vía urinaria o vía biliar
→ Hay diferentes tipos de estrógeno. En la mujer fértil: estrógenos son una mezcla de estradiol y estrona
▪ Estrona (E1): Predominante en la etapa postmenopausica (los estrógenos se forman a partir de esta)
▪ Estradiol (E2): Predominante en la etapa reproductiva. Su concentración es rdo de la síntesis en los
folículos y de la conversión periférica de la estrona (secretada directamente por el ovario, puede ser
convertida a partir de la androstenediona en la periferia).
▪ Estriol (E3): Predominante en el embarazo producido por la placenta
→ El estradiol es transportado:
▪ 60% por la albumina, 38% por la SHBG (globulina fijadora de hormonas sexuales) y 2% libre
SINTESIS:
Tienen como sustrato al colesterol ya que son esteroideas. El estradiol es el principal estrógeno producido
por las gónadas femeninas en edad reproductiva. Para sintetizar estradiol se requiere de un SISTEMA DE
2 CEL:
Esta teoría de la doble cel hace referencia al relación existente entre las cel de la teca y las de la granulo para
la producción de estrógenos.
→ Las cel de la teca son las responsable de la mayor producción de esteroides C19 (andrógenos). Tienen
receptores para LDL y una localización más superficial, lo que permite que estén más cercanas a los
vasos sanguíneos que son los que proveen LDL. Tienen receptores para LH que estimulan la produccion
de androstenediona que se puede llevar a cabo gracias a que tienen las enzimas necesarias para
transformar el colesterol en testosterona (17 alfa hidroxilasa y 17,20 desmolasa). Pero NO posee
aromatasa
→ Las cel de la granulosa, se encuentran más alejadas de los vasos sanguíneos, no tienen receptores para
LDL por lo tanto obtienen el LDL a partir de síntesis de novo. Tienen receptores de LH y de FSH. La FSH
estimula aumento de la síntesis de AROMATASA que será la encargada de tranformar la
androstenediona a estradiol. Por lo tanto, estas cel SI tienen a la aromatasa pero carecen de las
enzimas para transformar colesterol en testosterona
RESUMEN: La LH va a estimular a las cel de la teca
para incrementar la expresión de los receptores LDL,
este LDL pasa a colesterol, luego a progesterona y por
ultimo a androstenodiona que difunde hacia las cel de
la granulosa en donde se convierte en testosterona y
mediante la aromatasa pasa a estradiol.
ANDROGENOS (testosterona,
la androsterona y la androstenediona): se
crean a partir de colesterol (esteroideas). Se
convierten en estrógenos en numerosos
tejidos, sobre todo en la piel y tejido adiposo
mediante la acción de la aromatasa.
Cuando los andrógenos estna aumentados, se
injibe la aromatasa haciendo que se produzca
menos estradiol y aumente la testosterona
MECANISMOS DE ACCION DE LOS ESTROGENOS. Su acción puede ser:
o No genómica
o Genómica
▪ Directos: requieren de presencia de receptores de estrógenos citoplasmáticos (alfa o beta).
Ingresan libre al citoplasma, contacta con el receptor y el complejo trasloca hacia el nucleo donde
se une a la zona promotora del ADN para iniciar la trasncripcion de las proteinas especificas
▪ Indirectos: requiere de proteinas de membrana y la unión del estrógeno a estas genera una
modulación de canales de iones, cascada de 2dos mensajeros y factores de trasncricion
ACCIONES:
- Estimula proliferación del endometrio y angiogenesis
- Desarrolla conductos mamarios.
- Crecimiento útero, trompas y vagina.
- Moco filante (moco cervical)
- Aumenta c-HDl, aumenta transporte reverso de
colesterol
- Disminuye c-LDL: Disminuye riesgo aterogénico.
- pH alcalino/básico y moco filante
- Estimula desarrollo folicular y de conductos mamarios
-Aumenta conducta de celo.
- Aumenta excitabilidad neuronal
- Aumenta sinaptogénesis
- Inmunomodulador positivo
- Aumenta sistemas vasodilatadores
- Hace hueso mucho más fuerte mediante
osteoprotegerina (evita resorción ósea) y aumenta
actividad osteoblastica
- aumenta receptores de FSH en ovarios
- Estimula síntesis de proteínas totales. Sobre todo
las transportadoras hepáticas.
- implicado en la distribución de las grasas: almacena
+ tejido adiposo→ Necesito + colesterol (genera
muchas hormonas).
- Cierre epífisis óseas óseas o cartílagos de crecimiento.
PROGESTERONA
Es una hormona esteroidea, deriva del colesterol. Sintetizada en cuerpo lúteo durante edad reproductiva sin
embarazo y placenta durante el 4to mes de embarazo, también puede hacerlo en glándulas adrenales y en el
higado. Es el principal progestágeno (hormona que mantiene el embarazo). Tiene receptor intracelular.
ACCIONES:
- Leve aumento de la To corporal: efecto hipertermico
- Sedación, Aumento frecuencia respiratoria, pH ácido.
- Moco espeso (moco cervical)
- Impide desarrollo de un nueo folículo
- Inhibe producción de LH y estimula liberación de FSH
- Antagoniza la acción de aldosterona → Disminuye
retención de Na+
- Disminuye sensibilidad a la insulina
- Disminuye efectos cardioprotectores
- Endometrio secretor
- Mantenimiento del endometrio
- Disminuye contracciones, motilidad del endometrio→
Quiere favorecer implantación (y mantener embarazo)
- Relaja todo
- Desarolla acinos mamarios
- estimulación de catabolismo proteico
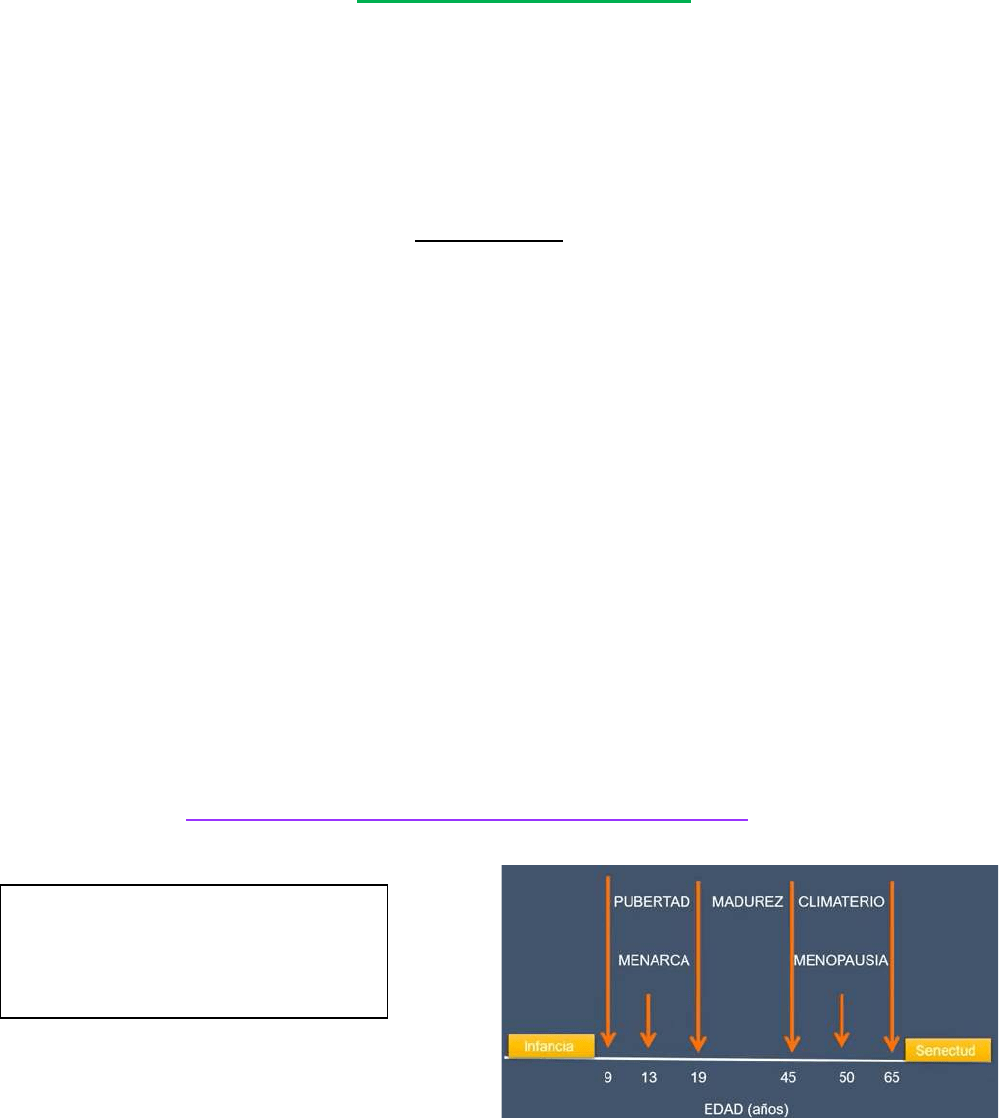
ETAPAS DE VIDA DE LA MUJER:
Adrenarca: aparición de bello púbico
Telarca: desarrollo del botón mamario
Menarca: primer episodio de sangrado.
Marca

PREPUBERAL: Estan bajos los niveles de FSH y LH. Hay folículo primordial (no hay inhibina), por lo que FSH
está más elevada que LH. Más cercana a la pubertad, aumentan los niveles de gonadotropinas nocturnas.
PUBERTAD: Pre puberalmente el eje sexual se encuentra INHIBIDO por el NPY. Al aumentan el tejido adiposo
(20/22% grasa corporal), se libera LEPTINA, que inhibe síntesis de NPY (inhibe al inhibidor). Así libero al eje y
comienzan los picos de GnRH que generan comienzo pubertad
Período de transición entre la infancia y la edad adulta, en donde se alcanza la capacidad reproductiva, incluye
el crecimiento somático, desarrollo de caracteres sexuales secundarios y cambios psicológicos. Tiene un
promedio de duración de unos 5-6 años,
Hay 3 cambios patentes:
→ Cambio cualitativo en el control de la neurona
GnRH por parte de neurotrasmisores centrales. Por
ej: las catecolaminas durante la prepubertad
inhiben a GnRH y en el adulto la estimulan
→ Cambio de la sensibilidad del eje a las hormonas
sexuales.
→ Desarrollo del mecanismos de retroalimentación
Otros:
✓ LEPTINA: péptido secretado en el tejido adiposo que actúa sobre las neuronas del SNC que regulan la
conducta alimentaria y el balance energético. Sus concentraciones aumentan durante la infancia hasta el inicio
de la pubertad. Tras la pubertad, sus concentraciones descenderían.
✓
Aceleración del crecimiento, debida a los estrógenos y a incrementos simultáneos en la producción de
hormona del crecimiento, así como a la estimulación secundaria del IGF-I (factor I de crecimiento insulinoide).
✓ Brote de las mamas (telarquia) entre los 9-11 años. Proceso mediado por estrógenos. Aparición de bello
púbico y axilar. Menarquia (primer sangrado)
- EDAD FERTIL O REPRODUCTIVA:
• Ciclos regulares: Duran entre 28 +/- 3 días.
• Ciclos anovulatorios: No hay ovulación. Disminución de los niveles de progesterona (no se observa su pico
en día 21-23)
• Oligoamenorrea: Ciclos menstruales se producen cada 35-45 días.
• Amenorrea: Ausencia de menstruación por más de 3 meses. Se considera primaria cuando nunca menstruó y
secundaria cuando menstruó y luego dejo de hacerlo. Posibles causas:
- Embarazo
- Anorexia (baja tejido adiposo, disminuye leptina y aumenta NPY, inhibe eje).
- Obesidad (aumenta tejido adiposo, aumento leptina al punto que receptores hacen down
regulación. Aumenta NPY, inhibe eje).
- Deportista (baja tejido adiposo, disminuye leptina y aumenta NPY, inhibe eje).
- Hiperprolactinemia (modifica pulsaciones de GnRH, disminuye niveles de FSH y LH. Reduce no
células de la granulosa, altera niveles de estradiol).
- Estrés (Aumento cortisol, este inhibe eje).
- Hipotiroidismo (hormonas tiroides estimulan ciclo, TRH estimula prolactina).
CLIMATERIO - MENOPAUSIA
▪ El climaterio es un periodo de tiempo en donde la mujer pasa de un estado reproductivo a un periodo NO
fértil. Señala la finalización de la función reproductora y se manifiesta a partir de la menopausia (ausencia
de la regla por periodo mayor a 1 año). La edad promedio que ocurre entre los 45 y 50 años.
▪ Cosnta de 3 etapas: perimenopausia, menopausia y postmenopausia
▪ Se caracteriza por niveles elevados de FSH debido a una caída de estradiol (debido a la atresia de la masa
folicular) perdiendo la capacidad de genrar una retroalimentación negativa en el eje
▪ La menopausia es la manfietacion de la atresia folicular. Que es la ATRESIA FOLICULAR?
o Es un proceso apoptotico de regulación hormonal. Ocurre a lo largo de la vida de la mujer. Se
encuentra vinculado con la atrofia de las cel de la granulosa (sitio de expresión de receptores de FSH
para la producción de estradiol a nivel de los foliculos) y es un proceso dependiente de la
concentración de FSH
o La atresia folicular es regulada por la autofagia que es un proceso catabólico que consiste en
degradar o recibclarse los componentes celulares.
▪ La macrofagia es el mecanismo clásico donde los componentes del citoplasma
ingresan env esiculas y estas se fusionan con lisosomas
SINTOMAS DE LA MENOPAUSIA: sudoración, cambios psicológicos, atrofia de mucosas (dificultades urinarias,
sequedad vaginal) y a largo plazo, por deprivacion de estrógenos se pueden generar enfermedades
cardiovasculares y ospeoporosis
HOMRONAS A TENER EN CUENTA: FSH (> 40 UI/ml) Estradiol (< 30 pg./ml)
Para evaluar amenorrea se pide TSH y prolactina o se puede hacer un test de progesterona que consiste en
dar progesterona por 5 dias y luego se ve si cuando la sacamos, la paciente menstrua o no. Si el test da positivo
esta todo okey, si da negativo, se asume que no hubo porliferacion previa por falta de estrógenos

PANCREAS ENDOCRINO - INSULINA.docx
 Estamos procesando este archivo...
Estamos procesando este archivo...
 Lamentablemente la previsualización de este archivo no está disponible. De todas maneras puedes descargarlo y ver si te es útil.
Lamentablemente la previsualización de este archivo no está disponible. De todas maneras puedes descargarlo y ver si te es útil.
Descargar
 Estamos procesando este archivo...
Estamos procesando este archivo...
 Lamentablemente la previsualización de este archivo no está disponible. De todas maneras puedes descargarlo y ver si te es útil.
Lamentablemente la previsualización de este archivo no está disponible. De todas maneras puedes descargarlo y ver si te es útil.