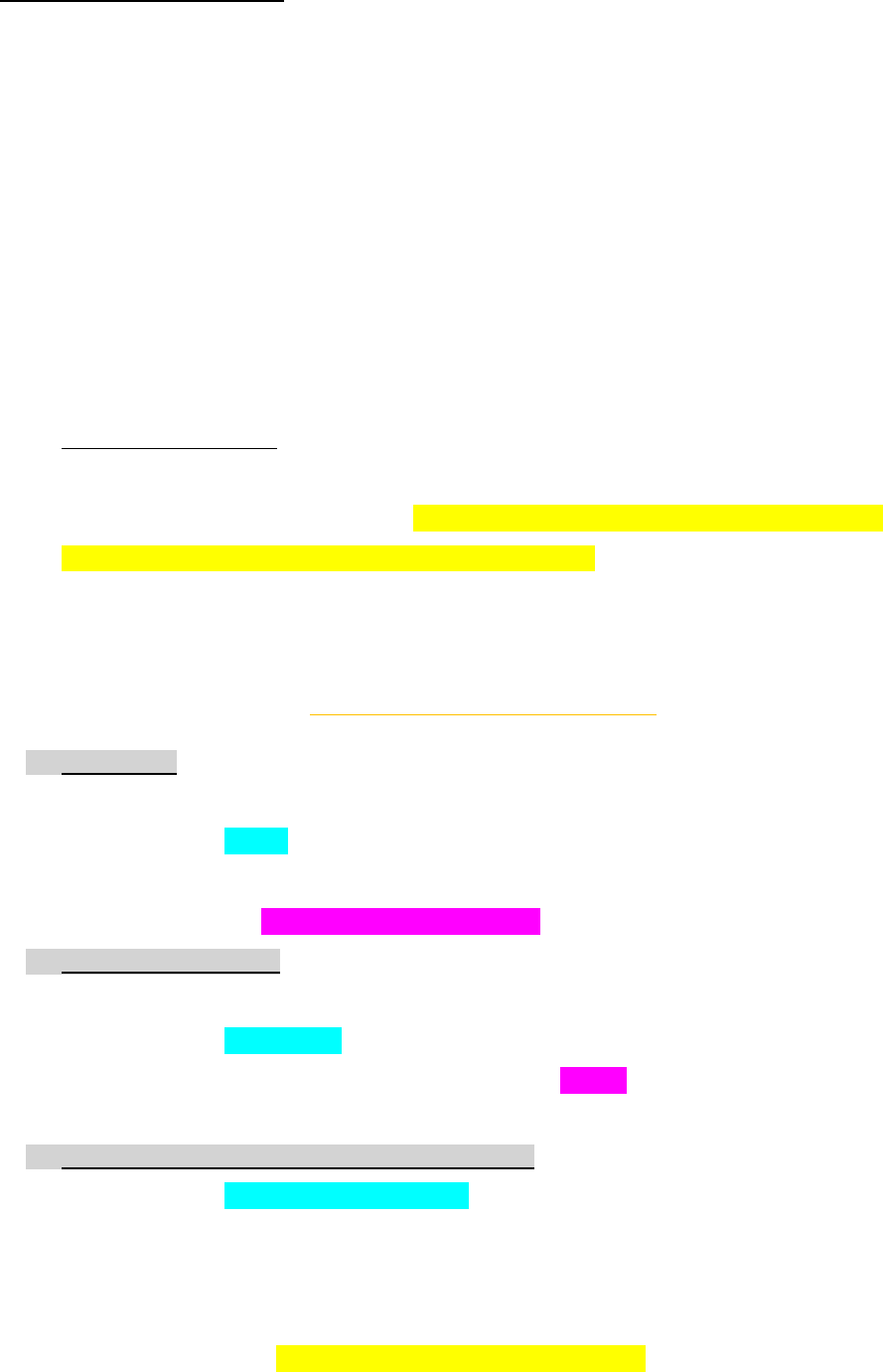
APARATO REPRODUCTOR MASCULINO
ANATOMIA FUNCIONAL
→ Aparato reproductor masculino esta compuesto por: testículos, escroto, pene, vesículas seminales y
la próstata.
→ El testículo se comunica con el epidídimo (primer estación) en donde los espermatozoides comienzan
su maduración funcional, este se comunica con el conducto deferente que transporta a los
espermatozoides para luego luego fusionarse con las vesículas seminales (glándulas accesorias que
forman aprox el 70% del plasma seminal), luego de esta fusión se comienza a denominar conducto
eyaculador el cual atraviesa parte de la próstata (2da glandula accesoria. Encargada del 30% restante
del plasma seminal) y luego se fusiona con la uretra y reciben la secreción de la glandula de cowper
(3ra glandula accesoria. Objetivo de lubricación) para luego recorrer distintas porciones y llegar al
meato uretral
→ LAS KISSPEPTINAS (KISS) son un conjunto de péptidos neuroactivos derivados de un precursor (pro-
hormona) la pre-pro-kisspeptina, liberada por neuronas del hipotálamo. Se le dice "la maestra
reguladora de la reproducción" ya que cumplen un rol importante en la maduración sexual,
producción de espermatozoides y el ciclo sexual femenino. Puede tener un fuerte impacto en nuestro
apetito sexual y en nuestro estado anímico. Un fallo en estas neuronas generaría un mal desarrollo y
x lo tanto una baja en la GnRH liberada por el hipotalamo
GLANDULAS ACCESORIAS
• PRÓSTATA
o Andorgeno dependiente
o Secreción + acida en comparación con la vesicula seminal. Es una secreción alcalina y rica en
fosfatasa acida, acido cítrico y Ca+
o Representa el 20 – 30% del liquido eyaculado
• VESICULA SEMINAL:
o Andrógeno dependiente
o Secreción mas alcalina: liquido mucoide rico en fructosa, prostaglandinas y fibrinógeno
o Aporta el mayor % del líquido eyaculado. Aprox 60-70%
• GLÁNDULAS BULBOURETRALES DE COWPER
o Secreción alcalina rica en acido sálico
→ Andrógeno dependiente: el trofismo de dichas glándulas depende de la presencia de testosterona
→ Como la mayor parte del semen es conformado por secreción de las vesículas seminales y esta secreción es +
alcalina, se puede decir que el semen tiende a tener un PH mas alcalino
CORDON ESPERMATICO: conducto que atraviesa el canal inguinal para llegar a los testículos. Conformado por
el conducto deferente, arteria testicular y el plexo venoso pampiniforme (función de mantención de temp en
condiciones fisiológicas de la zona testicular)
TESTÍCULOS
Posee dos compartimientos:
-
TUBULAR:
• 60-80% volumen.
• Zona avascular.
• Formado por túmulos seminíferos.
• Alberga a las cel espermáticas/ germinales en sus diferentes estadios de
maduración, a las cel de sertoli encargadas de sostener a las cel
gemrinales, tejido coenctivo y cel miodes (ayudan a la contraccion)
• Se realiza función EXÓCRINA: gametogenesis.
-
INTERSTICIAL:
• 12-15% volumen.
• Posee células de Leydig, macrófago, vasos sanguíneos y
linfáticos.
• Se realiza función ENDÓCRINA: síntesis de esteroides.
Estos compartimientos son independientes pero interdependientes uno del otro, es decir, funcionan por
separado pero la secreción de testosterona del intesticial favorece al desarrollo de las cel germinales
(espermatogenesis) del compartimiento tubular

El testículo tiene que tener una temperatura inferior al resto del sistema (aprox 2º menos) para su correcto
funcionamiento, esto es gracias al plexo pampiniforme y al musculo cremaster que es el encargado de acercar
o alejar a los testículos del abdomen según la temp exterior
COMPARTIMIENTO TUBULAR: TÚBULOS SEMINÍFEROS:
❖ Presentan un epitelio poliestratificado de 4 a 8 filas de células redondeadas con una luz central. La base
de las más periféricas descansa sobre una membrana nasal y un armazón fibroso celular que sostiene el
epitelio germinal (membrana limitante).
❖ Cumplen un papel muy importante en la ESPERMATOGENESIS. Esta inicia en la pubertad y se mantiene
durante toda la vida. Dura 74+/- 5 días. Se ve afectada por la temperatura corporal (testículos a 2º
menos a la temperatura corporal normal)
❖ Salen al exterior mediante la eyaculación. Pero no están listos para fecundar. En el tracto genital
femenino sufren proceso de capacitación, que le permitiría fecundar.
❖ Las células que conforman el epitelio de los túbulos son:
CÉLULAS GERMINALES:
1. Las más indiferenciadas son las espermatogonias. Descansan sobre la membrana. Hay 3 tipos: A
oscuras, A claras y B
2. Estas proliferan por mitosis con citoquinesis incompleta (unidas por puentes citoplasmáticos para que el
desarrollo sea sincrónico) generando espermatocitos primarios
3. Se produce meiosis y se generan 2 espermatocitos secundarios.
4. Luego se produce 2da meiosis y se obtienen 4 espermatides.
5. Estas sufren un proceso de metamorfosis y maduración que lo vuelve espermatozoide. Los cambios que
ocurren son:
▪
Condensación del núcleo
▪
Formación del acrosoma (vesicula compuesta de enzimas)
▪
Formación del flagelo
▪
Reducción del citoplasma
6. Los espermatozoides adquieren una capacidad funcionante (maduran y se capacitan) en el epidimo sobre
todo y dura 2 semanas. Luego, en el tracto genital femenino este adquiere la capacitación espermática que
conlleva cambios en la memb del zoide que dna lugar a una activación

CÉLULAS DE SERTOLI:
❖
Son el sostén de todo el proceso de espermatogénesis ya que las nutre, las sostiene y las mantiene
❖
Forman parte de la barrera hematotesticular que se forma a partir de los puentes citoplasmáticos que
forman entre si. Esta barrera:
• Separa en dos compartimientos a las cel germinales: EL BASAL que contiene a las espermatogonias y
es el compartimiento más susceptible a alteraciones hormonales y al ataque de la inmunidad. Por
otro lado, está el ABDUMINAL que contiene a las espermatidas y espermatozoides y es - sensible
• Dificulta el pasaje de sust (tóxicas, Ig, linfocitos, etc.) desde el intersticio testicular hasta el int
❖
Poseen receptores para FSH. Esta hormona tiene una acción muy importante a nivel de la pubertad en
el desarrollo de los túbulos.
❖
Los inmunosupresores afecta a las cel de sertoli, no permite el desarrollo de los espermatozoides. No
hay espermatozoides porque la barrera está dañada (ya que está formada por las cel de sertoli y estas están
afectadas por los inmuno) y el sistema inmune los ataca
❖
Tienen múltiples funciones:
▪
Sostén, Fagocitosis de restos, Barrera hematotesticular
▪
Regulación de la espermatogénesis a partir de los receptores de FSH y T
▪
Nutrición y mantenimiento serie espermática. Nutre apartir de ABP y factor de crecimiento
▪
Secreción paracrina y endocrina. Síntesis de:
• Endocrinas: aromatasa (permite formación de estradiol), anti mulleriana (+ importante en
la mujer) y luego estan las activinas e inhibinas que se diferencian según sus subunidades.

T
e
s
t
o
s
t
e
r
o
na
b
i
o
d
i
s
p
o
ni
b
l
e
Testosterona libre + Testosterona unida a la albúmina (por su baja afinidad)
Las activinas estan formadas por subunidades beta y las inhibinas por alfa + beta
• La inhibina B inhibe únicamente a la FSH
• Paracrinas: ABP (proteína de unión de andrógenos. Se une a la testosterona), factores de
crecimiento, somatomedina C (IGF-1) y factor de crecimiento fibroblástico.
INTERSTICIO
•
CÉLULAS DE LEYDIG:
▪
Derivan de fibroblastos, se encuentran situadas entre los túmulos seminíferos y en íntimo contacto
con los vasos sanguíneos y linfáticos. Posee receptor para la LH. Constituyen el órgano endocrino
testicular. Los productos de secreción son:
-
Testosterona
-
Estradiol (E2) en pequeñas cantidades.
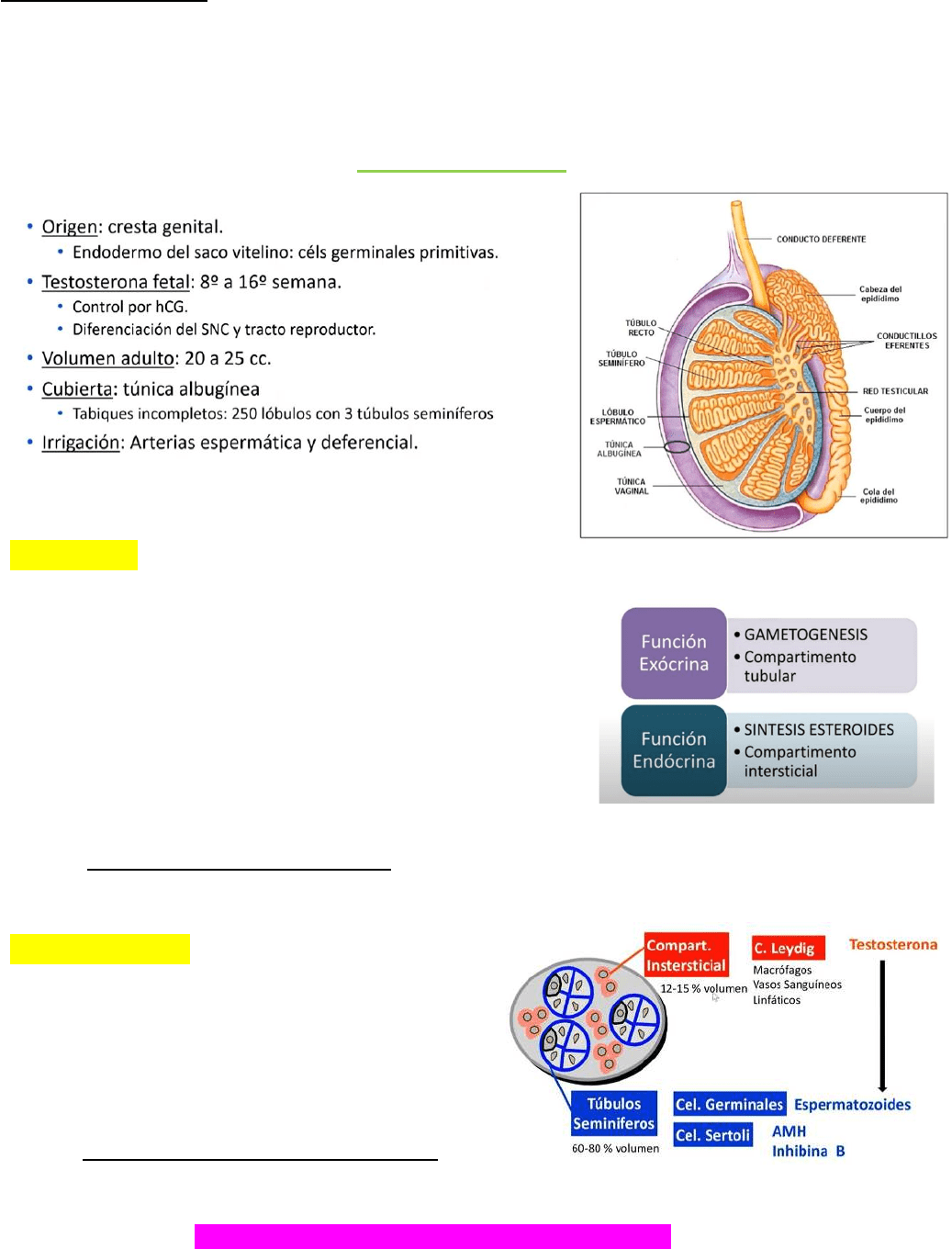
TESTOSTERONA:
Hormona esteroidea producida en testículo, principalmente en la célula de Leydig. Es liposoluble, por
ende viaja unida a proteínas:
▪
ABP/SHBG: Globulina específica para hormonas sexuales. Tiene mucha afinidad. (54-60%.). se ubica
en la luz y mantiene concentración de testosterona en la luz
▪
ALBÚMINA: Inespecífica y poca afinidad. Pero en mayor cantidad. (30% aprox.)
▪
LIBRE: Funcional (1% aprox).
La concentracion de testosterona intratesticular es mucho mayor a la plasmatica debido a la presencia de
ABP (proteína ligadora de androgenos). Igualmente, la testosterona plasmática es la encargada de dar las
funciónes de dicha hormona
SINTESIS DE TESTOSTERONA:
→ En el testículo existen enzimas que tranforman el colesterol.
→ El colesterol, precursor para síntesis de andrógenos y estrógenos, puede ser sintetizado en la célula
de Leydig a partir de acetato o puede proceder del plasma (de la LDL o HDL).

→ El colesterol va a ir tranformadose a partir de diferentes ezimas para formar los diferentes derivados
que vana producir por diferentes rutas a la testosterona. Esta la ruta delta 5 y delta 4
▪ DELTA 5: es la predominante en el humano. La LH activa proteína STAR y estimula la
enzima desramificante para que colesterol se vuelva pregnelolona. Rompo cadena
lateral de esteroides C21 y formo esteroides C19 como DHEA y androstenediona. Luego
reduzco este ultimo hasta formar testosterona.
PERIODOS:
METABOLISMO DE LA TESTOSTERONA: ocurre en el hígado
La testosterona tiene 3 tipos de metabolitos activos, es decir, puede actuar de 3 formas distintas en un receptor.
Estas 3 formas son:
→ De forma directa, por si misma (testosterona), sobre un receptor de andrógenos. Para el trofismo
muscular, la eritropoyesis, etc
→ Se puede transformar gracias a la enzima 5 alfa reductora en una forma más activa que es la DHT
(dehidrotestosterona). Sintetizada en próstata, testículos, folículos pilosos y cápsulas suprarrenales.
Esto es importante a nivel de la próstata, piel (actúa sobre los folículos pilosos), caracteres
secundarios, vesícula seminal, etc. Actua sobre las glándulas sebáceas atrofiando folículos, los tapa y
genera acné. Favorece espermatogénesis y se encuentra concentrada en la luz
→ Transformación a estradiol a partir de la aromatasa (presente en las cel de sertoli, cerebro y hueso). Esta
vía es importante a nivel del cerebro y hueso (afecta el crecimiento). Tiene papel importante en el
feedback negativo. Auemnta irritabilidad, afecta conducta.
A su vez, en el hígado hay una inactivación de la
testosterona a partir de procesos de oxidación y
conjugación y excresion a nivel renal
MECANISMO DE ACCIÓN: Al ser una hormona esteroidea, el receptor androgénico es intracelular. Entra
a la célula (Rc+Hormona) luego al núcleo, y va a la sección del ADN que le corresponde. Se une y genera cambios
(sint. de proteínas, crecimiento cel, etc.)
FUNCIONES:
-
Desarrollo de los conductos de Wolff, Diferenciación sexual cerebral,
Espermatogenesis
(junto
FSH),
Efecto
anabólico (músculo, hueso y progenie ósea), Desarrollo de caracteres sexuales secundarios masculinos (junto
DHT), Desarrollo de vesículas seminales, próstata, tamaño del pene, de los túmulos seminíferos, Líbido (junto
DHT), Estimula eritropoyetina en riñón (junto
DHT).
En el grafico se muestra las diferentes funciones
de la testosterona según su metabolito
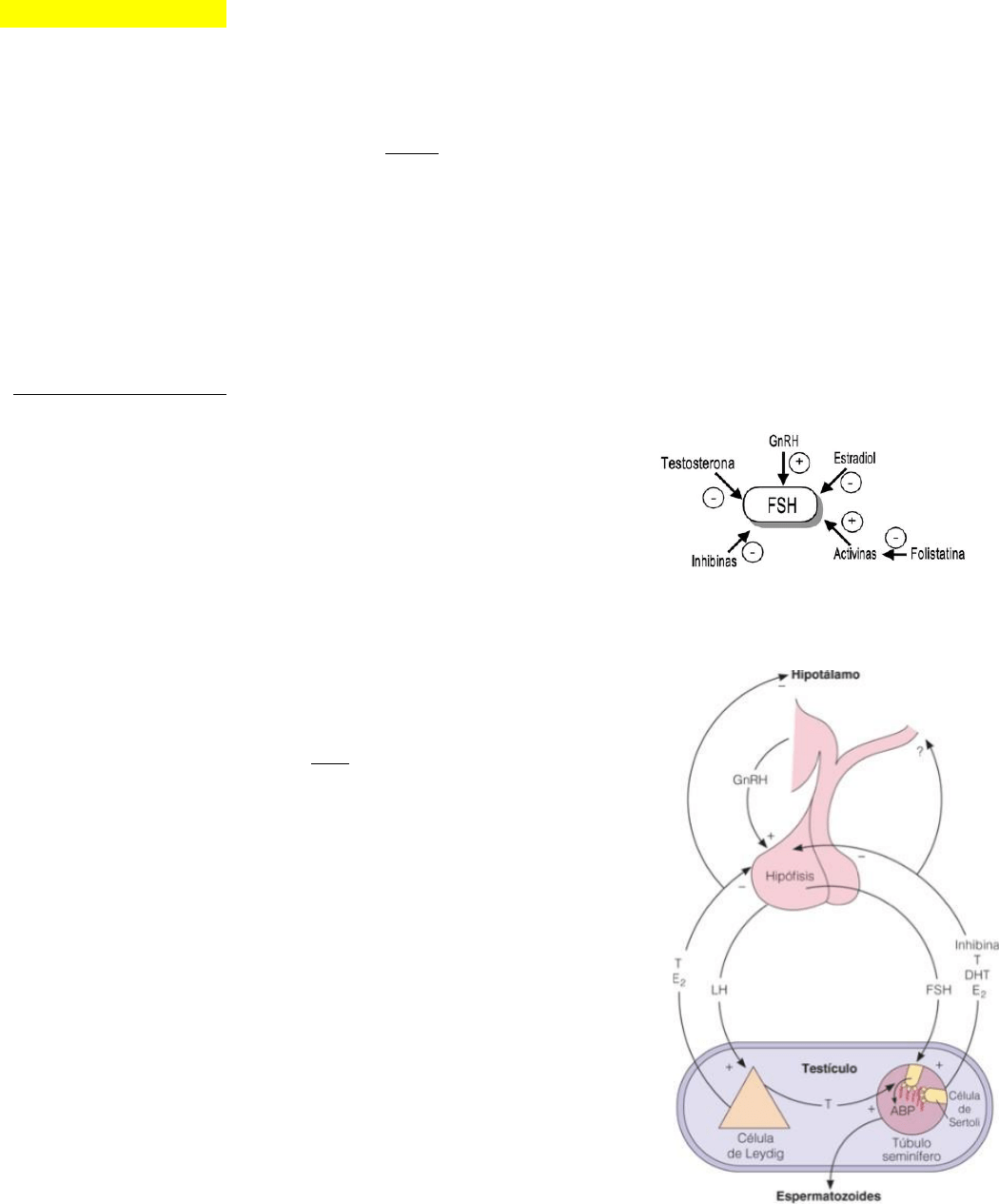
REGULACIÓN EJE HIPOTÁLAMO- HIPÓFISIS-TESTÍCULO
•
TESTOSTERONA: Hace feedback negativo sobre hipotálamo e hipófisis.
•
GnRH:
• Producido y liberado por neuronas del núcleo arcuato y del área preóptica (ambos en el hipotalamo).
• No posee Rc para hormonas sexuales, así que estas lo regulan por medio de neuronas de kisspectina.
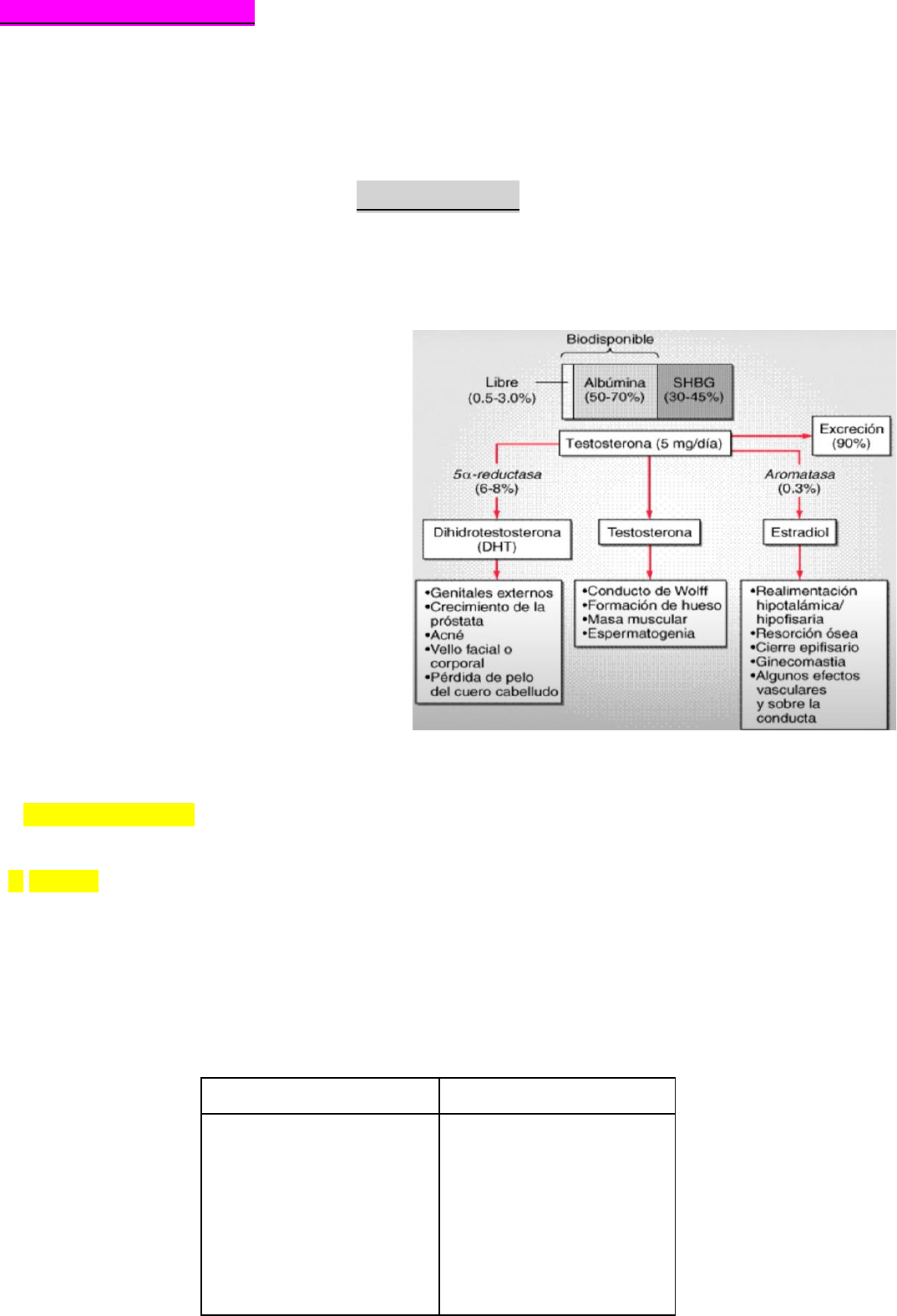
• Estimula la síntesis y secreción de LH (luteinizante) y FSH (folículo estimulante).
• Tiene pulsatibilidad tónica (siempre mismos pulsos). Si los pulsos aumentan en freuencia, se estimula
la formacion de LH y si la frecuencia se crecion de esta baja, se favorece secreción y síntesis de FSH
ESTIMULOS
INHIBIDORES
-
Catecolaminas
-
SAE→ glutamato, kainato
aspartato
-
Testosterona
-
Dopamina
-
GABA
-
Beta endorfinas
-
Serotonina
-
Estrógenos
•
GONADOTROFINAS: Son glucoproteínas sintetizadas en las células gonadotropicas de la
adenohipofisis. Poseen dos subunidades: alfa (común en LH, FSH, hCG (sirve para detectar embarazo) y TSH)
y beta (específica). Poseen receptor de membrana.
FSH:
-
Hormona glucoproteica. Mayor vida media que la LH y es por eso que no se detectan cambios en
su concentración a pesar de su secreción pulsatil (los pulsos de la FSH son difíciles de ver)
-
Tiene receptores asociados a proteína G tanto en las cel de Leydig (donde propicia la aparición
de receptores de LH) como en las de sertoli
-
Estimula célula de sertoli para la producción de inhibina, AMH, ABP, aromatasa (estradiol), etc. y
gametogenesis.
-
Tiene un papel importante en el inciio de la espermatogenesis ya que
estimula la proliferacion de las cel de sertoli. Una vez establecida la
espermatogénesis se puede prescindir del efecto gonadotropico (FSH) pero
no del androgénico (LH)
-
Su regulación se muestra en el grafico
LH:
-
Hormona glucoproteica.
-
Posee secreción pulsatil.
-
Tiene sus receptores asociados a proteína G sobre todo en las cel de Leydig,
es decir, las estimula.
-
Es necesaria la interacción permanente entre LH y FSH para correcto
funcionamiento de la espermatogénesis.
-
La prolactica y la FSH, en niveles fisiológicos, estimulan (generan un UP
REGULATION) de recpetores de LH en las cel de leyding, potenciando su
efecto. En cambio, la prolactina en grandes cantidades (patologico) inhibe
ANDROPAUSIA
-
Es la desaparición progresiva de la act de las glándulas sexuales en el hombre. Entre los 50 y 70 años.
-
Disminuye la testosterona, aumenta la FSH y la LH.
-
Los cambios más notables asociados con este proceso se dan a nivel de la composición corporal
(aumento de masa grasa en relación con masa magra), la fuerza y resistencia muscular (disminuidas), la
masa ósea (disminuida) y la líbido (disminuida).

SEMEN: Es el conjunto de espermatozoides y sustancias fluidas que se producen en el aparato
reproductor masculino.
•
Vesícula seminal: Secreta líquido alcalino que contiene fructosa, prostaglandinas y fibrinógeno.
Constituye 65% del semen.
•
Próstata: Secreta líquido lechoso que contiene ácido cítrico y enzimas que contribuyen a la coagulación
seminal. Constituye 25% del semen.
•
Glándulas bulbouretrales (de Cowper): Secretan sustancia lubricante alcalina. Ubicadas a ambos
lados de la uretra membranosa.
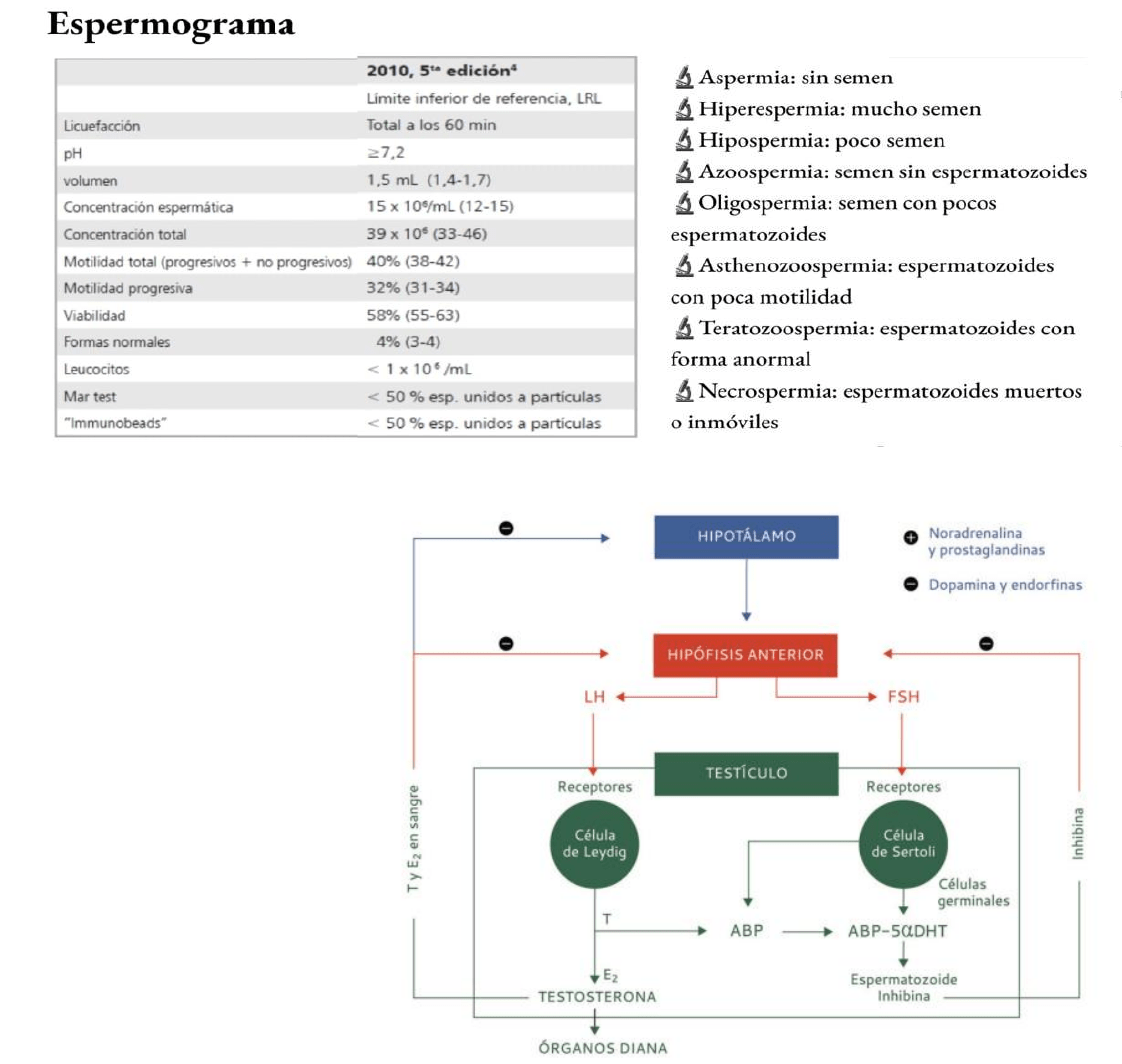
ESPERMOGRAMA
Estudio del eyaculado o semen. Es barato, sencillo y no invasivo. Sirve para medir capacidad del eje,
infertilidad masculina, etc. Nos informa sobre las propiedades del semen en su conjunto, tanto de la
producción de espermatoxoides como de la función de las glándulas sexuales accesorias
•
EXAMEN MACROSCÓPICO:
- Volumen: 1,5 ml (1,4-1,7)
-
pH:
≥
7,2
-
Color: blanco, ligeramente grisáceo
•
EXAMEN QUÍMICO según las glándulas accesorias: cada glandula tiene su marcador
-
Fructosa: VR: 150-450 mg% → Marcador de funcionalidad de vesículas seminales.
-
Ácido cítrico: VR: 350-670 mg% → Marcador de funcionalidad prostática.
-
Alfaglucosidasa: epididimo
•
EXAMEN MICROSCÓPICO:
-
Concentración/ml: > 20 millones de espermatozoides
-
Motilidad total (progresivos + no progresivos): 40% (38-42) → Hay 4 grados/grupos de
campo movilidad esperma según criterios mas viejos pero ahora se centran únicamente
en la motilidad progresiva
○
Grado a: movilidad excelente ; Grado b: mov moderada ; Grado c: móviles in situ; Grado d:
inmóviles
-
Motilidad progresiva (se mueven hacia adelante): 32% (31-34)
-
Viabilidad: 58% (55-63) → Prueba con eosina, tejido no viable (muertos) se tiñe. Este % es
el de espermatozoides no viables tolerados.
-
Morfología: 4% (3-4) → Mide cuanta cantidad de espermas anormales se acepta, si es
mayor a ese numero ya es patológico.
-
Viscosidad: Filancia no más de
2 cm
-
Tiempo de licuefacción: Total a
los 60 minutos.

OTROS
• NECROZOOSPERMIA:
Aumento espermatozoides muertos
(+58% se tiñe con eosina)
• LEUCOCITOSPERMIA:
Aumento numero de leucocitos
• HEMOSPERMIA:
Presencia de sangre
• ASPERMIA:
Ausencia de semen.
Progesterona está mucho más alta que este y hace feedback negativo.
EVALUACION DEL EJE GONADAL MASCULINO
-
Por determinaciones basales:
•
Determinación de testosterona. Si hay disminución se dice que es un hipogonadismo que puede ser:
o primario que es una alteración a nivel del testículo propiamente dicho
o secundario se dice que es una alteración a nivel hipotalámica-hipófisis.
Para saber si es 1rio o 2rio nos podemos basar en la medición de las gonadotrofinas. Si hay aumento de LH,
la insuficiencia es testicular
•
Por determinación de gonadotrofinas:
o Aumento de LH: insuficiencia testicular, ósea primaria. Ya que al disminuir la producción
testicular, hay menos testosterona, hay falta de feedback negativo y x lo tanto aumenta la LH
o LH normal y FSH aumentada: alteración en las cel de sertoli. Estas al alterarse no pueden
secretar inhibina y por lo tanto se ve una FSH aumentada
-
Por pruebas de estimulo: se administra una hormona para medir la concentración de otra. Ejemplo:
o Test de GnRH: se administra esta hormona para medir LH y FSH al min 0 (o basal), a los 30, 60 y 90
min. Con este test se puede ver si hay alteraciones en la hipófisis o hipotálamo, Si la rta es con las
hormonas aumentadas, hay un problema en el hipotálamo, pero si estas no aumentan, es decir, no
hay rta hacia la GnRH, es que hay un daño en la hipófisis.
▪ VN: LH aumenta hasta 35mUl/ml
▪ FSH aumenta hasta 25 mUl/ml
•
Atenospermia: velocidad
afectada
•
Asoespermia: sin
espermatozoides

PANCREAS ENDOCRINO - INSULINA.docx
 Estamos procesando este archivo...
Estamos procesando este archivo...
 Lamentablemente la previsualización de este archivo no está disponible. De todas maneras puedes descargarlo y ver si te es útil.
Lamentablemente la previsualización de este archivo no está disponible. De todas maneras puedes descargarlo y ver si te es útil.
Descargar
 Estamos procesando este archivo...
Estamos procesando este archivo...
 Lamentablemente la previsualización de este archivo no está disponible. De todas maneras puedes descargarlo y ver si te es útil.
Lamentablemente la previsualización de este archivo no está disponible. De todas maneras puedes descargarlo y ver si te es útil.