SISTEMA URINARIO
El sistema urinario comienza a desarrollarse antes que el sistema genital y consta de los elementos siguientes:
o Los riñones, que producen y eliminan la orina.
o Los uréteres, que transportan la orina desde los riñones hasta la vejiga.
o La vejiga
o La uretra, que conduce la orina desde la vejiga hasta el exterior.
DESARROLLO DE LOS RIÑONES Y URÉTERES
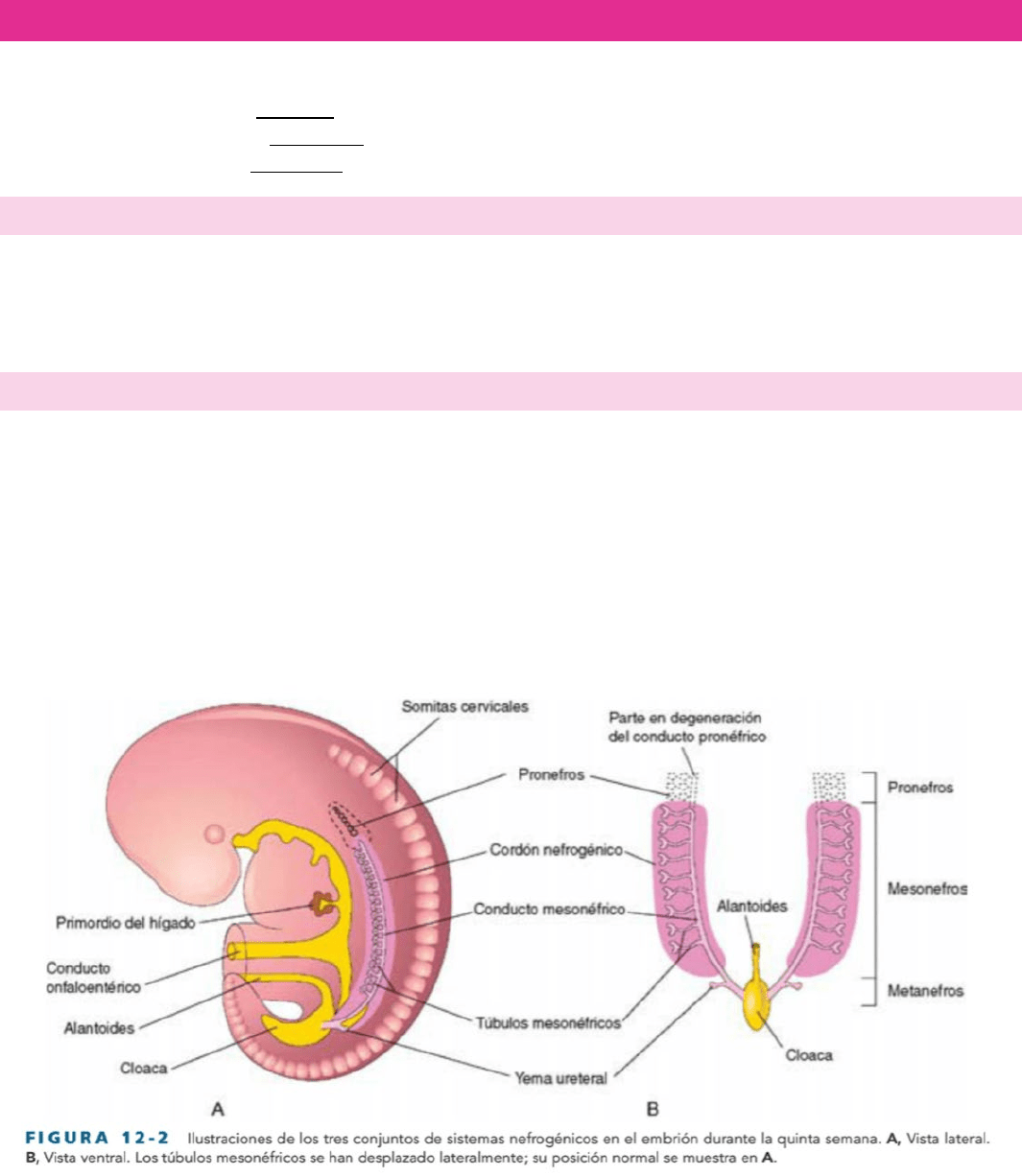
En los embriones humanos se desarrollan tres conjuntos de riñones sucesivos:
o El primer conjunto, el pronefros, es rudimentario y carece de función.
o El segundo conjunto, el mesonefros, está bien desarrollado y funciona brevemente durante el período fetal temprano.
o El tercer conjunto, el metanefros, forma los riñones permanentes.
PRONEFROS
Estas estructuras bilaterales y transitorias aparecen al comienzo de la cuarta semana. Están representadas por unos pocos grupos
celulares y estructuras tubulares en la región del cuello. Los conductos pronéfricos discurren caudalmente y se abren en la cloaca.
El pronefros degenera con rapidez, pero la mayoría de los conductos pronéfricos persisten y son utilizados por el siguiente
conjunto de riñones.
MESONEFROS
Órganos excretores gruesos y alargados aparecen al final de la cuarta semana, caudalmente al pronefros. Los órganos
mesonéfricos están bien desarrollados y funcionan como riñones provisionales durante unas cuatro semanas, hasta que los
riñones permanentes se desarrollan y adquieren su función. Los riñones mesonéfricos están constituidos por glomérulos (10-50
por riñón) y túbulos. Los túbulos mesonéfricos se abren en los conductos mesonéfricos bilaterales, que eran originalmente los
conductos pronéfricos. Los conductos mesonéfricos desembocan en la cloaca. El mesonefros degenera al final del primer
trimestre, pero sus túbulos del metanefros se convierten en los conductos deferentes de los testículos. Los conductos
mesonéfricos presentan varios derivados en el hombre adulto.
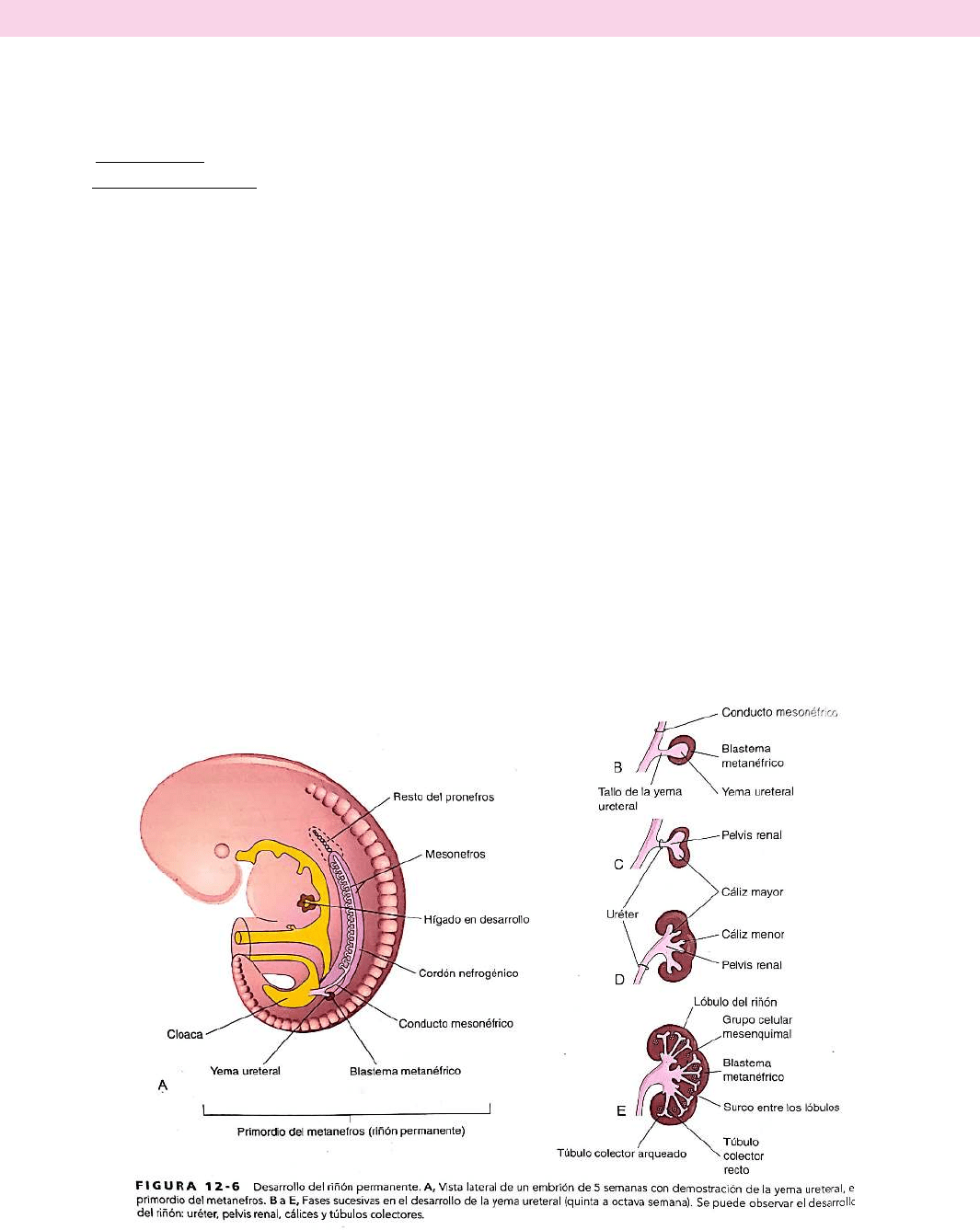
METANEFROS
Son los primordios de los riñones permanentes. Comienza a desarrollarse a la quinta semana y empieza a funcionar
aproximadamente cuatro semanas después. La formación de la orina continúa a lo largo de toda la vida fetal. La orina se excreta
a la cavidad amniótica y se mezcla con el líquido amniótico. Los riñones permanentes se desarrollan a partir de dos estructuras:
o La yema ureteral (divertículo metanéfrico).
o El blastema metanéfrico (masa metanéfrica de mesénquima).
La yema ureteral es un divertículo (evaginación) que aparece en el conducto mesonéfrico cerca de su entrada en la cloaca.
El blastema metanéfrico deriva de la parte caudal del cordón nefrogénico. A medida que la yema ureteral aumenta de longitud,
se introduce en el blastema metanéfrico, una masa metanéfrica de mesénquima.
El pedículo de la yema ureteral se convierte en el uréter. La parte craneal de la yema ureteral experimenta un proceso repetitivo
de ramificación por el cual se forman ramas que se diferencian hacia los túbulos colectores del metanefros.
Las cuatro primeras generaciones de túbulos aumentan de tamaño y confluyen formando los cálices mayores, mientras que las
cuatro segundas generaciones presentan coalescencia y forman los cálices menores. El extremo de cada túbulo colector arqueado
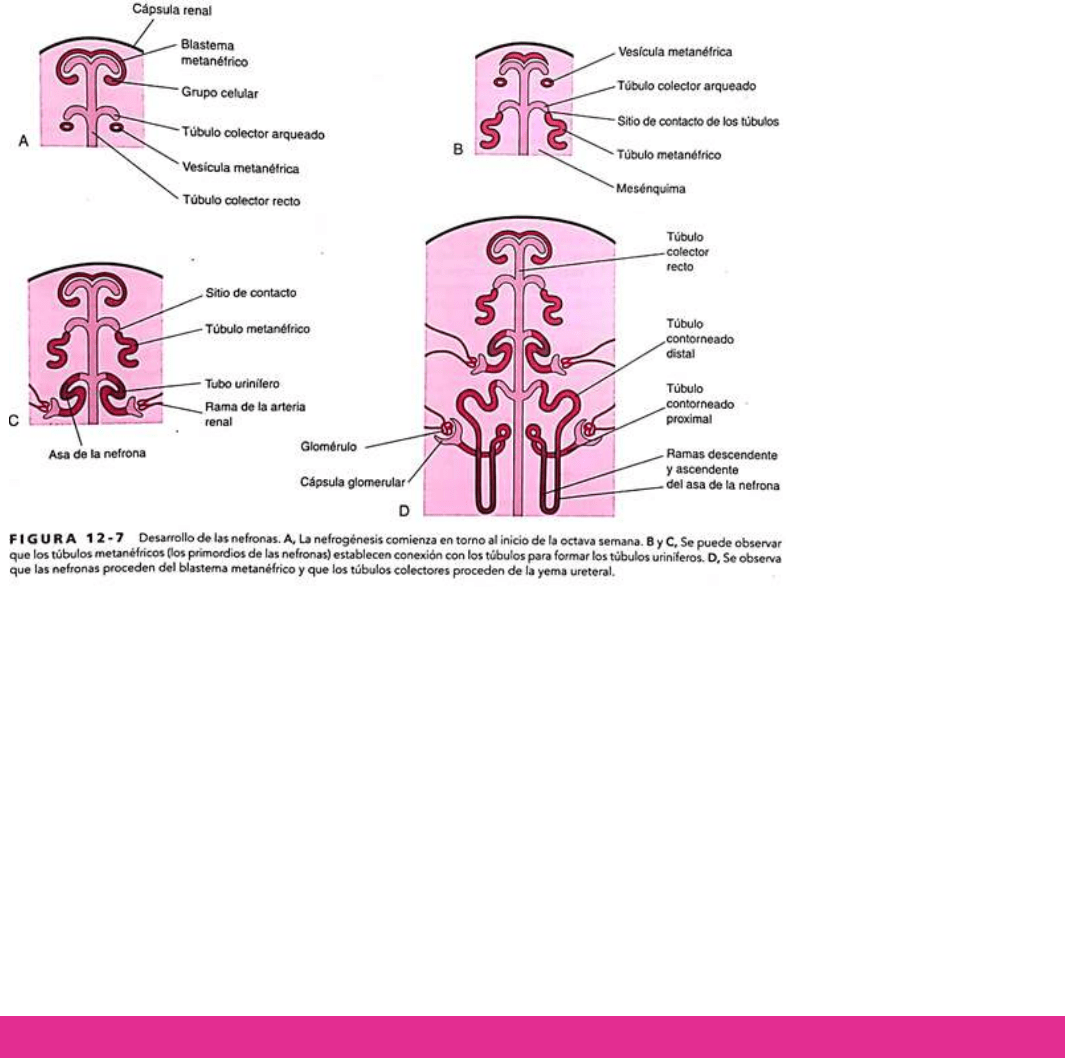
induce la aparición de grupos de células mesenquimales en el blastema metanéfrico con formación de pequeñas vesículas
metanéfricas. Estas vesículas aumentan de longitud y se convierten en túbulos metanéfricos.
Los extremos proximales de estos túbulos se evaginan y se convierten en los glomérulos. Los túbulos se diferencian en los túbulos
contorneados proximales y distales al tiempo que el asa nefrónica (asa de Henle), junto con el glomérulo y su cápsula, forman una
nefrona. La proliferación de las células progenitoras de la nefrona y la formación de las nefronas dependen de las vías de
señalización BMP7 y Wnt-4 (Notch)/ ¡3-catenina. Cada túbulo contorneado distal establece contacto con un túbulo colector
arqueado, con confluencia de los túbulos.
El túbulo urinífero está constituido por dos partes que tienen un origen embriológico distinto:
o Una nefrona derivada del blastema metanéfrico.
o Un túbulo colector derivado de la yema ureteral.
Entre las semanas 10 y 18 aumentan los glomérulos, y después se produce con gran rapidez hasta la semana 32, cuando se alcanza
el número máximo. En el feto a término la formación de nefronas es completa y cada riñón contiene hasta dos millones de
nefronas.
Los riñones fetales están subdivididos en lóbulos. La lobulación desaparece al final del primer año de vida extrauterina a medida
que las nefronas aumentan de tamaño. El crecimiento de tamaño de los riñones después del nacimiento se debe principalmente
a que los túbulos contorneados
proximales se alargan y también
a que el tejido intersticial se
incrementa. La formación de las
nefronas es completa en el
momento del nacimiento,
excepto en prematuros. A pesar
de que la filtración glomerular
se inicia alrededor de la novena
semana de la vida fetal, la
maduración funcional de los
riñones y el aumento de las
tasas de filtración se producen
después del parto.
La ramificación de la yema
ureteral depende de la
inducción del mesénquima
metanéfrico. La diferenciación
de las nefronas depende de la
inducción de los túbulos
colectores. La yema ureteral y el blastema metanéfrico interaccionan a través de un proceso denominado inducción recíproca,
con formación de los riñones permanentes.
Estudios moleculares, (como eliminación selectiva de genes y uso de ratones transgénicos) demuestran que en este proceso están
implicados dos sistemas de señalización principales que utilizan vías moleculares conservadas. Antes de la inducción se produce
la expresión de un factor de transcripción WT1 en el blastema metanéfrico, lo cual potencia la supervivencia de un mesénquima
que todavía no ha sido inducido. La expresión de Pax2, Eya1 y Sall1 es necesaria para la expresión del factor neurotrófico derivado
de la glía (GDNF, glial-derived neurotrophic factor) en el mesénquima metanéfrico. Los factores de transcripción vHNF1 (HNF1
beta) y GDNF desempeñan una función esencial en la inducción y la ramificación de la yema ureteral (morfogénesis con
ramificación). El receptor de GDNF, c-ret, se expresa en primer lugar en el conducto mesonéfrico, pero más tarde se localiza en la
punta de la yema ureteral. La ramificación subsiguiente está controlada por factores de transcripción como Emx2 y Pax2, y por
señales de factores de crecimiento de las familias Wnt, FGF y BMP. La transformación del mesénquima metanéfrico en las células
epiteliales de la nefrona (transición epitelio-mesenquimatosa) está regulada por factores del mesénquima como Wnt4. Se ha
observado que la mutación del gen del receptor de la angiotensina tipo 2 podría explicar las malformaciones congénitas de los
riñones y del tracto urinario.
CAMBIOS EN LA POSICIÓN DE LOS RIÑONES
Inicialmente, los riñones permanentes primordiales se sitúan muy próximos entre sí en la pelvis, por delante del sacro. A medida
que crecen el abdomen y la pelvis, se recolocan en el abdomen y se separan.
Alcanzan su posición en el adulto hacia la novena semana. Este «ascenso» es por el crecimiento del cuerpo del embrión por debajo
de los riñones. En efecto, la parte caudal del embrión crece alejándose respecto de los riñones, de manera que éstos ocupan
gradualmente su posición normal a cada lado de la columna vertebral.
Al principio, el hilio de cada riñón por donde entran y salen los vasos sanguíneos, el uréter y los nervios tiene una orientación
ventral; y a medida que los riñones ascienden experimentan una rotación medial de casi 90°. Hacia la novena semana los hilios
tienen una orientación anteromedial. Finalmente, los riñones se localizan en el retroperitoneo (por fuera del peritoneo), en la
pared abdominal posterior.
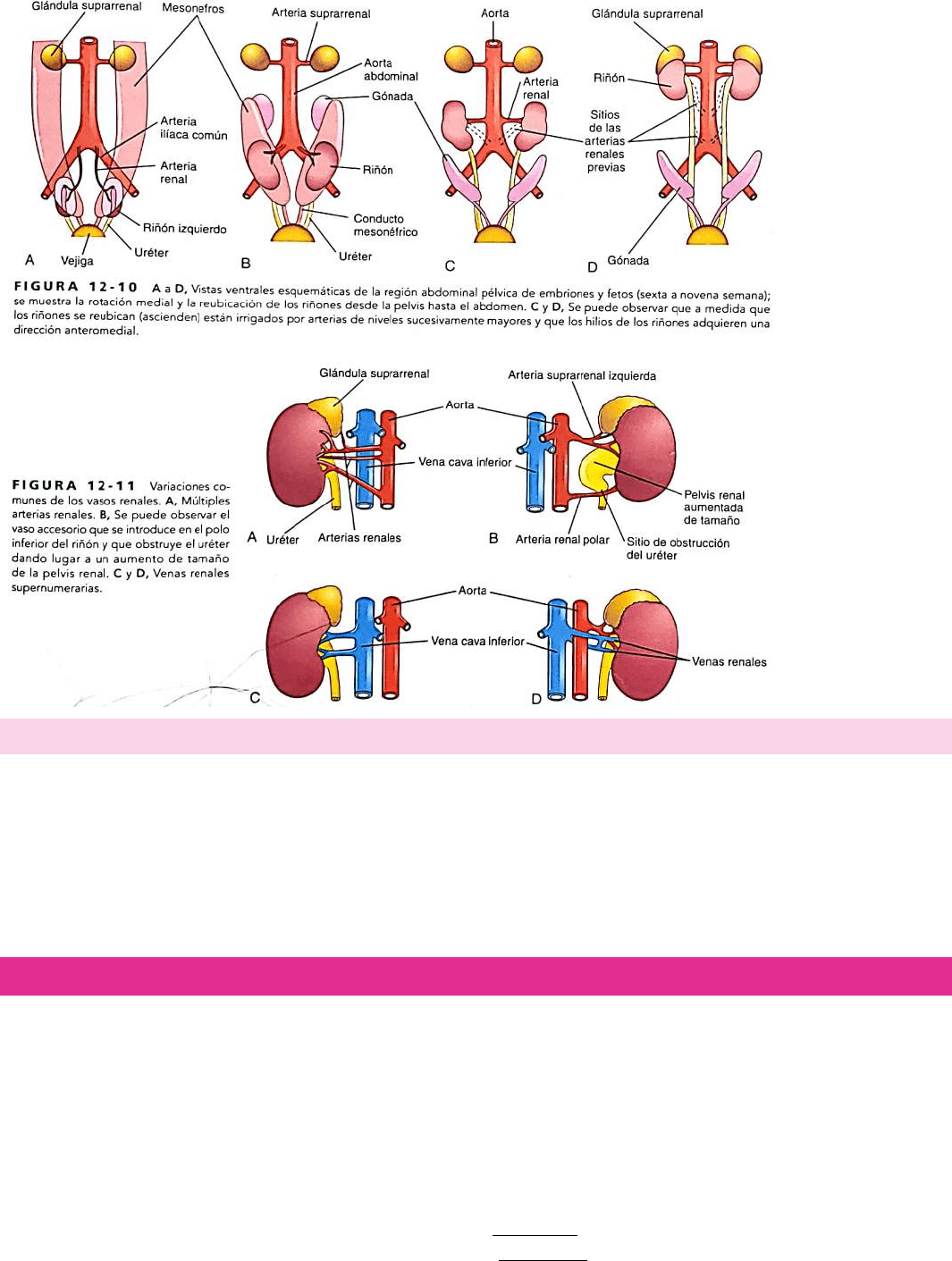
CAMBIOS EN LA VASCULARIZACIÓN SANGUÍNEA DE LOS RIÑONES
Durante la etapa en que cambia la posición de los riñones, su vascularización procede de los vasos que tienen más cerca.
Inicialmente, las arterias renales son ramas de las arterias ilíacas comunes. Más adelante, reciben su vascularización del extremo
distal de la aorta. Cuando están en un nivel superior reciben nuevas ramas procedentes de la aorta. Por regla general, las ramas
caudales de los vasos renales involucionan y desaparecen. La posición de los riñones se vuelve fija una vez que entran en contacto
con las glándulas suprarrenales durante la novena semana. Los riñones reciben la mayor parte de sus ramas arteriales craneales
a partir de la aorta abdominal; estas ramas se convierten en las arterias renales permanentes. La arteria renal derecha es más
larga y ocupa una posición a menudo más alta en comparación con la arteria renal izquierda.
DESARROLLO DE LA VEJIGA
De forma descriptiva, el seno urogenital se divide en tres partes:
o Una parte vesical que forma la mayoría de la vejiga y que se continúa con la alantoides.
o Una parte pélvica que se convierte en la uretra en el cuello de la vejiga, la parte prostática de la uretra en los fetos de
sexo masculino y la uretra completa en los fetos de sexo femenino.
o Una parte fálica que crece hacia el tubérculo genital (el primordio del pene o el clítoris)
La vejiga se desarrolla a partir de la parte vesical del seno urogenital, pero su trígono (el área triangular localizada en la base de la
vejiga, entre las aberturas de los uréteres) procede de los extremos caudales de los conductos mesonéfricos.
Todo el epitelio de la vejiga tiene su origen en el endodermo de la parte vesical del seno urogenital.
Las demás capas de la pared vesical se originan del mesénquima (mesodermo) esplácnico adyacente. Inicialmente, la vejiga se
continúa con la alantoides. Al poco tiempo, la alantoides se constriñe y se convierte en un cordón fibroso grueso denominado
uraco, que se extiende desde el vértice de la vejiga hasta el ombligo. En el adulto, el uraco es el ligamento umbilical medio. A
medida que la vejiga aumenta de tamaño se incorporan en su pared dorsal las partes distales de los conductos mesonéfricos que
contribuyen a la formación del tejido conjuntivo del trígono de la vejiga.

Conforme se absorben los conductos mesonéfricos, los uréteres se abren por separado en la vejiga. Por la tracción que ejercen
los riñones en su proceso de ascenso, los orificios de los uréteres se desplazan en dirección superolateral y se abren en dirección
oblicua a través de la base de la vejiga. En los niños, los orificios de los conductos mesonéfricos se desplazan hasta quedar muy
cerca el uno del otro y se introducen en la parte prostática de la uretra a medida que los extremos caudales de dichos conductos
se transforman en los conductos eyaculadores. En las niñas, los extremos distales de los conductos mesonéfricos degeneran.
En lactantes y niños pequeños, la vejiga se localiza en el abdomen incluso cuando está vacía. Comienza a introducirse en la pelvis
mayor aproximadamente a los 6 años de edad, se convierte en un órgano pélvico después de la pubertad. En el adulto, el vértice
de la vejiga se continúa con el ligamento umbilical medio que se extiende en dirección posterior a lo largo de la superficie posterior
de la pared abdominal anterior.
DESARROLLO DE LA URETRA
El epitelio de la mayor parte de la uretra masculina y todo el epitelio de
la uretra femenina proceden del endodermo del seno urogenital.
En los fetos masculinos, la parte distal de la uretra localizada en el
glande del pene procede de un cordón sólido de células ectodérmicas
que crece internamente desde la punta del glande y se une al resto de
la uretra esponjosa, así, el epitelio de la parte terminal de la uretra tiene
su origen en el ectodermo de superficie. El tejido conjuntivo y el
músculo liso de la uretra proceden del mesénquima esplácnico, de
origen mesodérmico, en los fetos de ambos sexos.
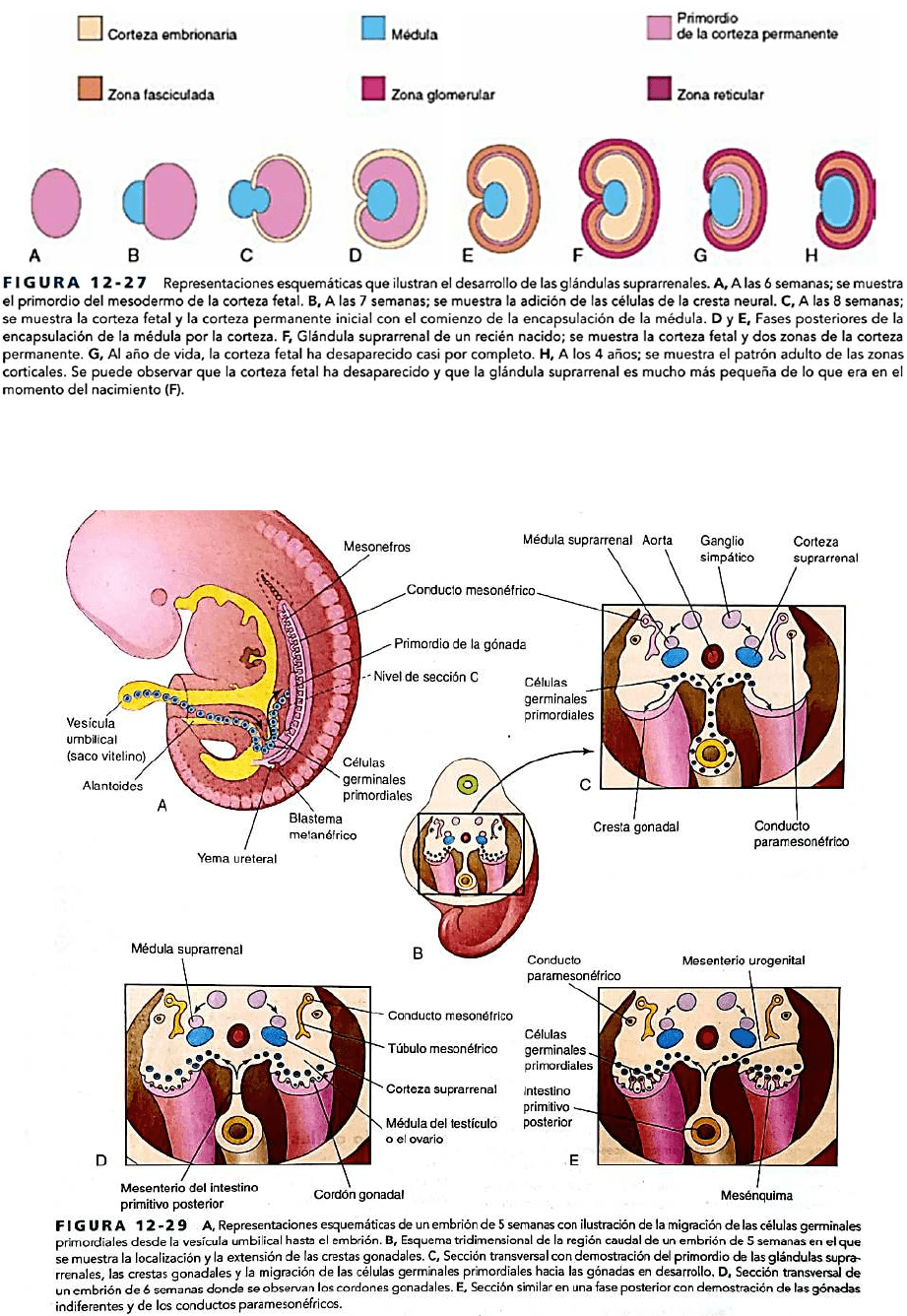
DESARROLLO DE LAS GLÁNDULAS SUPRARRENALES
La corteza y la médula de las glándulas suprarrenales tienen orígenes
distintos. La corteza se desarrolla a partir del mesodermo y la médula,
a partir de las células de la cresta neural. A lo largo de la sexta semana,
la corteza aparece en forma de un grupo de células mesenquimales a
cada lado del embrión, entre la raíz del mesenterio dorsal y la gónada
en desarrollo. Las células que constituyen la médula proceden de un
ganglio simpático adyacente que deriva de las células de la cresta
neural. Inicialmente, las células de la cresta neural forman una masa en
el lado medial de la corteza embrionaria. A medida que la corteza las
rodea, estas células se diferencian hacia células secretoras de la médula
suprarrenal. Más adelante aparecen células mesenquimales adicionales
a partir del mesotelio, rodeando la corteza. Estas células dan lugar a la
corteza permanente de la glándula suprarrenal. Estudios de
inmunohistoquímica han identificado una «zona transicional»
localizada entre la corteza permanente y la corteza fetal. Se ha sugerido la posibilidad de que la zona fasciculada proceda de esta
tercera capa. La zona glomerular y la zona fasciculada están presentes en el momento del nacimiento, pero la zona reticular no
puede identificarse hasta el final del tercer año.
En relación con el peso corporal, las glándulas suprarrenales del feto son entre 10 y 20 veces mayores que en una persona adulta,
son más grandes comparadas con los riñones. Estas glándulas suprarrenales grandes resultan del importante tamaño de la corteza
suprarrenal fetal, que produce los precursores esteroideos que utiliza la placenta para la síntesis de estrógenos. La médula
suprarrenal mantiene un tamaño relativamente pequeño hasta el nacimiento. Las glándulas suprarrenales disminuyen
rápidamente de tamaño a medida que la corteza fetal regresa durante el primer año. Las glándulas suprarrenales pierden
aproximadamente la tercera parte de su peso durante las primeras 2-3 semanas después del nacimiento, y no vuelven a recuperar
su peso original hasta el final del segundo año.

embrio SISTEMA URINARIO.pdf
 Estamos procesando este archivo...
Estamos procesando este archivo...
 Lamentablemente la previsualización de este archivo no está disponible. De todas maneras puedes descargarlo y ver si te es útil.
Lamentablemente la previsualización de este archivo no está disponible. De todas maneras puedes descargarlo y ver si te es útil.
Descargar
 Estamos procesando este archivo...
Estamos procesando este archivo...
 Lamentablemente la previsualización de este archivo no está disponible. De todas maneras puedes descargarlo y ver si te es útil.
Lamentablemente la previsualización de este archivo no está disponible. De todas maneras puedes descargarlo y ver si te es útil.