ELECTROCARDIOGRAMA NORMAL
Javiera Galea Fuentes. Licenciada en medicina
Vamos a partir:
✓ Definiciones y fisiología
✓ Como tomar un EKG
✓ Derivaciones
✓ Lectura de EKG paso a paso
✓ Artefactos
✓ Ondas y segmentos
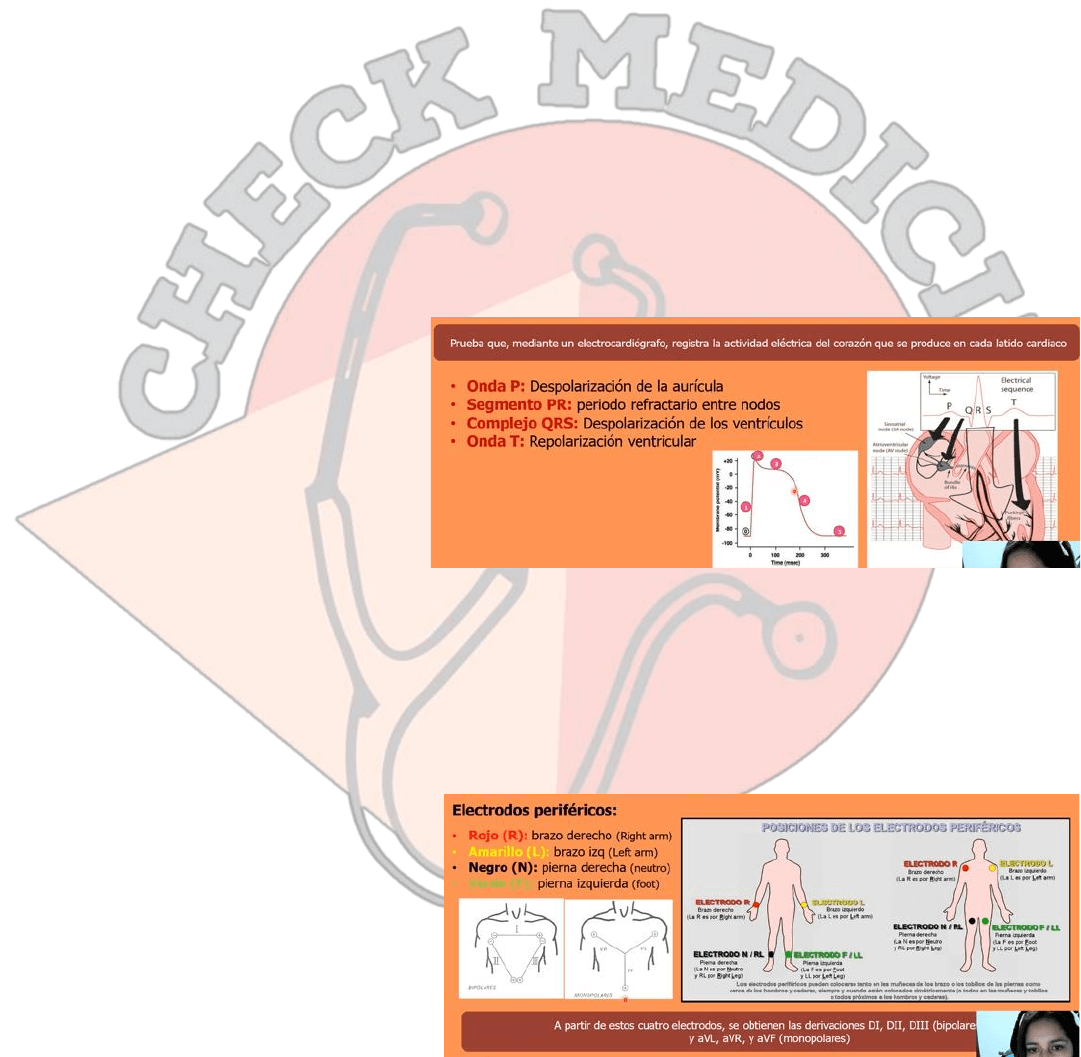
Definición y fisiología. El electrocardiograma es una prueba que mediante un electrocardiógrafo registra la actividad
eléctrica del corazón que se produce en cada latido. Acá tenemos un corazón humano donde vemos en la aurícula derecha
el nodo sinusal que es donde parte el impulso eléctrico se conduce a través de la aurícula al nodo atrio ventricular, baja
por el septum por el haz de hiz y luego se expande por las paredes de los ventrículos por la red de Purkinje.
Se va a traducir en lo que vemos acá que va a salir en el trazado del papel del electrocardiógrafo en varias ondas:
✓ ONDA P: despolarización de la
aurícula
✓ COMPLEJO QRS: Q onda negativa, R
positiva y S negativa que le sigue.
Corresponde a la despolarización de
los ventrículos
✓ ONDA T: repolarización de los
ventrículos
Acá tenemos una representación del potencial de membrana de los miocitos, esta su potencial de reposo en -90 al
despolarizarse llega hasta +20, luego ocurre la repolarización y la hiperpolarización hasta -90 nuevamente. En la fase de
reposo están todos los canales cerrados cuando ocurre un estímulo eléctrico y se genera la despolarización se abren los
canales de Na, cuando llegan al pique en el numero 2 se cierran los canales de Na y se abren los de Ca lo que permite que
se mantenga este impulso eléctrico y lleguemos a la fase de la meseta que es el numero 3 y tenemos también salida de K
lentamente y luego vamos a tener una salida de K rápida de la célula hiperpolarizando la membrana y volviendo a nuestro
potencial de reposo que seria el numero 5.
Como tomar un EKG. Vamos a partir por los
electrodos periféricos que son 4 estos se
posicionan en las extremidades del paciente
pueden ser proximales o distales y vienen
rotulados tanto con colores como letras para
darnos indicio de donde van. El color rojo viene
rotulado con una letra R va en el brazo derecho,
el electro viene rotulado con una letra L y can en
el brazo izquierdo, el electrodo verde va en el
pie izquierdo con la letra F y el electrodo negro con una N en el pie derecho. Estos 4 electrodos van a dar 6 derivaciones
que son las bipolares y monopolares, las bipolares van de un polo hacia otro serian DI, DII y DIII, y las derivaciones
monopolares que son la sumatoria del impulso eléctrico y son aVL, aVR y aVF.
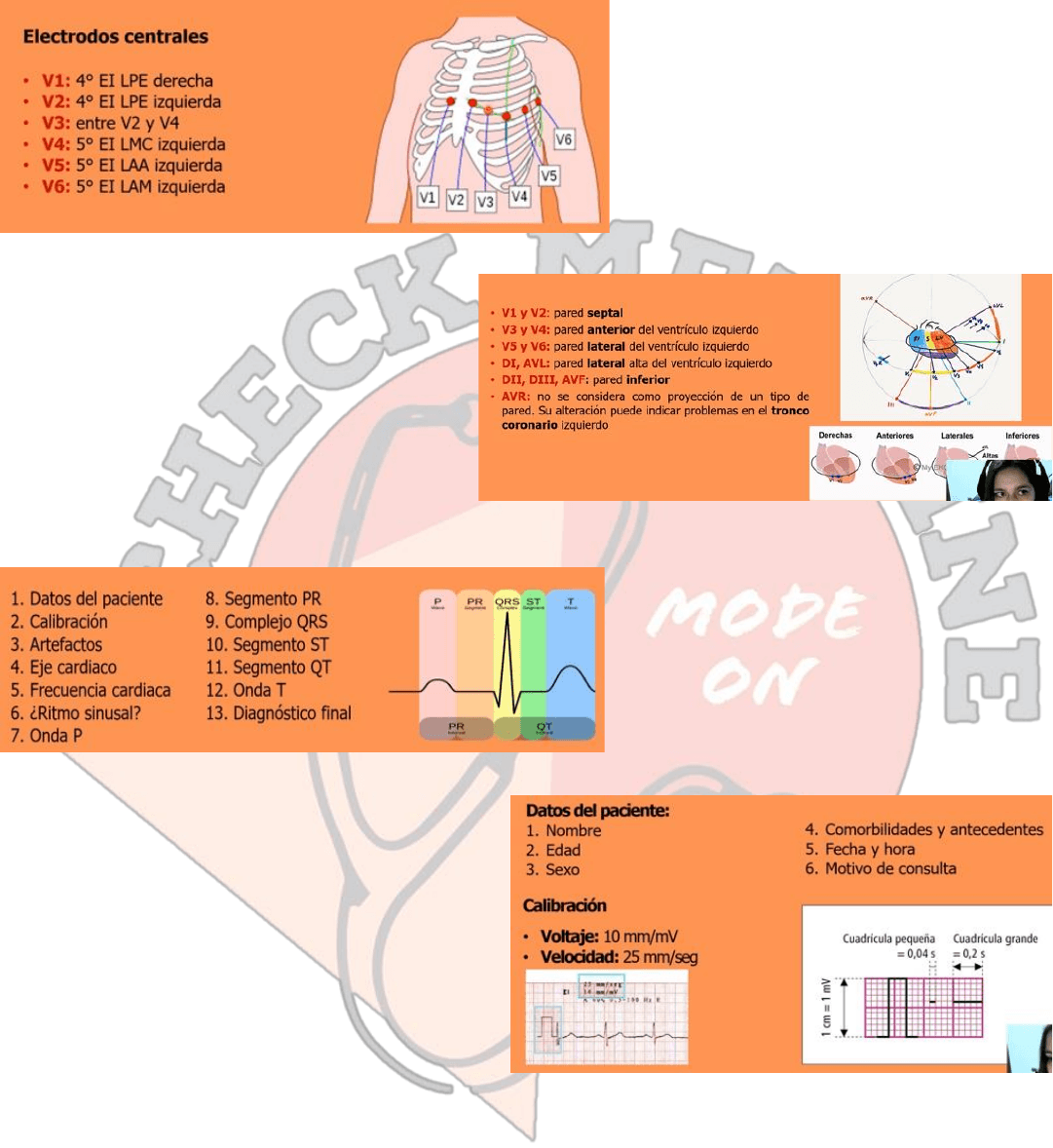
Luego tenemos los electrodos centrales que van
posicionados en el tórax del paciente van de V1 a
V6, pero pueden extenderse hasta V9 si
queremos ver las derivadas posteriores. Para
efectos de esta lase vamos a tomar hasta V6.
Derivadas. La idea de obtener estas derivadas
desde los electrodos que colocamos en el
paciente es por tener una visión tridimensional
del corazón para poder correlacionar lo que estamos viendo con el EKG hacia la clínica del paciente.
✓ Derivadas V1 Y V2: derivadas septales y se
van a correlacionar con lo que sucede en el
septum interventricular
✓ Derivadas V3 y V4: son las que nos ayudan a
ver la pared anterior del VI
✓ Derivadas V5 y V6: pared lateral del VI
✓ DI y AVL: pared lateral pero alta del VI
✓ DII, DIII y AVF: pared inferior
✓ AVR: no tiene una correlación con ninguna parte del corazón en especifico si se ve afectada lo mas probable es un
problema en el tronco coronario
Lectura del EKG. Son varios los puntos para llegar
a un diagnostico final, vamos a ir desglosando
punto por punto cada una de las partes del EKG
normal para luego irnos hacia lo patológico y
poder hacer la lectura mas rápida. Vamos a partir
por la onda P el segmento PR, el QRS, el segmento
ST, la onda T, el intervalo PR y el intervalo QT.
Datos y calibración. Primero tenemos que ver a quien le
estamos tomando el EKG. Tener el nombre del paciente,
la edad y sexo, no son las mismas comorbilidades y
antecedentes de un paciente que es hipertenso, uno que
tuvo un infarto o un paciente que no tuvo antecedentes.
Tiene que tener la fecha y la hora de la toma del examen
y el motivo de consulta no es lo mismo un paciente que
viene por chequeo general a un paciente que se esta
infartando. En la calibración el electro tiene una estándar
con un voltaje de 10mm/mv y una velocidad de
25mm/sg. Esto se grafica en el electro con este
cuadradito que tiene que ser un cuadradito grande de ancho y 2 de largo, si ven esto en el electro significa que esta con
la calibración estándar y podemos leerla con ella si no es así tenemos que adaptar nuestra visión a lo que nos indica la
calibración.
2 cuadritos grandes son 1cm y es 1mv, cada cuadrito pequeño son 0,04sg y cada cuadrito grande son 0,2sg o 200milisg.
Es importante para leer y calcular cosas en el electro.
Artefactos. Cuando ya tenemos trazos electrocardiográficos y nos lo pasan para leer lo primero que hay que hacer es ver
si están bien tomados, imaginen que tenemos el cuadradito de calibración 2x1 todo bien, pero encontramos que en DI
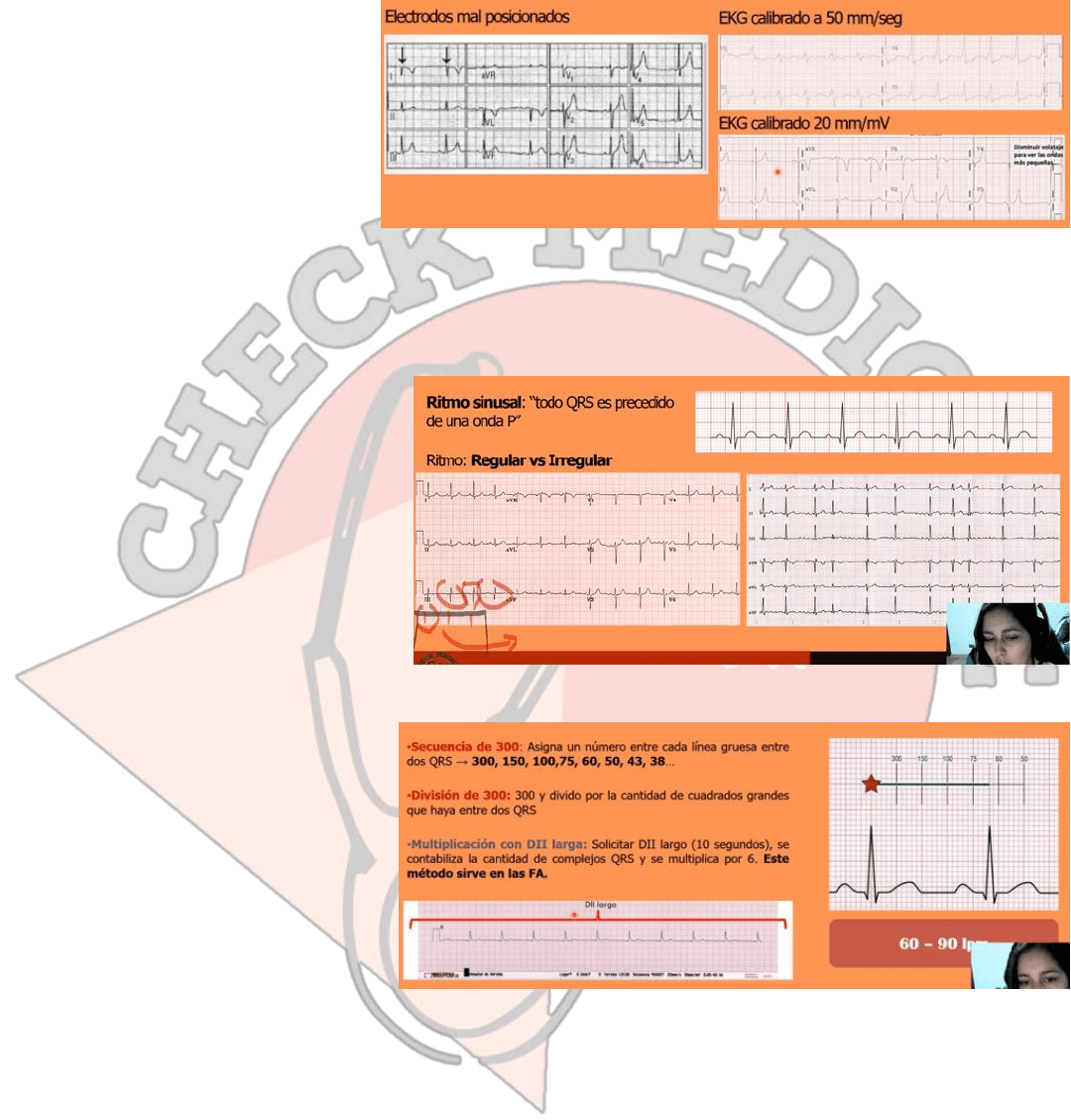
esta negativo el QRS y positivo en AVR significa que probablemente los electrodos estén mal posicionados o cambiaron el
del brazo derecho con el izquierdo. Hay que asegurarnos que fue tomado de la forma correcta o tomarlo nuevamente.
Para que un EKG este bien tomado
tenemos que fijarnos en DI que este
positivo el QRS y en AVR que este
negativo. Otro de los problemas que
podemos tener son los relacionados con
la calibración. Este esta calibrado a
50mm/sg estira el electro y podemos
sobre diagnosticar un bloqueo de rama o
una bradicardia, y este de acá esta calibrado con 20mm/sg y se solapan los QRS podemos sobre diagnosticar una
hipertrofia ventricular.
Ritmo. Ya teniendo un electro bien calibrado vamos a ver el ritmo lo primero que vamos a ver es si es sinusal o no, significa
que todo QRS sea presidido con una onda P o al revés que toda onda P conduzca un QRS. Como en la imagen tiene un
ritmo sinusal. Y luego tenemos que ver si es
regular o irregular, si es regular todos los QRS
se encuentran separados por la misma
cantidad de cuadraditos con espacio y si es
irregular con el que vemos acá a la derecha
estos dos están mas juntos que estos dos. Si
tenemos alguna duda de que un electro es o
no regular es tomar una hoja de papel hacer
una rayita en los 3 primeros QRS es ir
corriéndola hacia el lado.
Frecuencia cardiaca. Hay varias formas de hacerlo, pero les voy a explicar las 3 más fáciles:
✓ Usando 2 QRS que ojalá caigan en
una raya gruesa ambos o cerca de
ella, consiste en tomar el primer
QRS y luego ir asignándole
números a las rayitas siguientes: la
primera 300, la segunda 150, 100,
75, 60, 50 y así sucesivamente y
vamos a ver el segundo QRS y ver
donde cae esto no será 100%
exacto, pero podemos decir que es
aproximadamente en este caso 60 o 65 latidos por minuto, estoy hay que aprenderlo de memoria.
✓ Lo que pueden hacer es contar los cuadraditos por los que están separados los QRS y dividir 300 entre el numero
de cuadraditos que le van a dar exactamente estos números de acá arriba.
✓ Luego tenemos la multiplicación de los cuadrados sirve para ritmos irregulares cuando tenemos fibrilación
auricular que no podemos contar la diferencia de los QRS, vamos a solicitar un DII largo de al menos 10sg y se va
a contabilizar la cantidad de QRS y se multiplican por 6. En este caso serian 10 x 6: 60
Recordemos siempre que la frecuencia cardiaca es de 60-90 lpm, menos que eso una bradicardia y más una taquicardia
Eje cardiaco. Es hacia donde esta apuntando el ápex del corazón del ventrículo izquierdo, lo normal es que vaya de -90 a
-30. Y este redondo de 380 grados nos va a ayudar a denotar para donde este eje, para eso tenemos varios métodos:
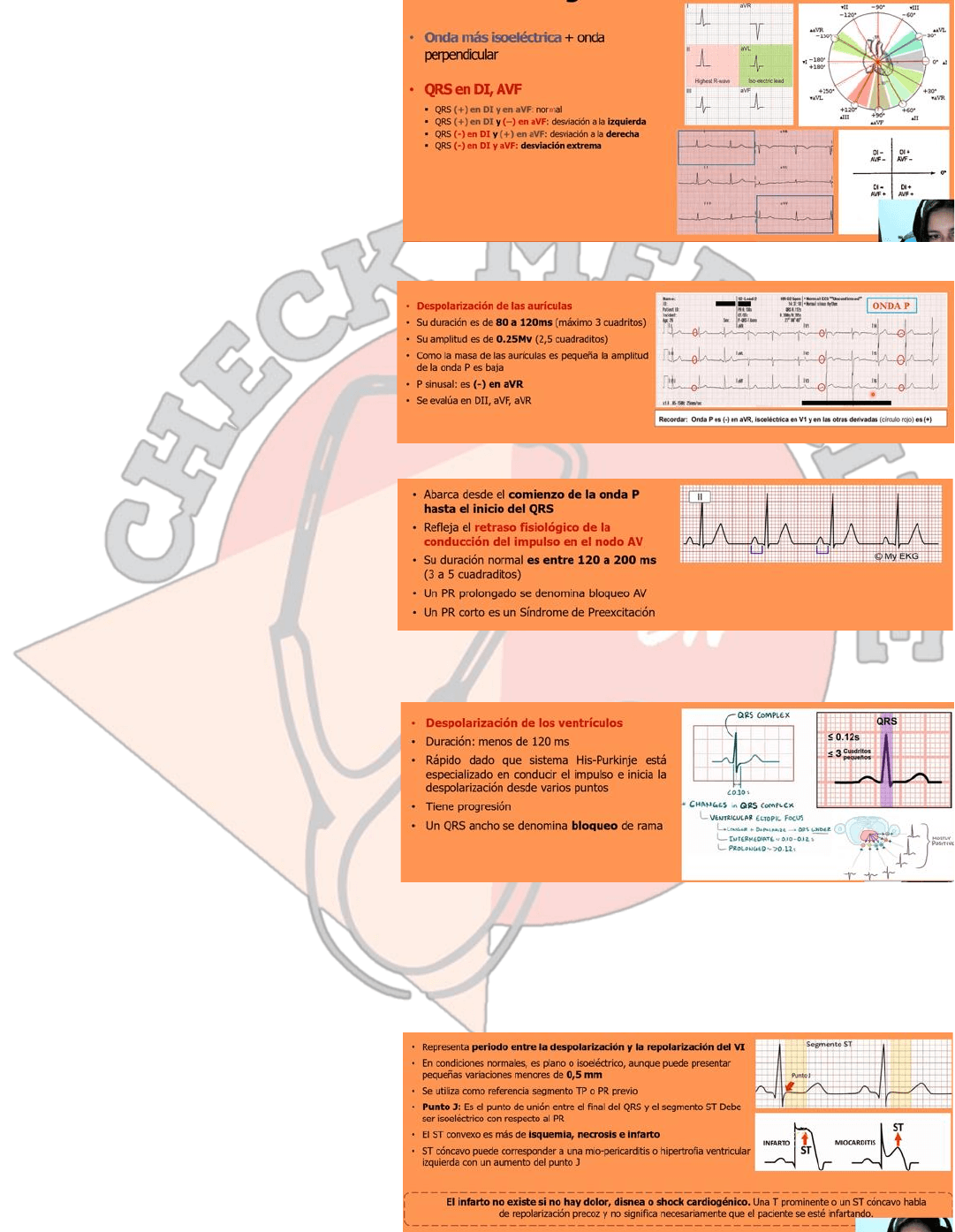
✓ Buscar la onda más isoeléctrica y luego
ver la onda que pasa perpendicular con
ella. La onda isoeléctrica se ve en donde
se vea los más negativo y positivo AVL es
la que es más isoeléctrica
✓ Hay que ubicar QRS en DI y en AVF y ver
si esta positivo o negativo.
ONDA P. es la despolarización de las aurículas.
Dura normalmente de 80 a 120ms o 3 cuadritos
pequeños, su amplitud es de 0.25mv o 2,5 cuadritos.
Como la masa de las aurículas es pequeña de
miocitos la onda P siempre será más pequeña
que el complejo QRS ya que los ventrículos
albergan la mayor cantidad de miocitos del
corazón. La P sinusal es negativa en AVR, positiva
en las otras derivadas y se evalúa de mejor forma
en DII, AVF, AVR.
SEGMENTO PR. Va desde el inicio de la onda P
hasta el inicio del QRS, uno de los errores mas
comunes es que lo midamos desde el final de la
onda p hasta el inicio del QRS solamente y hay
que acordarse de que va desde el inicio. Refleja
el retraso fisiológico de la conducción del
nódulo AV, es fisiológico. Su duración va de entre 120 a 200ms de 3 a 5 cuadritos, un PR prolongado se denomina bloqueo
AV y un PR es un síndrome de preexcitación el mas conocido es el del Wolff Parkinson White.
COMPLEJO QRS. Representa la despolarización
de los ventrículos, dura menos de 120ms o sea
menos de 3 cuadritos pequeños porque el
sistema his-purkinje esta especializado en la
conducción eléctrica y va a generar la
despolarización de ambos ventrículos desde
varios puntos, generando que la conducción del
impulso sea mucho más rápida, tiene una
progresión de v1 a v6 suele ser una R pequeña en v1, una S más grande o más profunda en v1 y se va generando más
grande la R hasta v6 y más pequeña la S, es una progresión normal del complejo y se puede ver afectada en los bloqueos
y cuando tenemos un QRS ancho se denomina bloqueo de rama dado que un lado de los ventrículos no esta conduciendo
correctamente el impulso y el otro lado tiene que compensarlo pero se va a demorar mas generando que se vea un QRS
mas ancho.
SEGMENTO ST. Va desde el final del QRS hasta el
inicio de la onda T, suele ser isoeléctrica o planito
puede tener variaciones mínimas de 0,5 mm,
para ver si esta elevado no podemos tomar un
segmento ST compararlo con uno anterior o con
el segmento PR de la misma onda, este segmento
tiene el punto J que es el punto de inflexión entre
el cambio del QRS al segmento ST y es el que

vamos a utilizar para ver si esta elevado o no el segmento ST, si esta elevado puede deberse a un infarto o una miocarditis
o pericarditis y si esta deprimido puede ser por una inclinación o por un infarto sin supra. Si esta elevado de una forma
cóncava en una miocarditis o pericarditis y si esta de forma convexa es apremiante para la vida del paciente lo más
probable es que se trate de un infarto. Lo importante de esto es que el infarto hay que relacionarlo con la disnea.
INTERVALO QT. Es un poco mas complejo de
visualizar va desde el inicio del QRS hasta el final
de la onda T, es todo el espacio que se da desde
la contracción ventricular hasta la repolarización
lo normal es que sea menos de la mitad de ciclo
cardiaco. Sus valores van a depender de la edad,
frecuencia cardiaca, sexo, entre otros factores.
En hombres es un poquito mas bajo se permite
hasta 440ms y en las mujeres hasta 460ms, es importante corregir el QT dado que se acorta a mayor frecuencia y se alarga
a menor frecuencia, existen 3 formulas para corregir el QT (diapositiva), lo importante de esto es que una prolongación
de QT puede generar una torsión de punta que es una fibrilación ventricular, una taquicardia ventricular que puede
generar una muerte súbita.
ONDA T. corresponde a la repolarización de los
ventrículos, siempre va hacia el mismo lado del
QRS y si las deflexiones no coinciden es que puede
haber un problema de la despolarización por
ejemplo un bloqueo de rama izquierda. El ion mas
importante es el potasio y por ende se va a alterar
la onda T en las alteraciones de este. Y también
podemos ver la aparición de la onda U se toma
como parte del electro cardiograma pero no
siempre es visible y se hace visible cuando se aplana la onda T como se puede ver en el caso de la hipocalemia, la onda U
no se sabe bien cual es su origen podría ser alguna polarización retardada de la fibras de Purkinje o una despolarización
retardada de alguna de los miocardiocitos, puede ser resultante de la fuerza que hacen los ventrículos para contraerse o
de la repolarización del musculo, no esta claro el origen.
ELECTROCARDIOGRAMA PATOLÓGICO
Alteraciones de la onda P no sinusal. Vamos a
tener 2: la fibrilación auricular y el flutter
auricular donde no vamos a encontrar onda P en
los trazados del EKG.
La fibrilación auricular es la arritmia mas
frecuente, se denomina con un ritmo
irregularmente irregular debido a que tiene QRS
irregulares y además tenemos estas ondas F
como aserruchadas así unas más grandes que
otras y separadas unas de otras con distintos intervalos. La velocidad de esto va a ser de entre 300-500 lpm y se da por
focos ectópicos además de nodo sinusal, el nodo sinusal esta generando impulsos hacia el nodo atrioventricular pero
además focos ectópicos en varios sitios de la aurícula generando impulsos hacia el nodo, por ende vamos a tener una
frecuencia aumentada de la aurícula pero no todos estos impulsos son capaces de despolarizar el ventrículo, tenemos un
filtro entre estos impulsos qué están llegando desde la aurícula y da como resultado estos QRS irregulares.
El flutter auricular vamos a ver ondas en serrucho los QRS son regulares, van a estar equidistantes unos de otros y también
vamos a ver una onda T y P solapadas por ende tenemos estas onditas que son como iguales unas de otras, esta velocidad
es un poquito más baja está en 200-300 lpm.
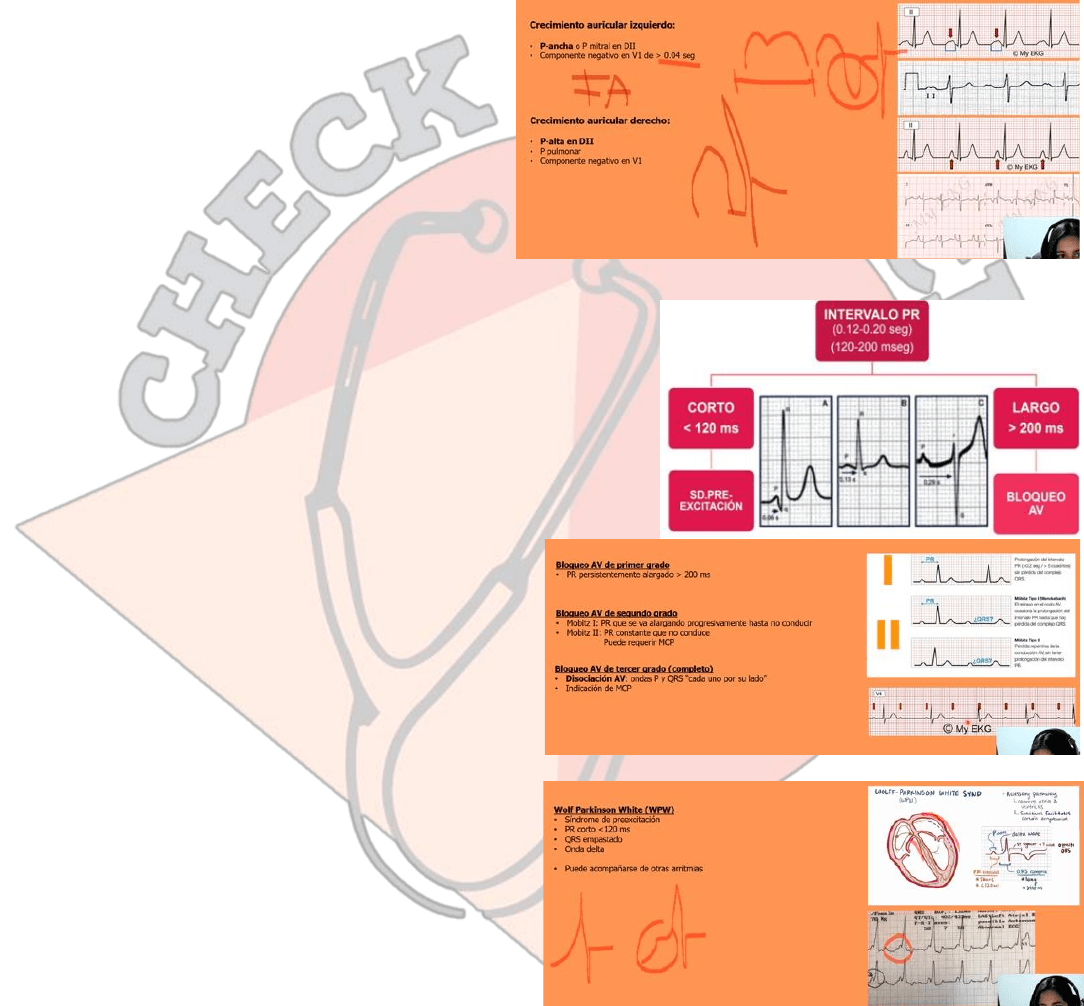
Alteraciones de la onda P sinusal. se dividen en 2: por crecimiento auricular izquierdo y crecimiento auricular derecho, se
pueden dar por FA, o por alguna afección pulmonar.
En el crecimiento auricular izquierdo vamos a tener una P ancha o una P mitral que es como una letra m, que además de
ser de mas de 120ms va a tener esta pequeña muesca y
podemos tener un componente negativo en v1 que sea
como así seguido de un QRS donde la parte negativa va
a durar mas que 0,04sg y vamos a visualizar esta
morfología de acá.
En el crecimiento auricular derecho vamos a tener una
P alta en DII seguido de QRS y se le denomina p
pulmonar ya que se da en hipertensión pulmonar y
también podemos tener un componente negativo en v1.
Alteraciones PR. Su duración normalmente es de 120-200ms, si es corto
tenemos un síndrome de preexcitación y si es largo tenemos un bloqueo
auriculoventricular.
Partiendo por los bloqueos AV tenemos:
✓ De primer grado: PR persistentemente alargado mayor a 200ms
✓ Segundo grado: se va a dividir en mobitz I en el que se va
alargando progresivamente el PR hasta no conducir y mobitz II
que es un PR que de repente no va a conducir.
Puede requerir marcapaso ya que tiene mayor
riesgo de arritmia
✓ Tercer grado o completo: disociación completa AV,
ondas P y complejo QRS cada uno por su lado, pero
son equidistantes. Indicación de marcapaso.
Alteraciones de PR corto tenemos el síndrome de
preexcitación
✓ Wolff Parkinson White, síndrome congénito.
Genera una vía accesoria para la despolarización
del ventrículo se denota a un PR corto menor a
120ms con un QRS empastado. Genera disnea y
taquicardia.
Alteraciones del QRS. Tenemos:
1. Alteraciones del eje cardiaco
2. Hipertrofia del VI
3. Bloqueos de rama (der e izq)
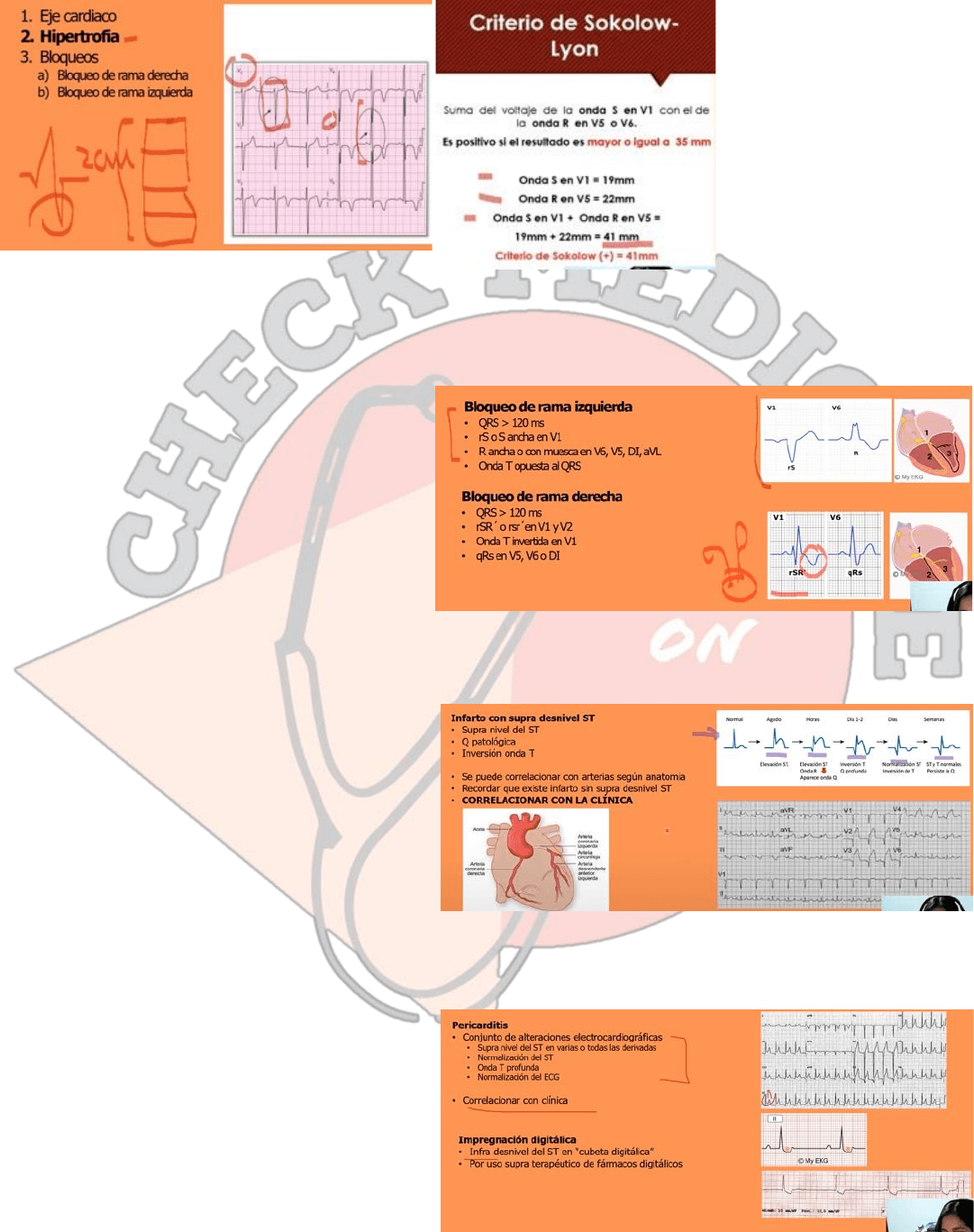
Para decir que un paciente
tiene hipertrofia del VI
utilizamos los criterios de
Sokolow – Lyon
✓ Boqueo de rama izquierda: tenemos un QRS prolongado mayor a 120ms y vamos a tener esta morfología en el
QRS una r muy pequeña y una s prominente en v1 y vamos a tener una r mascada en v6. Recordemos que de v1 a
v6 tiene una progresión lógica donde se va a
agrandando la r y achicando la s pero en este
caso no se va a dar, y además la onda T va a
ser opuesta al QRS.
✓ Bloqueo de rama derecha: de misma forma
hay un retraso en la despolarización del
ventrículo derecho por un bloqueo en el
sistema his-purkinje y va a quedar a cargo el
lado izquierdo. Generando también un QRS
ancho de mayor de 120ms con esta morfología una r pequeña con una s y una r más prominente en v1 y v2 y en
v6 podemos ver una q una r grande y una s más prominente de cómo debería ser en v6. Se llama también
alteración en oreja de conejo ya que lo asimila, también podemos ver una T invertida en v1.
Alteraciones ST. Vamos a encontrarnos con el infarto
en supra desnivel del ST, se va a dar por una elevación
del segmento ST y una Q patológica, va tener una
progresión lógica tenemos acá el EKG normal, en el
agudo tenemos una elevación del ST, tenemos donde
aparece la onda Q, una inversión de la onda T con una
Q profunda, luego se normaliza el segmento ST pero
persiste la onda T invertida y luego tenemos una
regresión hacia la normalidad del EKG pero persiste una q patológica que lleva a significar que en ese segmento hay
necrosis. Esto se puede correlacionar con la anatomía, tenemos la irrigación del corazón que es de la aorta las primeras
ramas que da son las coronarias (recordar la anatomía). No olvidemos correlacionar con la clínica un infarto no existe sin
dolor, disnea o shock cardiogénico.
Otra de las alteraciones del ST es la pericarditis que
da un conjunto de alteraciones electrocardiográficas
que va a ser apreciativas durante la clínica del
paciente. Lo primero que va a dar es una elevación
difusa del segmento ST recordemos que va a ser
cóncavo, luego va a tener una normalización del ST,
una onda T profunda y luego una normalización
completa del EKG, esta corrección no ocurre en el
infarto esta es una manera de diferenciarlo, lo otro siempre es la clínica. Un paciente que esta cursando con pericarditis

va a tener compromiso del estado general, fiebre, puede tener disnea y la presión torácica va a ser de menos intensidad
y además se va a aliviar con la inclinación hacia adelante.
La impregnación digitálica también va a dar alteraciones del ST, pero va a dar un infra desnivel con una cubeta digitálica,
es esto que visualizamos acá (diapositiva), se da por un uso supra terapéutico de los fármacos digitales puede pasar en
pacientes con enfermedad renal.
Alteraciones del QT. Varias etiologías: la primera es congénito o sea que el paciente nazca con esta alteración, alteraciones
hidroelectrolíticas, los mas importante van a ser los fármacos mas de 150 fármacos generan prolongación del QT y
últimamente se ha visto que la infección por COVID-19 también puede generar una alteración en el QT. La prolongación
del QT puede generar una torsión de punta
hasta muerte clínica.
Acá les deje un caso clínico (diapositiva) lo
mas probable que haya sucedido es que la
paciente hizo una prolongación del QT, una
torsion de punta, una fibrilación
ventricular y una muerte súbita. Por los
fármacos que prolongan el QT por ende
además de una paciente añosa,
deshidratada con posible cardiopatía de base. Para evitar que esto suceda tenemos que tener en cuenta que los farmacos
que dejamos no son inocuos y evitar la polifarmacia.
Alteraciones onda T. el ion que es mas importante es el potasio por ende vamos a hablar de hiperkalemia e hipokalemia.
En la hiperkalemia vamos a ver T altas y picudas
que generan un alto riesgo de arritmia ventricular,
partiendo por la fibrilación ventricular,
taquicardia ventricular y muerte súbita. Esto
ocupa tratamiento hiokalemiante de inmediato,
suele darse en paciente con potasio sobre 6 o 7 lo
primero que debemos hacer es darle gluconato de
calcio para estabilizar la membrana.
En la hipokalemia vamos a ver una onda T aplanada, suele darse en hipokalemia severa y es indicador de dar potasio
endovenoso puede ser por vía periférica o por vía central.
Eso es todo muchas gracias por su atención, espero que la clase sea de su ayuda.

Electrocardiograma normal.pdf
 Estamos procesando este archivo...
Estamos procesando este archivo...
 Lamentablemente la previsualización de este archivo no está disponible. De todas maneras puedes descargarlo y ver si te es útil.
Lamentablemente la previsualización de este archivo no está disponible. De todas maneras puedes descargarlo y ver si te es útil.
Descargar
 Estamos procesando este archivo...
Estamos procesando este archivo...
 Lamentablemente la previsualización de este archivo no está disponible. De todas maneras puedes descargarlo y ver si te es útil.
Lamentablemente la previsualización de este archivo no está disponible. De todas maneras puedes descargarlo y ver si te es útil.