1
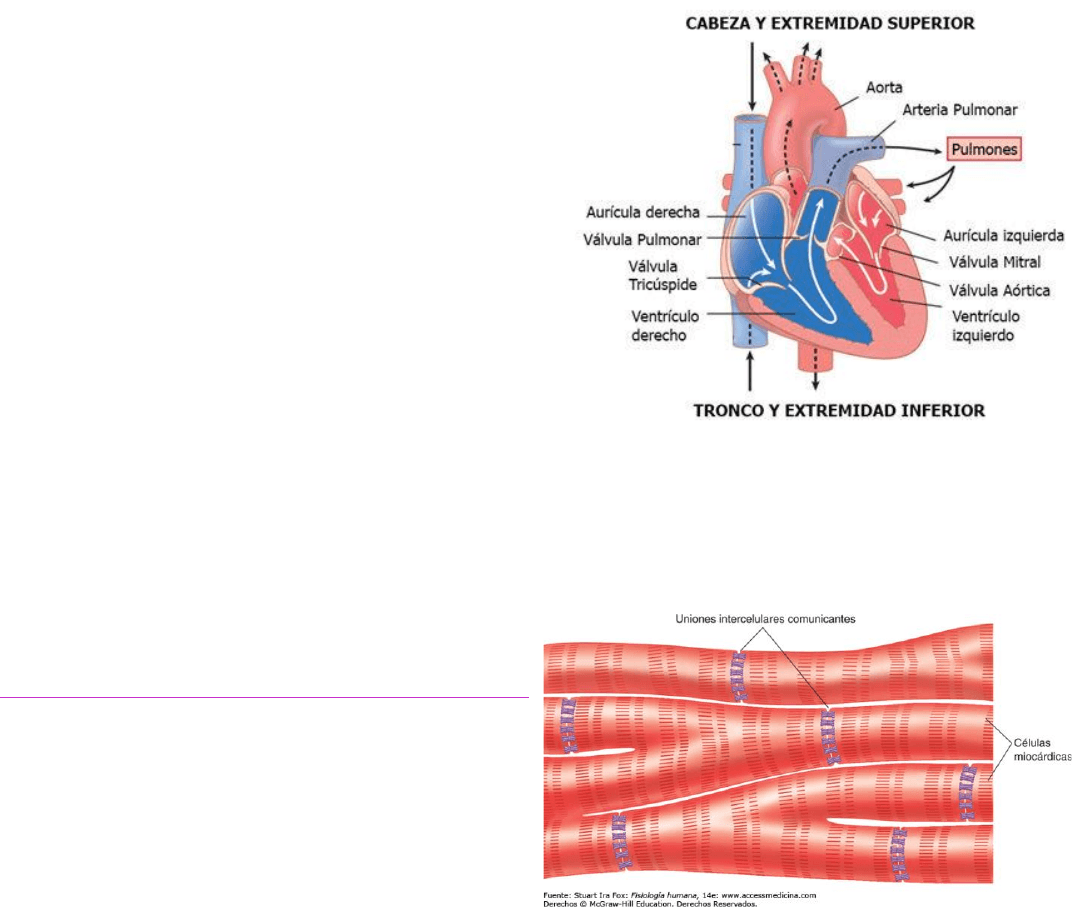
corazón
musculo cardiaco
Formado por tres tipos de músculos:
• M. auricular.
• M. ventricular.
• Fibras musculas especializadas de
excitación y conducción.
Los primeros dos son similares al esquelético
excepto por la duración de la contracción que
es mayor.
Las fibras musculares se contraen débilmente porque contienen pocas fibrillas
contráctiles. Pero presentan descargas eléctricas rítmicas automáticas en forma de
potencial de acción.
anatomía fisiológica
las fibras se dividen, se vuelven a combinar
y se separan de nuevo. Musculo estriado
cardiaco.
Contiene miofibrillas de actina y miosina.
Dispuestas una al lado de la otra,
cumpliendo la funcion de realizar la contracción muscular.
El musculo cardiaco cuenta con discos intercalados, las cuales son membranas celulares
que separan las células musculares cardiacas individuales entre sí. En cada disco las
membranas se fusionan formando uniones comunicantes, las cuales permiten una difusión
rápida.
¿Por qué se dice que el M. cardiaco es un sincitio?
Porque contiene muchas células musculares cardiacas interconectadas entre sí,
permitiendo que cuando una de ellas se excita, el potencial de acción se prepaga en todas
a través de las uniones comunicantes.
2
Hay dos tipos de sincitios:
• Sincitio auricular
Formando las paredes de las dos aurículas.
• Sincitio ventricular
Formando las paredes de los dos ventrículos.
Las aurículas están separadas de los ventrículos por un tejido fibroso que rodeo las
válvulas auriculoventriculares. El cual sirve para conducir el potencial de la aurícula al
ventrículo.
La división del M. cardiaco en dos sincitios permite que la contracción de las aurículas
ocurre en pequeños intervalos antes de la ventricular.
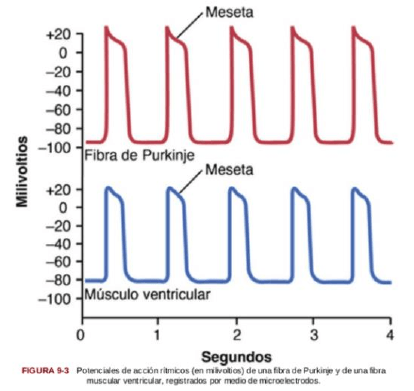
potenciales de acción m. cardiaco
Promedio: 105 mV, lo que significa que el potencial
intracelular es de -85 Mv, entre los latidos +20 mV
durante cada latido.
Luego de la espiga la membrana permanece
despolarizada durante 0,2s provocándose la meseta.
Cuando finaliza la meseta ocurre la repolarización.
Lo que logra la meseta es que la contracción dure 15
veces más.
El PA esta producido por la apertura de dos tipos de
canales:
• Canales rápidos de sodio (iguales a los del M. esquelético).
• Canales lentos de calcio-sodio.
Se abren con mayor lentitud pero permanecen abiertos durante varias decimas de
segundos, fluyendo gran cantidad de iones calcio y sodio, manteniendo un periodo
prolongado de despolarización ocasionando la meseta.
Luego del inicio del PA la permeabilidad de la membrana a los iones de potasio disminuye
cinco veces. Esta disminución se debe al exceso de flujo de entrada de calcio a través de
los canales de calcio.
3
Al disminuir la permeabilidad disminuye el flujo de salido de iones de potasio+ durante la
meseta, impidiendo el regreso rápido de voltaje del PA a su nivel de reposo.
Se cierran 0,2 a 0,3s después los canales lentos de calcio-sodio interrumpiendo el flujo de
iones calcio y sodio, aumentando la permeabilidad a los iones de potasio, volviendo a su
nivel de reposo.
velocidad de conducción de las señales
Fibras musculares auriculares y ventriculares: 0,3 a 0,5 m/s
Fibras de Purkinje hasta 4 m/s permitiendo una conducción razonablemente rápida.
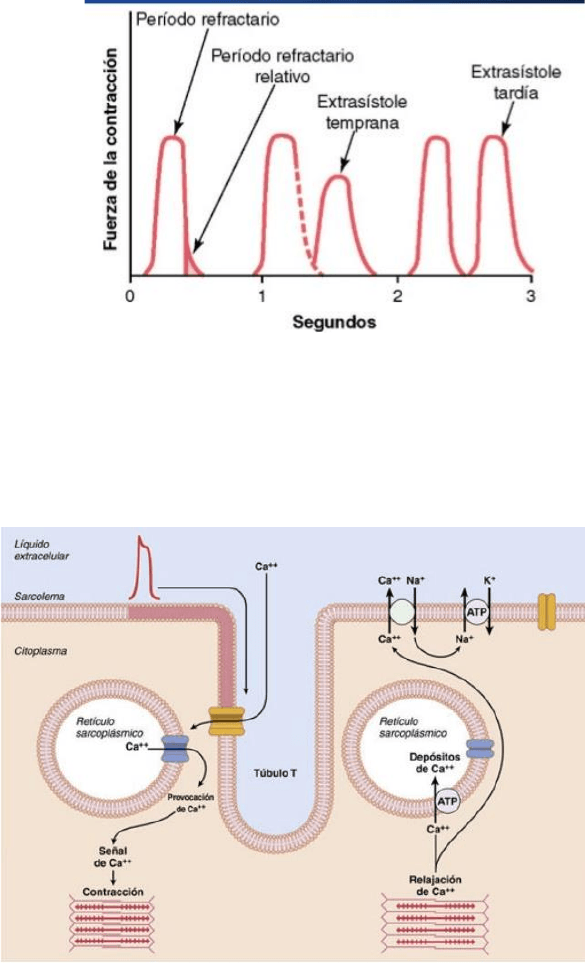
periodo refractario
Intervalo de tiempo durante el cual un impulso
cardiaco normal no puede reexcitar una zona ya
excitada de M.C. PR normal del ventrículo 0,25 a
0,30s.
El periodo refractario relativo adiciona 0,05s,
durante el cual es más difícil de lo normal excitar el
M, pero se logra con una señal excitadora muy
intensa (extrasístole temprana).
acoplamiento excitación-contracción
Mecanismo por el cual el PA hace que las miofibrillas del musculo se contraigan.
Propagándose hacia el interior de la fibra muscular cardiaca a lo largo de la membrana de
los túbulos T.
1. Los PA de los túbulos T actúan sobre los
túbulos sarcoplásmicos longitudinales
produciendo la liberación de iones calcio
hacia el sarcoplasma.
2. Luego estos iones calcio se difunden hacia
las miofibrillas catalizando reacciones
químicas, favoreciendo el desplazamiento
de los filamentos de actina y miosina
produciendo la contracción.

4
3. El calcio que ingresa a la célula activa los canales de liberación de calcio o canales de
receptore de rianodina, ubicados en la membrana del retículo sarcoplásmico.
4. iones calcio del sarcoplasma se une con la troponina para iniciar la formación y
contracción del puente transversal.
Túbulos T: sin el calcio proveniente de los mismos la fuerza de contracción sería mucho
menor por que el R. sarcoplásmico no esta tan desarrollado y no almacena tantos iones
calcio. Además en el interior de ellos encontramos gran cantidad de mucopolisacáridos
con carga negativa que se unen a una abundante reserva de los iones calcio
manteniéndolos disponibles para su difusión al interior de la fibra muscular.
La fuerza de contracción depende de la concentración de iones calcio en los líquidos
extracelulares. Por esta razón lo túbulos T atraviesan la membrana celular hacia los
espacios extracelulares, permitiendo que el mismo liquido EC que está en el intersticio del
M.C. se introduzca en los túbulos T.
Al final de la meseta se interrumpe el flujo de entrada de iones de calcio hacia el interior.
Los iones de calcio del sarcoplasma se bombean hacia el exterior (R. sarcoplásmico y
espacio de túbulos T- LIQUIDO EXTRACELUALAR) con la ayuda de la bomba de
calcio ATPasa y un intercambiador de sodio-calcio, el cual hace entrar al sodio el cual
luego es transportado hacia fuera por la bomba sodio-potasio ATPasa.
Duración de la contracción: 0,2 M. auricular y 0,3 M. ventricular.
ciclo cardiaco
Son los fenómenos que se producen desde el comienzo de un latido cardiaco hasta el
comienzo del siguiente. Cada ciclo es iniciado espontáneamente por un PA en el nódulo
sinusal, localizado en la pared supero lateral de la aurícula derecha.
El PA viaja desde allí por ambas aurículas y luego a través del haz AV hacia los
ventrículos. En este proceso hay un retraso de mas de 0,1s. permitiendo que la aurícula se
contraiga antes que los ventrículos.
En conclusión las aurículas actúan como
bombas de cebado para los ventrículos.
Síndrome secundario al funcionamiento anómalo del nodo sinusal que condiciona una
frecuencia anormal en ritmo sinusal, siendo demasiado lenta para las necesidades
fisiológicas, lo que provoca síntomas clínicos o arritmias. Las alteraciones del
automatismo y de la conducción sinoauricular pueden ser transitorias o permanentes
5
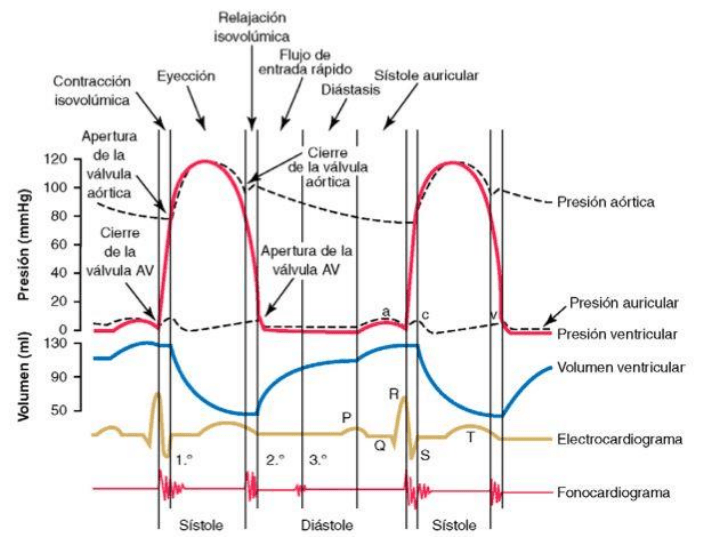
diástole y sístole
Diástole relajación.
Sístole contracción.
La duración del ciclo cardiaco
total es el valor inverso de la
frecuencia cardiaca.
Las tres curvas superiores
muestran los cambios de la
presión de la aorta en el
ventrículo y aurícula izquierda.
La cuarta curva los cambios del
volumen ventricular izquierdo.
efecto de la frecuencia cardiaca en la duración del ciclo cardiaco
cuando aumenta la frecuencia cardiaca disminuye el ciclo cardiaco. Decreciendo además
la duración del PA y el periodo de contracción.
El corazón que late a una frecuencia muy rápida (sístole 0,65) no permanece relajado el
tiempo suficiente para permitir un llenado completo de las cámaras cardiacas antes de la
siguiente contracción.
relación de electrocardiograma con el ciclo
• Ondas P
Producidas por la propagación de la despolarización de las aurículas, es seguida por la
contracción auricular produciendo una ligera elevación de la curva de presión auricular.
• Ondas QRS
Ocurren 0,16 que las P, por consecuencia de la despolarización eléctrica de los ventrículos,
comenzando su contracción, elevándose la presión ventricular.
• Onda T ventricular
Representando la fase de repolarización de los ventrículos, cuando las fibras comienzan a
relajarse de las fibras musculares ventriculares.
funcion de las aurículas como bombas de cebado
Aumentan la eficacia del bombeo ventricular hasta un 20%. Igualmente es capaz de
seguir funcionando sin esta eficacia ya que bombea más del 300 y 400% de sangre.
6
Por esa razón si las aurículas dejan de funcionar es poco probable que se observe esta
diferencia salvo que la persona haga un esfuerzo produciéndose una disnea (insuficiencia
cardiaca).
cambios de presión en las aurículas
• Onda a
Producida por la contracción auricular. Habitualmente la P. auricular derecha aumenta
de 4 a 6mmHg y la P. auricular izquierda aumenta de 7 a 8mmHg.
• Onda c
Producida cuando los ventrículos comienzan a caerse principalmente por la protrusión de
las válvulas AV retrógradamente hacia las aurículas debido al aumento de presión de los
ventrículos.
• Onda v
Producido hacia el final de la contracción ventricular, debido al flujo lento de sangre
hacia las aurículas desde las venas mientras que las válvulas AV permanecen cerradas
durante la contracción ventricular.
1. Luego se abren las válvulas AV.
2. Sangre almacena de las aurículas fluye hacia los ventrículos.
3. La onda v desaparece.
funcion de los ventrículos como bombas
llenado de los ventrículos durante la diástole
1. Ocurre la sístole ventricular.
2. Se acumulan grandes cantidades de sangre en aurícula derecha e izquierda, debido
a que las válvulas AV están cerradas.
3. Finaliza la sístole.
4. Disminuye la presión ventricular.
5. Ocurre un aumento moderado de presión, generado por las aurículas durante la
sístole ventricular.
6. Se abren las válvulas AV.
7. Fluye la sangre hacia los ventrículos.
El periodo de llenado rápido de los ventrículos ocurre durante el primer tercio de la
diástole.
Durante el tercio medio fluye una pequeña cantidad de sangre.
7
Durante el ultimo tercio de la diástole se contraen las aurículas aportando un impulso
adicional al flujo de entrada de sangre hacia los ventrículos (funcion bomba de cebado).
vaciado de los ventrículos durante la sístole
periodo de contracción isovolumétrica (isométrica)
1. Comienza la contracción ventricular.
2. Aumenta la presión ventricular.
3. Ocurriendo el cerrado de las válvulas AV.
Luego es necesario de 0,02 a 0,03s para que el ventrículo acumule la presión suficiente
necesaria para poder abrir las válvulas AV semilunares (aortica y pulmonar) contra las
presiones de la aorta y la arteria pulmonar.
En ese periodo de 0,02 a 0,03 ocurre la contracción isovolumétrica, que es la contracción
ventricular, pero no el vaciamiento. Produciendo un aumento de la tensión en el musculo
con un acortamiento nulo de las fibras musculares.
periodo de eyección
1. Aumenta la presión ventricular izquierda por encima de 80mmHg.
2. Se abren las válvulas semilunares.
3. Comienza la salida de sangre de los ventrículos, un 70% del vaciado de la sangre
durante el primer tercio de eyección (PERIODO DE EYECCION RAPIDA). El
30% restante del vaciado durante los dos tercios finales (PERIODO DE
EYECCION LENTA).
periodo de relajación isovolumétrica (isométrica)
1. Finaliza la sístole.
2. Ocurre la relajación ventricular
3. Disminuyen las presiones intraventriculares derecha e izquierda.
4. Las presiones elevadas de las grandes arterias (llenas de sangre procedente de los
ventrículos contraídos) empujan la sangre de nuevo hacia los ventrículos.
5. Ocurre el cierre de las válvulas aortica y pulmonar.
6. Ocurre el periodo de relajación isovolumétrica. Donde durante 0,03 a 0,06s el M.C.
sigue relajándose pero sin modificar el volumen ventricular.
7. Mientras tanto, disminuyen las presiones interventriculares.
8. Se vuelven a abrir las válvulas AV, para comenzar un nuevo ciclo.
volumen telediastólico, volumen telesistólico y volumen sistólico.
volumen telediastólico: aumento aprox de 110 a 120ml del llenado normal de cada uno de
los ventrículos durante la diástole. La fracción que es propulsada se denomina fracción de
eyección que es aprox un 60%.
8
Volumen sistólico: disminución de aprox 70ml del volumen de los ventrículos, a medida
que se vacían durante la sístole.
Volumen telesistólico: volumen restante de aprox 40 a 50ml que queda en cada uno de los
ventrículos.
funcion de las válvulas
válvulas
auriculoventriculares
Las válvulas tricúspide y mitral
(AV) impiden el flujo retrogrado de
sangre desde los ventrículos hacia
las aurículas durante la sístole.
Las válvulas aortica y pulmonar
(semilunares) impiden el flujo
retrogrado desde las arterias aorta y pulmonar hacia los ventrículos durante la diástole.
Ambas se abren y cierran pasivamente.
Se cierran cuando un gradiente de presión retrograda empuja sangre hacia atrás.
Se abren cuando un gradiente de presión anterógrada fuerza la sangre en dirección
anterógrada.
funcion de los músculos papilares
Los M. papilares se unen a los velos de las válvulas AV mediante cuerdas tendinosas.
Estos se contraen cuando se contraen las paredes ventriculares pero no contribuyen al
cierra de las válvulas.
Su funcion es tirar de los velos de las válvulas hacia adentro (ventrículos) impidiendo que
protruyan demasiado hacia las aurículas durante la contracción ventricular.
válvula aortica y pulmonar
funcionan de manera diferentes a la AV debido a:
• Cuentan con orificios mas pequeños, es decir que la velocidad de eyección de la
sangre es mayor.
• Debido al cierre y eyección rápidos están sometidas a una abrasión mecánica
mucho mayor.

9
• No cuentan con soporte de cuerdas tendinosas (Papilares) por esa razón es necesario
que estén situadas sobre una sabe de tejido fibroso fuerte y muy flexible para que
resista la tensión física adicional.
Luego de finalizar la sístole el ventrículo izq. deja de impulsar sangre y se cierra la
válvula aortica, las paredes elásticas de las arterias mantiene una presión elevada incluso
durante la diástole.
Produciéndose la incisura en la curva de presión aortica.
1. Ocurre cuando se cierra la válvula aortica, producida por un corto periodo de flujo
retrógrado de sangre inminente, seguido de la interrupción súbita de flujo
retrogrado (se corta completamente).
2. Disminuye lentamente la presión en el interior de la aorta durante toda la sístole.
Debido a que la sangre almacenada en las arterias elásticas fluye a través de los
vasos periféricos de nuevo hacia las venas.
relación con los tonos cardiacos con el bombeo
cardiaco
Primer tono cardiaco: ocurre cuando se contraen los ventrículos, se oye un ruido
producido por el cierre de las válvulas AV. Tono bajo y prolongado.
Segundo tono cardiaco: ocurre cuando se cierran las válvulas aortica y pulmonar al final
de sístole, se oye un golpe seco y rápido.
Generación de trabajo cardiaco
• Trabajo sistólico
Es la cantidad de energía que el corazón convierte en trabajo durante cada latido
mientras bombea sangre hacia las arterias.
• Trabajo minuto
Es la cantidad total de energía que se convierte en trabajo en 1min (igual al trabajo
sistólico multiplicado por la frecuencia cardiaca por minuto.
Esto se utiliza de dos maneras:
1. Trabajo externo o volumen-presión: La mayor proporción para mover la sangre
desde las venas de baja presión hacia las arterias de alta presión.
10
2. Energía cinética del flujo sanguíneo: Una pequeña porción de energía para acelerar
la sangre hasta su velocidad de eyección a través de las válvulas aortica y
pulmonar.
Trabajo externo del VD es la sexta parte del trabajo del VI por la diferencia de seis veces
la presión sistólica.
Estenosis aortica: la sangre fluye con gran velocidad puede ser necesario hasta mas de un
50% del trabajo total para generar la E. cinética del flujo sanguíneo.
Análisis grafico del bombeo ventricular
la curva de presión diastólica se determina
llenando el corazón con volúmenes de
sangre progresivamente mayores y
midiendo la misma antes de que se
produzca la contracción ventricular. Esta
es la presión telediastólica.
La curva de presión sistólica se determina
registrando la presión sistólica que se
alcanza durante la contracción ventricular
a cada volumen de llenado.
presión sistólica máxima VD
presión sistólica máxima VI
60 y 80 mmHg
250 y 300 mmHg
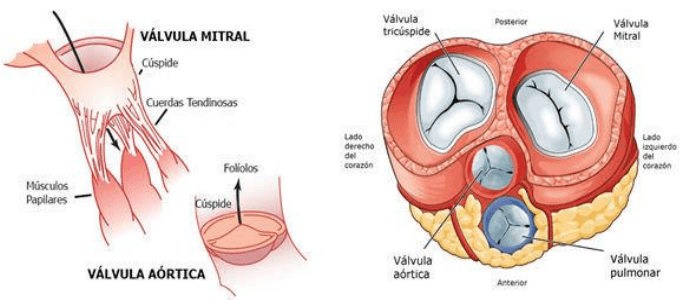
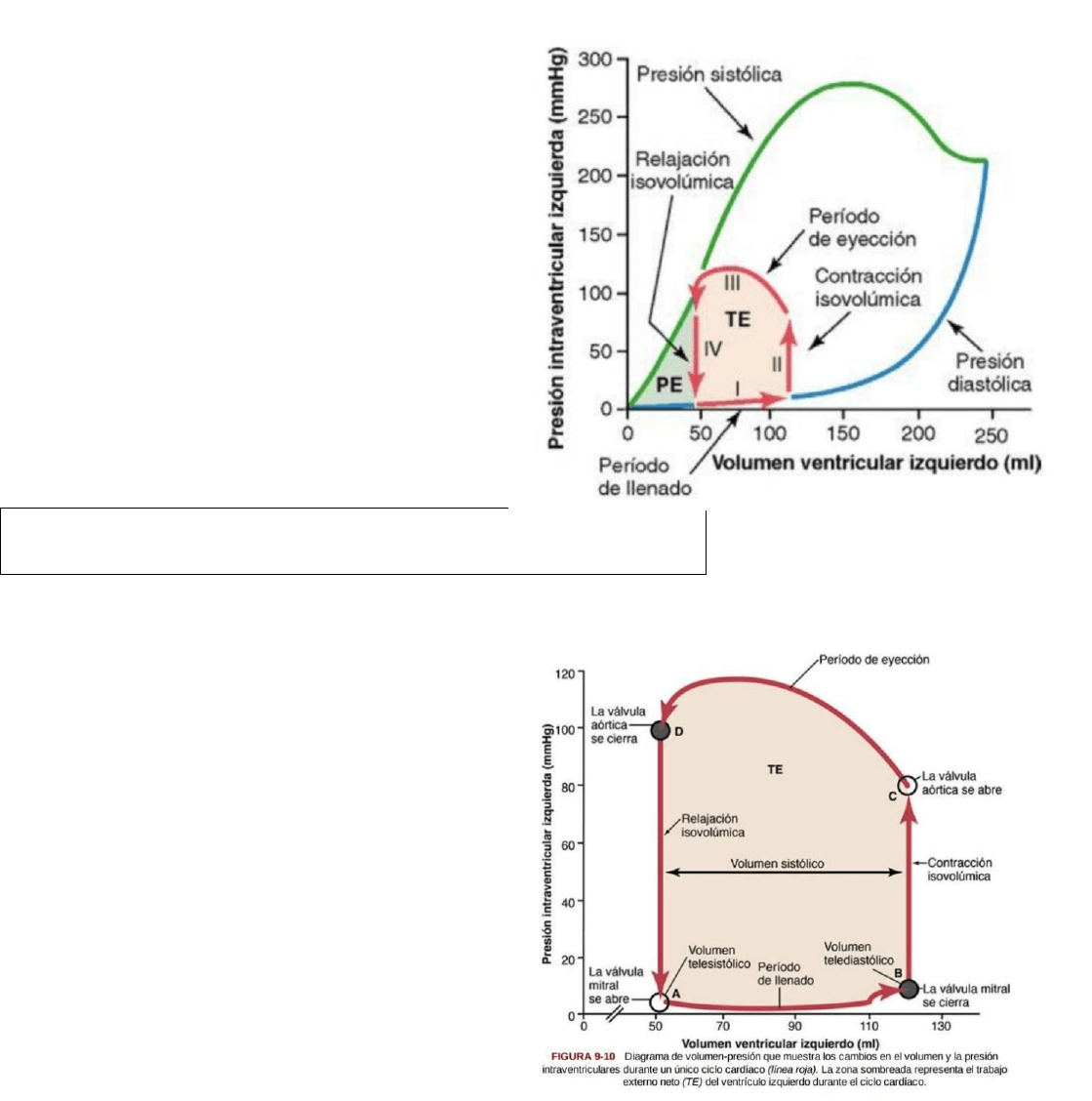
Diagrama de volumen-presión
Líneas rojas que forman un bucle.
Fase I: periodo de llenado. Comienza con
un volumen ventricular de 50ml y
presión diastólica de 2 a 3 mmHg.
Volumen telesistólico: 50 ml de sangre
que quedan en el ventrículo luego del
latido.
volumen telediastólico: aumento del
volumen ventricular a 120ml debido al

11
flujo de la sangre venosa de la aurícula Izq. al ventrículo Izq.
Finaliza con volumen ventricular de 120ml y presión diastólica de 5 a 7 mmHg.
Fase II: periodo de contracción isovolumétrica. Las válvulas se encuentran cerradas por
esta razón no se modifica el volumen ventricular. Únicamente aumenta la presión interna
del ventrículo a 80 mmHg.
Fase III: periodo de eyección. Aumenta la presión sistólica debido a la contracción más
intensa del ventrículo.
Disminuye el volumen del ventrículo, bebido a la apertura de la válvula aortica y la
salida de sangre del ventrículo a la aorta.
Fase IV: periodo de relajación isovolumétrica. Luego del periodo de eyección:
1. Se cierra la válvula aortica.
2. Disminuye la presión ventricular. Recuperando su valor inicial de 50ml y presión
auricular de 2 a 3 mmHg.
El área que cierra este diagrama representa el trabajo cardiaco externo neto del
ventrículo durante su ciclo de contracción.
Si se extiende a la derecha: el VI se llena con más sangre.
Si se extiende a la izquierda: el VI se contrae hasta en menor volumen.
Conceptos de precarga y poscarga
Precarga: cuando comienza a contraerse. Es la presión telediastólica cuando el ventrículo
ya se ha llenado.
Poscarga: carga contra la que el musculo ejerce su fuerza contráctil. Es la presión de la
aorta que sale del ventrículo.
Energía química necesaria para la contracción
cardiaca: la utilización del oxigeno
El M.C. utiliza energía química para realizar el trabajo de contracción. Del 70-90%
procede del metabolismo oxidativo de los A.G. y del 10-30% del lactato y glucosa. La
velocidad de consumo de oxigeno por el miocardio es una medida excelente para saber la
energía química que se libera.
Trabajo externo (TE): consumo de oxígeno del corazón y la energía química invertida
durante la contracción.

12
Energía potencial (PE): representada por el trabajo adicional realizado por el ventrículo
durante la contracción.
El consumo de oxigeno es proporcional a la tensión que se produce en el M.C. durante la
contracción multiplicada por la duración del tiempo durante la cual persiste la
contracción, denominada índice de tensión-tiempo.
Eficacia de la contracción cardiaca
La mayor parte de la energía que se gasta se convierte en calor, una menor parte en
trabajo.
La eficacia de la contracción muscular es: el cociente del trabajo respecto al gasto de
energía química total.
Valor normal: 20 al 25%.
Insuficiencia cardiaca: 5 al 10%.
Regulación del bombeo cardiaco
Cuando una persona esta en reposo el corazón solo bombea de 4 a 6 L de sangre cada
minuto.
Durante el ejercicio intenso 4 a 7 veces más ese resultado.
Los mecanismos básicos para regular el bombeo de sangre son:
• Regulación cardiaca intrínseca del bombeo cardiaco: mecanismo de Frank-starling.
• Control de la frecuencia cardiaca y del bombeo cardiaco por el sistema nervioso
autónomo.
Regulación cardiaca intrínseca del bombeo cardiaco:
mecanismo de Frank-starling
Retorno venoso: cantidad de sangre que bombea el corazón cada minuto esta
determinado por la velocidad del flujo sanguíneo desde las venas hacia el corazón.
Este mecanismo nos dice que cuanto mas se distiende el musculo cardiaco durante el
llenado, mayor es la fuerza de contracción t mayor es la cantidad de sangre que bombea
hacia la aorta.
Es decir que, cuando una cantidad adicional de sangre fluye hacia los ventrículos el
musculo se contrae con más fuerza por que lo filamentos de actina y miosina se
encuentran desplazados hacia un grado óptimo de superposición (requiere de mayor
fuerza). Por lo tanto el ventrículo bombea la sangre adicional a las arterias.
13
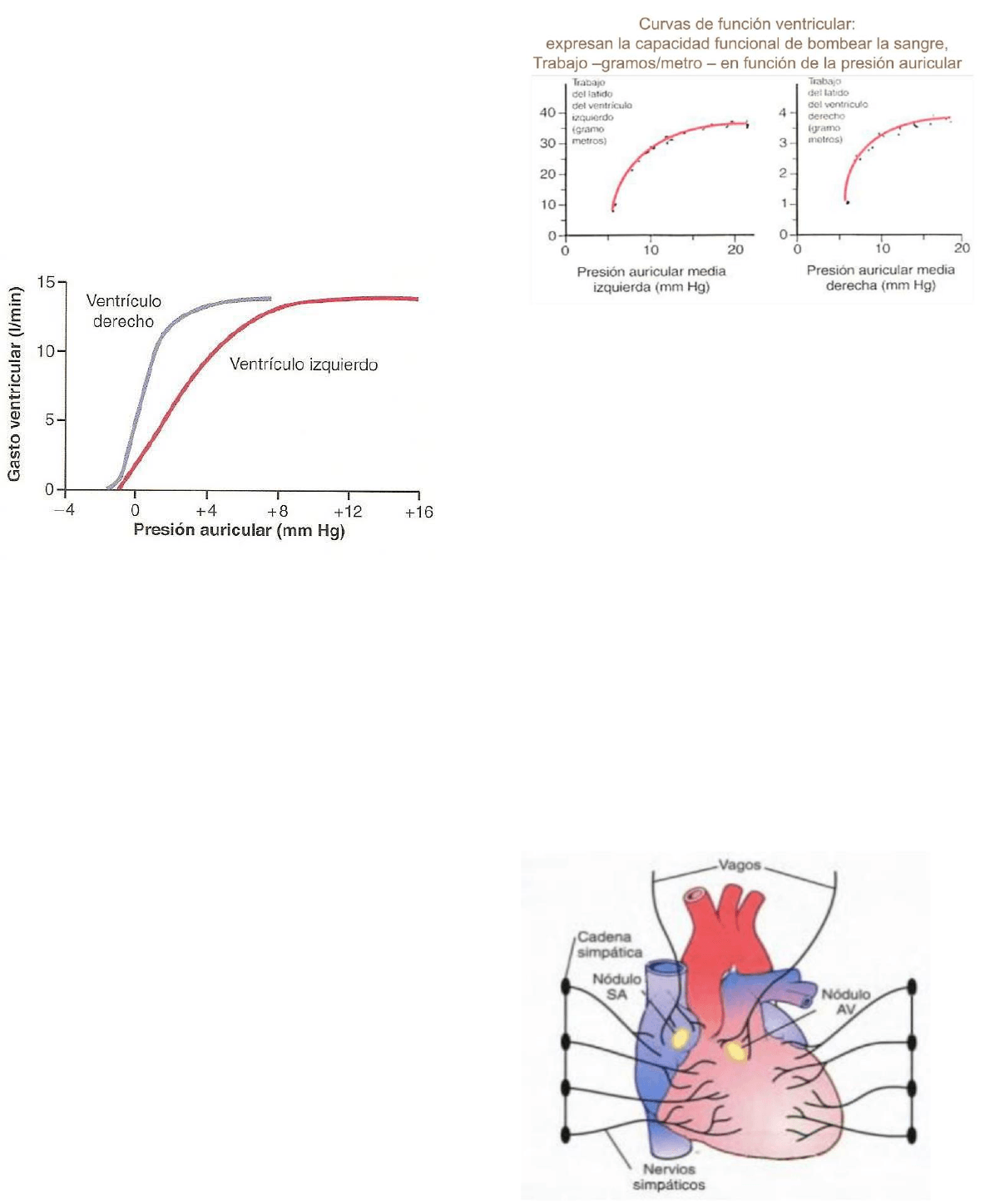
Curvas de funcion ventricular
A medida que aumenta la presión
auricular de cada lado del corazón, el
trabajo sistólico de este lado aumenta
hasta que alcanza el limite de capacidad
de bombeo del ventrículo.
Esta figura representa la funcion de los
ventrículos del corazón.
A medida que aumentan las presiones las
aurículas D e I, también lo hacen los volúmenes
ventriculares por minuto respectivo.
Las curvas de funcion ventricular son otra forma
de expresar el mecanismo de Frank-starling del corazón.
• Se llenan los ventrículos, a causa del aumento de las presiones auriculares.
• Aumenta el volumen de los dos ventrículos.
• Aumentando además la fuerza de contracción del musculo cardiaco.
• Generando que el corazón bombee mas sangre hacia las arterias.
Control del corazón por los nervios simpáticos y parasimpáticos
Nervios simpáticos
Estimulación:
Puede aumentar la frecuencia cardiaca en
adultos jóvenes desde una normal de 70
latidos por minuto hasta 180 a 200.
Además aumenta:
• la fuerza de contracción cardiaca hasta
el doble de lo normal.
14
• El volumen de la sangre que se bombea.
• La presión de eyección.
• El gasto cardiaco. Produciendo el mecanismo de Frank-starling.
Inhibición:
Puede disminuir la funcion de bomba del corazón en un grado moderado
Reduciendo:
• Frecuencia cardiaca.
• Fuerza de contracción del musculo ventricular.
• Nivel de bombeo cardiaco hasta un 30% por debajo de lo normal.
Nervios parasimpática (vago)
La estimulación intensa de las fibras nerviosas del nervio vago que llegan el corazón
puede interrumpir el latido cardiaco durante algunos segundos. Pero luego el corazón
escapa y late a una frecuencia de 20 a 40 latidos por minuto mientras continue la
estimulación. Además puede reducir la fuerza de contracción del M.C. en un 20 a 30%.
Las fibras vágales se distribuyen principalmente por las aurículas y no mucho por los
ventrículos, por esta razón el vago durante la estimulación actúa reduciendo la frecuencia
cardiaca.
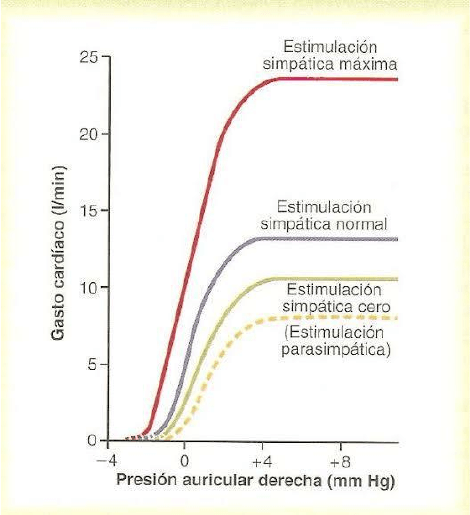
Muestra que a cualquier presión auricular derecha
dada el gasto cardiaco aumenta durante la
estimulación simpática.
Y disminuye durante la estimulación parasimpática.
Estas modificaciones que se producen por la
estimulación des sistema nervioso autónomo se deben
a modificaciones de la frecuencia cardiaca como a las
modificaciones de la fuerza contráctil del corazón.
Efectos de iones potasio sobre la
funcion cardiaca
El exceso provoca:
15
• Corazón dilatado y flácido.
• Reducción de la frecuencia cardiaca.
• Bloqueo de la conducción del impulso cardiaco desde las aurículas hacia los
ventrículos a través del haz AV.
El aumento es de 8 a 12 mEq/L, pudiendo producir:
• Debilidad en el corazón.
• Alteración del ritmo llegando a producir la muerte.
Esto ocurre por que reduce el potencial de membrana celular provocando que el potencial
de membrana sea menos negativo, disminuyendo además el PA logrando una contracción
del corazón más débil.
Efecto de los iones calcio sobre la funcion cardiaca
El exceso produce:
• Que el corazón progrese hacia una contracción espástica.
Su déficit genera flacidez cardiaca. Aunque esto no es muy común que ocurra ya que los
iones calcio en sangre están regulados en un intervalo muy estrecho.
Efecto de la temperatura sobre la funcion cardiaca
El aumento de temperatura (fiebre) produce:
• Aumento en la frecuencia cardiaca (a veces hasta el doble).
El calor aumenta la permeabilidad de la membrana del M.C. a los iones que controlan
dicha frecuencia, acelerando el proceso de autoexcitación.
El descenso de temperatura (hipotermia) al contrario produce:
• Disminución hasta algunos latidos por minuto cuando ya está cerca de la muerte.
La fuerza contráctil del corazón con frecuencia aumenta transitoriamente cuando hay un
aumento moderado de la temperatura.
Este documento contiene más páginas...
Descargar Completo
corazón musculo cardiaco resumenes.pdf
 Estamos procesando este archivo...
Estamos procesando este archivo...
 Lamentablemente la previsualización de este archivo no está disponible. De todas maneras puedes descargarlo y ver si te es útil.
Lamentablemente la previsualización de este archivo no está disponible. De todas maneras puedes descargarlo y ver si te es útil.
Descargar
 Estamos procesando este archivo...
Estamos procesando este archivo...
 Lamentablemente la previsualización de este archivo no está disponible. De todas maneras puedes descargarlo y ver si te es útil.
Lamentablemente la previsualización de este archivo no está disponible. De todas maneras puedes descargarlo y ver si te es útil.