Melanie Alvarez
1/9
CICLO BIFÁSICO
Esquemático (lo hice de varios lados)
Bifásico: Hay ovulación. Monofásico: No hay ovulación.
Trifásico: Fertilización-embarazo (sistema corioplacentario).
Melanie Alvarez
2/9
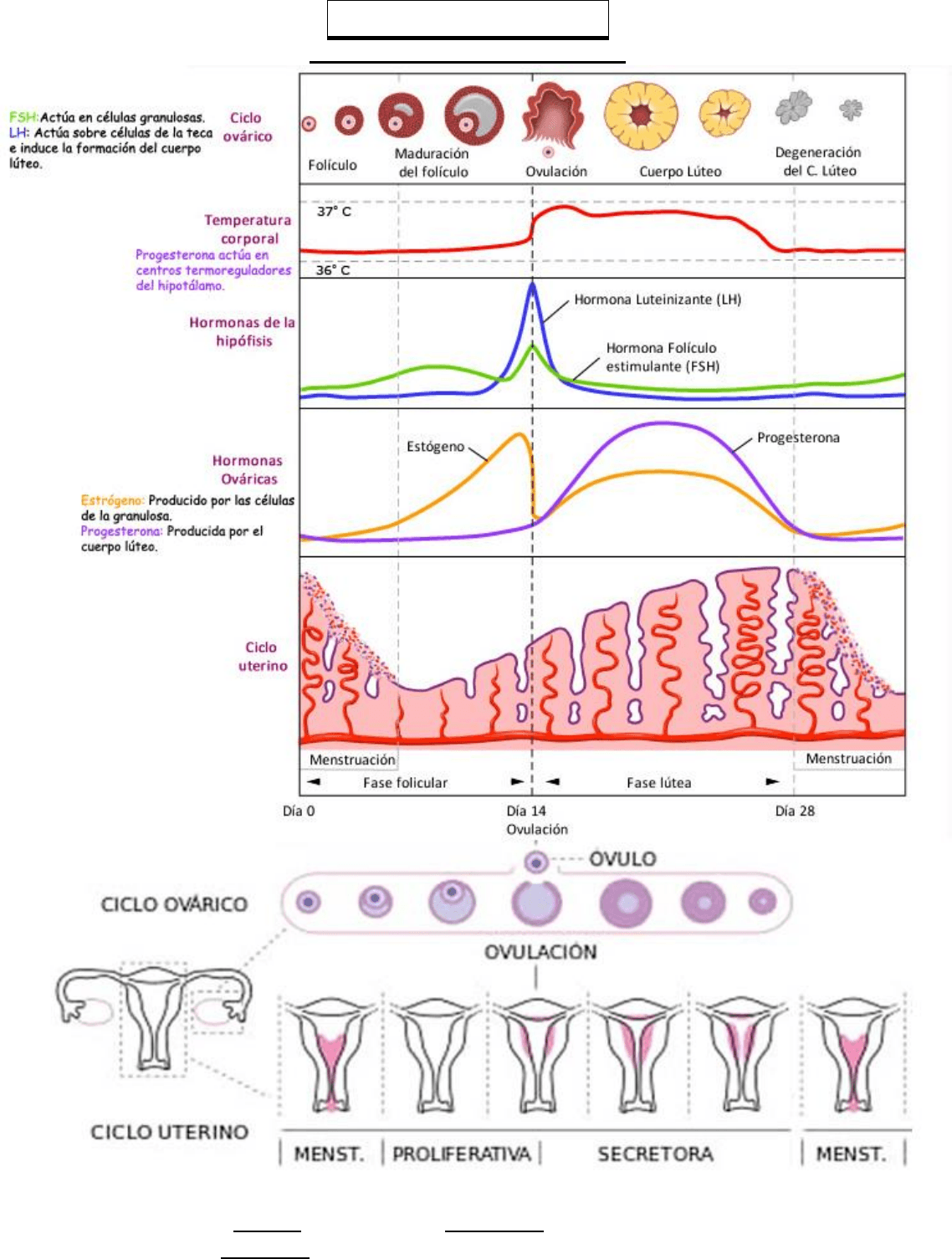
Duración: 28 días (Normal: 21-35 días).
Fases:
▪ Hemorrágica o Menstrual: Días 1-3. Se produce hemorragia por eliminación de la capa funcional
del endometrio, por el sincronismo del estímulo hormonal sobre el endometrio.
▪ Proliferativa o Folicular: días 4-14. Hasta que se produce la ovulación (puede variar entre los días
11 y 23). Hay mayor frecuencia de liberación de prolactina o PRL (se eleva durante la noche).
▪ Secretora o Lútea: días 14-28. Tras la ovulación, el folículo se colapsa y se convierte en cuerpo
lúteo. Es la fase con una duración fija, de 13 a 15 días. Hay menor frecuencia de PRL y la función
es la conservación luteotrófica (recordar que la PRL está inhibida por dopamina y TSH).
Al ciclo se lo puede dividir en una fase proliferativa o preovulatoria, en la cual se segrega estrógeno
fundamentalmente; y una fase postovulatoria o secretora, en la que se producen grandes cantidades de
progesterona y también de estrógenos.
Integración del ciclo:
El primer día del sangrado menstrual es el día del comienzo del ciclo (por eso importante saber la última
fecha de menstruación o FUM). En esos momentos, la secreción pulsátil lenta de GnRh en el hipotálamo
estimula en la adenohipófisis la producción de FSH (la secreción pulsátil rápida estimula LH), que actúa
en el ovario estimulando el crecimiento de un grupo de folículos. La capa granulosa de estos folículos va
a transformar los andrógenos producidos en la teca, en estradiol por medio de la aromatasa. La FSH
también induce la producción de péptidos con actividad autocrina y paracrina (inhibina, activina, factores
de crecimiento similar a insulina IGF-1 y factor crecimiento endotelial EGF).
El estradiol llega al útero y provoca el crecimiento del endometrio. Además, el estradiol junto a la
inhibina, provocará un descenso de FSH. Los IGF-1 estimulan el sistema aromatasa, la aparición de
receptores LH en granulosa y producción de andrógenos en la teca.
La disminución de FSH va a provocar la selección del folículo dominante: el que más receptores FSH
tenga, mayor cantidad de aromatización posea y el que esté mejor vascularizado (EGF). El resto de los
folículos, con exceso de andrógenos, se atresia.
Una vez elegido el folículo dominante, comienza a producir estrógenos, y es capaz, él sólo, de elevar los
niveles sistémicos de estrógeno. Esta elevación estrogénica, cuyo pico (superando los 300 g/ml durante
36 hs) es en el día 13, va a producir un aumento de los receptores GnRH en hipófisis, que llevará a un
pico de FSH (feedback +) y un gran pico de LH que es el que va a dar lugar a la ovulación.
A partir de la ovulación, el folículo sufre una transformación gracias a la LH, y se convierte en cuerpo
lúteo, cuya misión es establecer las condiciones que favorezcan la gestación y por eso produce
progesterona.
Parte de la progesterona producida en el cuerpo lúteo, se transforma en andrógenos y en estrógenos, lo
que motiva el pico de estrógenos y de progesterona en la mitad de la fase secretora del ciclo.
Si no se produce la fecundación, se produce la luteólisis: estrógenos aumentan concentración de
prostaglandina PG-F2a que inhibe la síntesis de progesterona y la capacidad de unión de la LH a su
receptor. Y acto seguido, se produce la menstruación (pérdida de la capa funcional del endometrio,
debido a la falta de progesterona), pero antes de que finalice la fase secretora, ya comienza a aumentar la
FSH, que estimulará el crecimiento de un nuevo grupo de folículos en el siguiente ciclo.

Melanie Alvarez
3/9
FISIOLOGÍA GENITAL FEMENINA
Autor desconocido (no sé de donde salió, pero gracias, profundiza mi resumen anterior)
OVARIO
Las hormonas producidas por el ovario son estrógenos, progesterona, andrógenos y hormonas proteicas.
Tres son las funciones del ovario:
a) Generativa: reproducción
b) Vegetativa: desarrollo de órganos del aparato genital para la procreación
c) Somática: desarrollo de caracteres sexuales secundarios
TROMPAS DE FALÓPIO
Captación del óvulo, fecundación y traslado.
UTERO
El miometro, con sus contracciones participa activamente durante episodios de hemorragias y en el parto.
El cuerpo esta tapizado en su interior por el endometrio, con 2 capas, una basal y otra funcional. La capa funcional
es sensible al estímulo hormonal. Durante los ciclos infértiles, es responsable de la menstruación cada 28 ± 7 días,
mientras que en los ciclos fértiles sirve de anidación para el huevo.
Las glándulas endocervicales producen moco que participa en la migración espermática y como barrera.
VAGINA
- Reproducción: copula y parto.
- Mecanismo de defensa: contenido grumoso y blanquecino con pH 3.8 – 5, por acción estrogénica.
- Epitelio plano estratificado conformado por 4 tipos celulares: Profundas, Parabasales, Intermedias y Superficiales.
VULVA
- Labios mayores: protección.
- Labios menores y clítoris: erógenos.
- Glándulas: lubricación y protección
ENDOCRINOLOGIA SEXUAL
El ciclo sexual femenino depende del funcionamiento armónico del eje hipotálamo-hipófiso-ovárico (H-H-O), con
dos características fundamentales:
a) Pulsatilidad de la función hipotalámica e hipofisaria
b) Papel central del ovario en el patrón cíclico de secreción gonadotrófica
La secuencia de eventos que se observan en un ciclo sexual son:
1) Pequeña elevación inicial de FSH
2) Reclutamiento folicular
3) Desarrollo de folículo dominante
4) Aumento progresivo de estradiol hasta alcanzar valor umbral
5) Pico de LH
6) Estallido folicular con liberación de ovocito
7) Formación de cuerpo lúteo
8) Involución de cuerpo lúteo
9) Menstruación
PROCESO OVULATORIO
En el proceso ovulatorio se aprecian 5 niveles de integración del sistema EJE H-H-O:
1) Hipotálamo preóptico: Nnas catecolaminérgicas (DA,NA) esteroideosensibles que integran info del SNC.
2) Núcleo arcuato: Neuronas (nnas) productoras de GnRH.
3) Hipófisis: por estímulo GnRH, produce y libera FSH-LH.
4) Ovario: las gonadotrofinas promueven desarrollo folicular y esteroideogénesis.
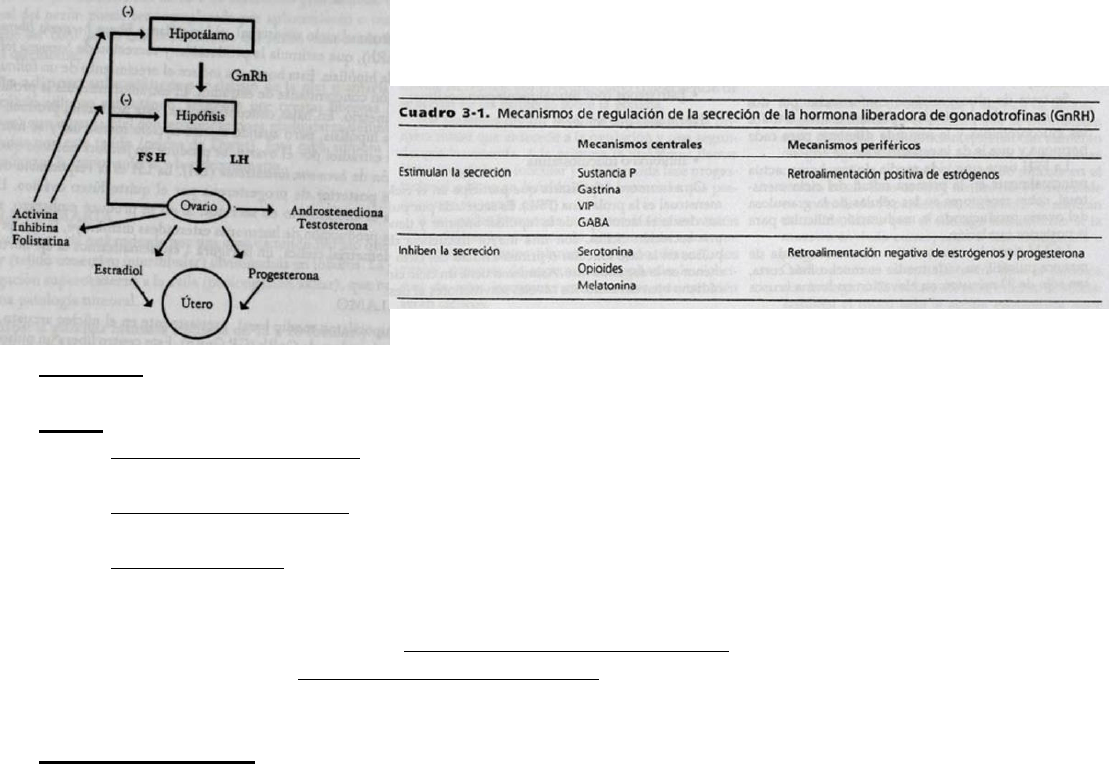
- El hipotálamo constituye el órgano de integración neuroendocrina. Recibe información de otras áreas del sistema
nervioso central (límbico y pineal) y señales endocrinas (feedback corto y largo).
- Por la interrelación de señales estimuladoras se secretan los factores liberadores: El GnRH es una hormona
proteica de liberación pulsátil, que se metaboliza en forma rápida.
Melanie Alvarez
4/9
Inhiben la pulsatilidad: Endorfinas, serotonina, dopamina, melatonina, progesterona estradiol (1ª fase).
Estimulan la pulsatilidad: Acetilcolina, GABA, estradiol (2ª fase).
El GnRH regula la producción de gonadotrofinas por:
a) Los esteroides ováricos modifican la respuesta de la hipófisis al GnRH.
b) La inhibina facilita una mayor respuesta de LH que de FSH, para un nivel dado de GnRH.
c) Las variaciones de frecuencia y amplitud de pulsos de GnRH condicionan la producción de una u otra
gonadotrofina.
Los esteroides sexuales condicionan a nivel hipotalámico las variaciones en amplitud y frecuencia de los pulsos de
GnRH.
Los pulsos lentos sobreestimulan FSH y los rápidos sobreestimulan LH (como ocurre en el SOP). Los ciclos
menstruales normales requieren el mantenimiento de la liberación pulsátil de GnRH dentro de un intervalo crítico
de frecuencia y de amplitud.
La liberación continua de GnRH desensibiliza las células por internalización de sus receptores, inhibiendo la FSH y
la LH, provocando un estado de hipoestrogenismo. Esa situación de hipoestronismo inducida por los análogos de la
GnRH los hace útiles en el tratamiento de la endometriosis, los miomas uterinos, la pubertad precoz y en la
estimulación ovárica (técnica de reproducción asistida)
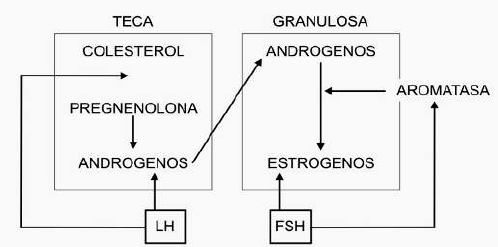
ESTEROIDEOGÉNESIS
Se logra por la acción simultánea de células tecales y granulosas (teoría bicelular).
Hacia el final de un ciclo menstrual, la desaparición del cuerpo lúteo (días 26-27) lleva un ascenso de FSH, por lo
que del 1º al 4º día se observa un reclutamiento de folículos: un grupo de folículos primitivos pasan del reposo a la
actividad. En ellos, por acción de la FSH, las células de la granulosa sintetizan receptores para FSH y la enzima
aromatasa, necesaria para la producción de estradiol.
La FSH y el estradiol juntos inducen:
- La división de células de la granulosa
- Mayor actividad de la aromatasa
- Aparición de receptores para LH en las granulosas y disminución de los de FSH
De los folículos seleccionados, sólo uno alcanzará la madurez completa, el folículo dominante (entre los días 5º a
7º). Este mecanismo obedece a poder conservar la acción de la aromatasa, por:
- Descenso de FSH por acción del estradiol y la inhibina a nivel hipofisario.
- Mayor concentración de receptores para FSH (up-regulation).
- Mayor vascularización
El resto de los folículos, pierden la enzima por falta de FSH, lo que los lleva a acumular andrógenos y evolucionar
hacia la atresia.
El aumento en los niveles de estradiol, cuando alcanzan un valor umbral, desencadena un feedback positivo
(alrededor del día 12) con la hipófisis, que eleva los niveles de LH. Este ascenso culmina 24-36 horas preovulación
con un pico estradiol, seguido 12 horas después de un pico de LH de 48 horas de duración.
El pico de LH lleva 10-12 horas después a:
- La ovulación, por aumento de prostaglandinas
- Un aumento de progesterona, por acción del cuerpo lúteo
- Culminar la 1ª división meiótica e iniciar la 2ª
El cuerpo lúteo comienza a funcionar antes de la ovulación, con máxima actividad a los 7 u 8 días posteriores al
pico de LH y la luteósis ocurre 2 o 3 días premenstruales.
La función secretora adecuada del cuerpo lúteo depende de:
- Foliculogénesis adecuada, para adecuada cantidad de receptores de LH
- Disponibilidad de lipoproteínas de baja densidad como fuente de colesterol
- Secreción pulsátil de LH, para mayor producción de progesterona
Melanie Alvarez
5/9
Ciclo Bifásico
Se llama así al ciclo infértil. Consta de dos fases:
1) Folicular o estrogénica
2) Luteínica o progestacional
Ciclo Ovárico
En la corteza ovárica encontramos folículos en diferentes estadios madurativos. Algunos de ellos involucionan o
atresian, otros completan su proceso madurativo a lo largo del ciclo. Durante la 1ª fase se puede observar:
FOLICULO
CARACTERISTICAS
PRIMORDIAL
Ovocito rodeado de epitelio cúbico.
Recibe el estímulo para continuar su maduración.
PREANTRAL
Se forman las tecas y la granulosa. Aumenta su vascularización.
Mayor exposición a estímulo hormonal.
ANTRAL
Acumula líquido por estímulo FSH + estradiol.
Aparecen receptores de LH y teca externa.
PREOVULATORIO
Máxima concentración de receptores de LH.
Diámetro antes de la ovulación: 25mm.
Al crecer se acerca más a la superficie del ovario. Se produce la ovulación por ruptura del folículo (día 14). Se
desprende el ovocito con la corona radiada. Se inicia así a la segunda fase. Dentro del folículo roto hay hemorragia,
formando el cuerpo lúteo.
Ciclo Uterino promedio 28 dias, es normal de 21 a 35 dias
A lo largo del ciclo el endometrio pasa por 3 fases:
1) Menstrual o disgregación:
- Hemorragia por descenso > 50% de esteroides sexuales que producen isquemia.
- Ritmo: Regular, cada 28 + 7 días
- Duración: Entre 2 a 7 días
- Cantidad: Se eliminan de 30-150 gr. de sangre, restos endometriales. NO COAGULA.
- Hemostasia por contracciones y reepitelización.
- Molimen catamenial.
2) Proliferativa o estrogénica:
- Días 5 a 13. Regeneración de estrato funcional que hace cesar la hemorragia.
- Crece en espesor. Hay aumento de mitosis. Glándulas serpenteantes.
3) Secretoria o progestacional:
- Días 14 a 28. Se produce la secreción de las glándulas desarrolladas en la fase anterior, preparándose para la
recepción del óvulo fecundado. Durante esta fase los cambios histológicos se observan día a día, permitiendo
diagnosticar la fecha exacta del ciclo a través de biopsia endometrial.
Fechado Progestacional:
Día 16: Microvacuolización epitelio glandular
Día 17: Formación vacuola subnuclear
Día 18: Desplazamiento apical de vacuolas
Día 19: Deshilachamiento apical (inicio de secreción): Edema estroma y dilatación glandular.
Día 20: Aumento de secreción y edemas.
Día 21-22: Máxima secreción y edemas. Elemento característico de la mitad de la 2ª fase.
Día 23: Desarrollo vasos espiralados. Inicia transformación deciduoide.
Melanie Alvarez
6/9
Día 25: Decidualización superficial. Glándulas en serrucho.
Día 26-27: Infiltrado leucocitario fisiológico.
Día 28: Glándulas tortuosas y dilatadas. Picnosis nuclear.
Ciclo Cervical
Se aprecia un efecto muy importante en la secreción mucosa.
Inicio
Moco denso y espeso
Fase 1
Aumento progresivo de cantidad, transparencia, fluidez y filancia.
Día 14
OCE entreabierto, cristalización en hoja de helecho por aumento de agua, CINa,
carbohidratos, aminoácidos.
Fase 2
Disminuye la secreción y cristalización. Más espeso y denso. Impide ascenso de gérmenes y
espermatozoides.
Ciclo Vaginal
Fase 1
Proliferación epitelio, aumento de células superficiales. Índice eosinófilo (IE) 15-30%
Ovulación
El IE alcanza el máximo (70%)
Fase 2
Por eliminación superficial, aumento de células intermedias.
HORMONOLOGIA SEXUAL
Gonadotrofinas
- Ambas son glicoproteínas formadas por dos subunidades: α y β. Presentan similitud con HCG y TSH
- La FSH actúa sobre los túbulos seminíferos y células de Sértoli del testículo; y sobre las células granulosas.
- La LH actúa sobre célular de Leydig del hombre y de la mujer; y sobre células de la teca, granulosa y cuerpo
lúteo.
FSH sobre células granulosas
LH sobre ovario
Estimula síntesis de su propio receptor
Los estrógenos actúan sobre la LH, según su
concentración.
Induce la síntesis de la aromatasa (conversión de A2
a E2)
Regula la esteroidegénesis ovárica y testicular
Con estradiol acción mitótica, síntesis de receptor
LH.
Estimula la proliferación de la granulosa en folículo
elegido.
Inicia procesos de ovulación, maduración ovular y
luteinizacion folicular.
Es inhibida por el estradiol y la inhibina (feedback
negativo)
Es inhibida por la progesterona.
Niveles fase folicular: 3-12 mUI/ml
Niveles fase folicular: 1,8-13 mUI/ml
Niveles fase lútea: 2-12 mUI/ml
Niveles fase lútea: 1-2 mUI/ml
FSH + LH= OVULACIÓN y formación del cuerpo lúteo
Indicaciones de gonadotrofinas recombinantes: se usan para tratamiento de anovulación, azoospermia y técnicas
de reproducción como FIV e ICSI.
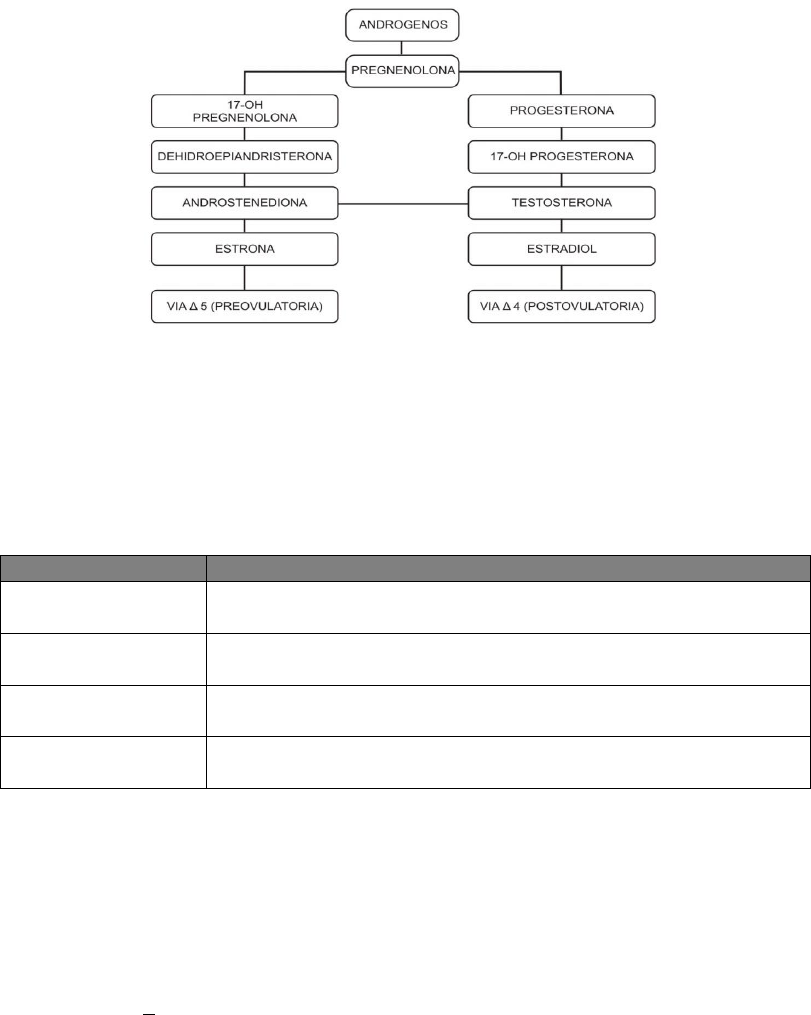
Estrógenos
Son sustancias capaces de provocar el celo o estro en animales castrados. Acción Hiperemia, hipertrofia e
hiperplasia (3H). Acciones en:
Trompas: Estimulan la peristalsis
Endometrio: Aumenta la cantidad de agua, electrolitos y proteínas,
Estimulan la reepitelización
Producen los cambios de la fase proliferativa
Cuello: Aumentan fluidez, financia y cantidad de moco favoreciendo la espermomigración.
Vagina: Aumenta el espesor y proliferación epitelial, con descenso del pH.
Vulva: Aumenta la turgencia, elasticidad, pigmentación y secreción glandular.
Mamas: Induce desarrollo canalicular, aréola y pezón.
Generales: Caracteres secundarios (voz, grasa, vello)
Aumenta concentración de proteínas conjugadas de hormonas tiroideas y corticoides
Metabolismo: Retención agua y sodio.
Favorece aposición de calcio y fósforo en hueso.
Disminuye colesterol, cociente LDL / HDL.

Melanie Alvarez
7/9
Niveles:
- Fase folicular: 25 – 75 pg/ml
- Pico ovulatorio: 200 – 600 pg/ml
- Fase lútea: 100 – 300 pg/ml
Clasificación de estrógenos: Pueden ser naturales o artificiales.
- Naturales: son el 17 β-estradiol (E
2
), la estrona (E
1
) y el estriol (E
3
). Se sintetizan en ovario, suprarrenales,
placenta.
- Artificiales: pueden ser sintéticos (estilbestrol) o semisintéticos (etinilestradiol, mestrano) o naturales. Posología
oral, parenteral, tópica y vaginal.
Dosificación: PROLIFERATIVA: Induce estado de proliferación endometrial semejante al día 14 de ciclo
bifásico en mujer castrada.
- 25 mg benzoato de estradiol (5 mg cada 3 días)
- 1.5 – 2 mg etinilestradiol
Indicaciones tratamiento estrógenos
SOLOS
CON OTRAS HORMONAS (gestágenos)
Sinequias uterinas
Alteraciones del ciclo
Castración quirúrgica o actínica
Ciclos monofásicos
Colpitis, endometritis
Dismenorrea
Disgenesia gonadal. Hipoplasia genito-mamaria
Inhibición de la ovulación
Plásticas vaginales
Osteoporosis
Incontinencia funcional de orina
Síndrome climatérico
Contraindicaciones de Estrógenos (solos)
Cáncer de mama
Displasias mamarias
Algias pelvianas
Endometriosis
Fibromioma
Adenocarcinoma de endometrio
Alteraciones hepáticas
Antecedentes de trombosis venosas
Efectos secundarios Estrógenos
ESPECIFICOS
INESPECIFICOS
Proliferación endometrial. Metrorragias. Anovulación
Intoxicación a dosis elevada
Proliferación epitelial de la mama
Náuseas y vómitos. Alteraciones hepáticas
Cáncer de endometrio y mama
Mastalgia
Patología venosa
Tensión premenstrual
Gestágenos
- Sustancias que capacitan al endometrio PROLIFERADO para la anidación ovular y propenden al desarrollo
normal del huevo.
- Actúan sobre el músculo liso, cerebro y mama.
- Acción:
Útero: Fase SECRETORIA del endometrio
Disminuye contractilidad del miometrio.
Antagoniza efectos de los estrógenos sobre el moco.
Ovario: Impide el desarrollo de nuevos folículos
Trompas: Inhibe contractilidad
Vagina: Modifica extendido
Mama: Desarrollo de lobulillos
Hipotálamo: Aumenta temperatura corporal
Metabolismo: Acción antialdosterona
- Pueden ser naturales (progesterona) o sintéticos. Los sintéticos pueden provenir de la progesterona o de la
testosterona.
- La progesterona se produce en cuerpo amarillo, placenta, suprarrenal.
- Sus valores son escasos en la primera fase, un pico preovulatorio y ascenso importante en segunda fase con caída
brusca premenstrual.

Melanie Alvarez
8/9
- Más de 5 ng/ml de progesterona es indicativo de ovulación.
- Más de 8 ng/ml de progesterona corresponden a cuerpo lúteo suficiente.
- Niveles:
Fase folicular < 2 ng/ml
Fase secretora < 5-20 ng/ml
Dosificación:
1-Secreción: Induce fase de secreción en endometrio previamente proliferado con estrógenos. 200mg
progesterona oleosa (20-30 mg por día durante 10 días). Se produce una metrorragia por deprivación.
2-Desintegración: En endometrios en proliferación, la adición de progesterona determina la producción de
metrorragia por disgregación luego de 4 a 6 días.
PROGESTERONA
(PREGNANO)
TESTOSTERONA
Acetato de clornadinona
ESTRANO
GONANO
Acetato de ciproterona
Acetato de noretisterona
Norgestrel
Acetato de medroxiprogesterona
Noretinodrel
Levonorgestrel
Megestrel
Linestrenol
Desogestrel
Gestodeno
Indicaciones
1- Embarazo: aborto habitual, amenaza de aborto, post-quirúrgicos (sólo progesterona)
2- Alteraciones del ciclo
2- Cáncer de endometrio
4- Ciclos monofásicos
5- Dismenorrea dolorosa
6- Displasia mamaria
7- Endometriosis
8- Hipoplasia uterina
9- Inhibición de la ovulación
10- Metrorragias hormonales
Efectos secundarios
- La progesterona no es tóxica.
- Alteraciones endometriales: reacción decidual más de 14 días
- Atrofia del endometrio (a veces objetivo de la terapéutica)
- Inhiben la ovulación si se usan al inicio del ciclo
- Efecto androgénico (según el preparado)
- Trastornos digestivos y cefaleas (19 noresteroides)
Contraindicaciones
Diabetes, embarazo (menos la progesterona), tromboflebitis e insuficiencia hepática.
Andrógenos
- Hormona esteroide masculina que deriva del androstano (C19), relacionados con balance nitrogenado positivo.
- Los más importantes son la testosterona, dehidroepiandrosterona y androtenediona.
- La testosterona en la mujer proviene 50% del ovario y resto de suprarrenales y conversión periférica de
androstenediona. Niveles plasmáticos normales en la mujer: < 1 ng/ml.
Hormonas proteicas
La inhibina y la activina son hormonas glucoproteicas producidas por el ovario. Están formadas por subunidades α
idénticas y difieren en las unidades β. Sus acciones radican en suprimir o estimular la producción de FSH en la
hipófisis, respectivamente.
La relaxina es una hormona polipeptídica de acción incierta en humanos, pero en animales produce
reblandecimiento del cuello y relajación de ligamentos pelvianos antes del parto.
Prostaglandinas
Grupo de ácidos grasos cíclicos con potentes efectos biológicos sobre todo el organismo. Sobre el aparato
reproductivo, los grupos E y F producen:
- Estímulo sobre la musculatura lisa.
- Luteólisis y disminución de progesterona.
- Mediador de la secreción de GnRH y LH.
Melanie Alvarez
9/9
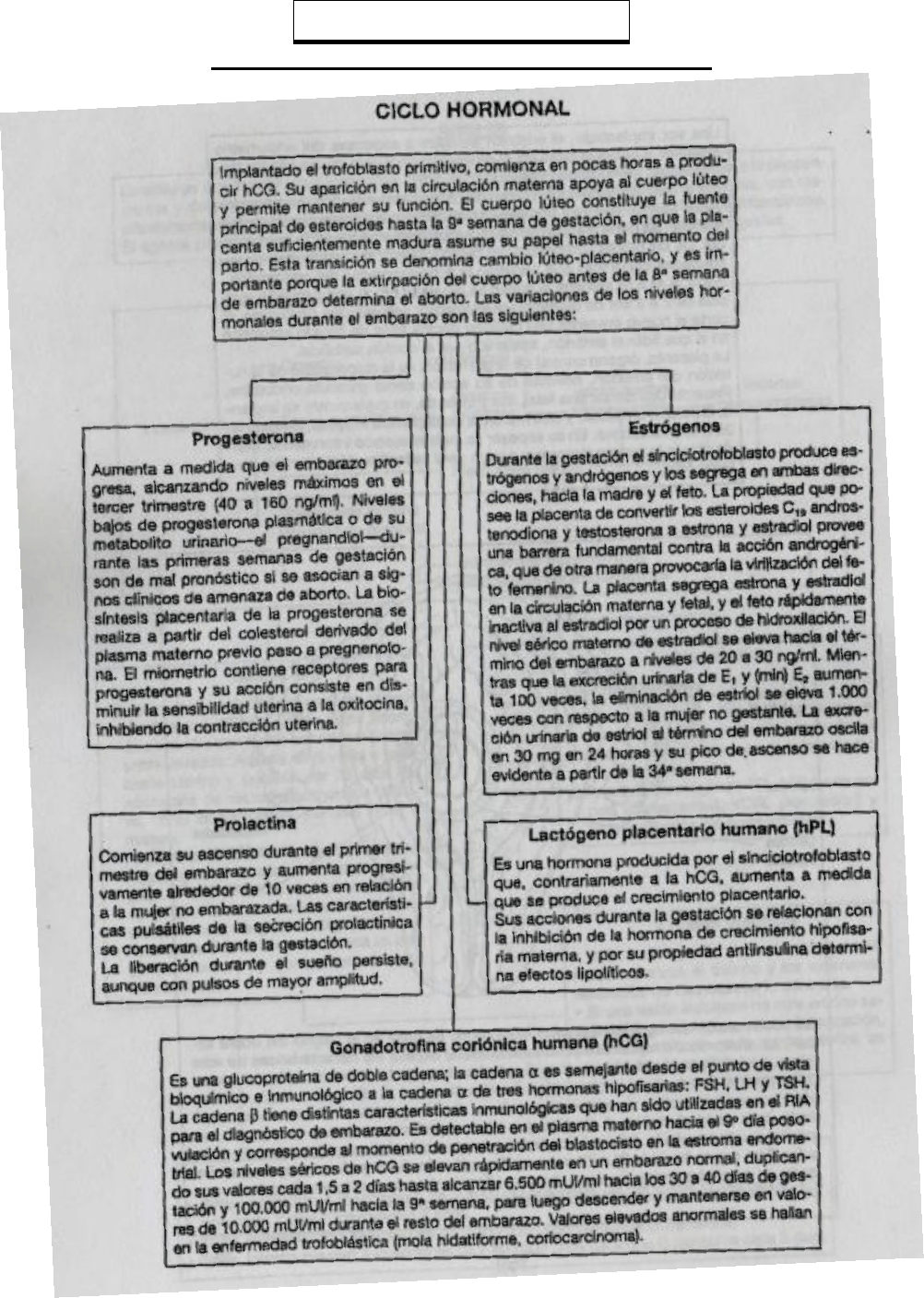
CICLO TRIFÁSICO
Sacado de “Ginecología en esquemas” de Comparato
teorico urogineco 2013.pptx
 Estamos procesando este archivo...
Estamos procesando este archivo...
 Lamentablemente la previsualización de este archivo no está disponible. De todas maneras puedes descargarlo y ver si te es útil.
Lamentablemente la previsualización de este archivo no está disponible. De todas maneras puedes descargarlo y ver si te es útil.
Descargar
 Estamos procesando este archivo...
Estamos procesando este archivo...
 Lamentablemente la previsualización de este archivo no está disponible. De todas maneras puedes descargarlo y ver si te es útil.
Lamentablemente la previsualización de este archivo no está disponible. De todas maneras puedes descargarlo y ver si te es útil.