Manual práctico
de evaluación
psicológica clínica
(2.ª edición revisada y actualizada)

Manual práctico
de evaluación
psicológica clínica
Manuel Muñoz López
Berta Ausín Benito
Sonia Panadero Herrero
(2.ª edición revisada y actualizada)

Diseño de cubierta:
Reservados todos los derechos. Está prohibido, bajo las sanciones
penales y el resarcimiento civil previstos, en las leyes, reproducir, registrar
o transmitir esta publicación, íntegra o parcialmente,
por cualquier sistema de recuperación y por cualquier medio,
sea mecánico, electrónico, magnético, electroóptico, por fotocopia
o por cualquier otro, sin la autorización previa por escrito
de Editorial Síntesis, S. A.
© Manuel Muñoz López
Berta Ausín Benito
Sonia Panadero Herrero
© EDITORIAL SÍNTESIS, S. A.
Vallehermoso, 34. 28015 Madrid
Teléfono 91 593 20 98
http://www.sintesis.com
ISBN: 978-84-9171-410-1
Depósito Legal: M. 29.041-2019
Impreso en España- Printed in Spain
Consulte nuestra página web: www.sintesis.com
En ella encontrará el catálogo completo y comentado
Dedicatorias:
A Manuel, mi padre, que se fue en estos años.
A Emma, mi hija, que llegó en estos años.
Manuel Muñoz López
A las maestras y maestros que me inspiraron para dedicarme a esto.
En especial, a Manolo, Alastair y M.ª Ángeles.
Berta Ausín Benito
A Eva, mi hija, por darme la oportunidad de aprender juntas.
A Ernesto, mi compañero todos estos años.
Sonia Panadero Herrero

7
Índice
Prólogo ........................................................................................................................................................... 13
1. Introducción al proceso de evaluación psicológica clínica .................................. 17
1.1. Breve introducción histórico-conceptual a la evaluación psicológica clínica
.. 17
1.1.1. Desarrollo de la psicopatología y el psicodiagnóstico
, 18. 1.1.2. Desarro-
llos de las principales escuelas psicológicas
, 20. 1.1.3. Desarrollo de la teoría
psicométrica y de la medida en psicología
, 23. 1.1.4. Desarrollo de los enfoques
de formulación clínica del caso
, 23
1.2. Fundamentos básicos del proceso de evaluación psicológica clínica
.................. 25
1.2.1. Punto de partida metodológico
, 26. 1.2.2. Tipo de información necesaria,
29. 1.2.3. Las pruebas de evaluación psicológica en el proceso de la evaluación psico-
lógica clínica
, 30. 1.2.4. La relación terapéutica a través del proceso de evaluación:
las habilidades en función del paciente
, 37
1.3. Ejes de actividad, momentos y tareas en el proceso de la evaluación psicoló-
gica clínica: un modelo integrador
.................................................................................. 41
1.3.1. Análisis descriptivo
, 43. 1.3.2. Diagnóstico, 44. 1.3.3. Análisis funcio-
nal y formulación
, 45. 1.3.4. Diseño del tratamiento, 46. 1.3.5. Evaluación
del cambio
, 47. 1.3.6. Informes y devolución de información, 48
2. Detección de problemas y exploración inicial ............................................................. 49
2.1. La detección de problemas de salud mental
................................................................. 49
2.1.1. Conceptualización, tareas y momentos en la detección de proble-
mas de salud mental
, 50. 2.1.2. Primer nivel de detección de un “caso”, 52.
2.1.3. Segundo nivel de detección: detección de un área problemática
, 54.

8
Manual práctico de evaluación psicológica clínica
2.2. La exploración inicial ............................................................................................................ 56
2.2.1. Objetivos y funciones del primer contacto
, 56. 2.2.2. La exploración
inicial
, 59. 2.2.3. Miniexamen del estado mental (Mini-mental), 66. 2.2.4.
Motivo de consulta
, 67
2.3. Caso clínico
............................................................................................................................... 68
3. Evaluación para el diagnóstico ............................................................................................. 71
3.1. El diagnóstico en el proceso de evaluación clínica
.................................................... 71
3.2. Sistemas de diagnóstico actuales
....................................................................................... 75
3.2.1. Manual diagnóstico y estadístico de los trastornos mentales (DSM)
,
76. 3.2.2. Clasicación estadística internacional de enfermedades y problemas
relacionados con la salud (CIE)
, 80. 3.2.3. Perspectivas alternativas: enfoque
transdiagnóstico y modelo de clasicación jerárquica de la psicopatología
, 83
3.3. Formas de proceder en el diagnóstico de los trastornos mentales
....................... 85
3.3.1. Cuestionarios
, 86. 3.3.2. Entrevistas estructuradas, 90. 3.3.3. Entrevis-
tas semiestructuradas
, 98
3.4. El diagnóstico a través de la evaluación clínica
........................................................... 102
3.5. Caso clínico
............................................................................................................................... 103
4. Evaluación para el tratamiento I:
análisis descriptivo ........................................................................................................................ 111
4.1. El análisis descriptivo en el proceso de evaluación
.................................................... 111
4.2. Identificación de problemas
............................................................................................... 112
4.2.1. ¿Que son los problemas?
, 113. 4.2.2. Formas (técnicas) de identicar
problemas
, 114. 4.2.3. La lista de problemas, 128
4.3. Análisis de secuencias
............................................................................................................ 130
4.3.1. Aspectos cuantitativos del análisis de secuencias
, 131. 4.3.2. Aspectos
cualitativos del análisis de secuencias
, 137. 4.3.3. Formas (técnicas) de recoger
información sobre secuencias
, 139
4.4. Análisis del desarrollo
............................................................................................................ 145
4.4.1. Etiología y curso de los problemas
, 145. 4.4.2. Formas (técnicas) de
recoger información sobre el inicio y curso de los problemas
, 152
4.5. Variables de la persona
.......................................................................................................... 157
4.5.1. Variables relacionadas con el problema
, 158. 4.5.2. Variables relaciona-
das con la intervención
, 162
4.6. Variables del contexto
........................................................................................................... 165
4.6.1. Condiciones físicas
, 166. 4.6.2. Condiciones sociales, 169
4.7. Apuntes para la consideración de aspectos transversales en el proceso de
evaluación
.................................................................................................................................. 172
4.8. Caso clínico
............................................................................................................................... 177

Índice
9
5. Evaluación para el tratamiento II: análisis funcional
y formulación clínica .................................................................................................................. 189
5.1. Análisis funcional y formulación clínica
....................................................................... 189
5.2. Relaciones funcionales y causales
..................................................................................... 195
5.2.1. Condiciones y tipos de las relaciones causales
, 196. 5.2.2. Límites de las
relaciones causales
, 197
5.3. Modelos de formulación clínica del caso
...................................................................... 202
5.3.1. Modelos especícos
, 204. 5.3.2. Modelos generales para la formulación
clínica
, 207. 5.3.3. Modelos instrumentales para la formulación clínica, 222
5.4. Modelo integrador para la formulación clínica
.......................................................... 229
5.4.1. Denición de formulación clínica del caso
, 229. 5.4.2. Integrar la infor-
mación descriptiva: análisis de los problemas
, 231. 5.4.3. Integrar la informa-
ción diagnóstica
, 235. 5.4.4. Integrar toda la información: formulación clínica
del caso
, 237
5.5. La acumulación de evidencias y el contraste de las hipótesis
................................ 242
5.5.1. Contraste experimental y cuasiexperimental
, 244. 5.5.2. Contraste
correlacional
, 245
5.6. Caso clínico
............................................................................................................................... 249
6. Devolución de información y apuntes para el diseño del tratamiento ...... 255
6.1. Después de la formulación de caso
.................................................................................. 255
6.2. Devolución de información al paciente
......................................................................... 256
6.2.1. Devolución oral de la información: la entrevista de devolución de infor-
mación
, 258. 6.2.2. Devolución escrita de la información: la elaboración de
informes psicológicos clínicos
, 262
6.3. Formulación de caso vs. diagnóstico: implicaciones para el diseño de la inter-
vención
........................................................................................................................................ 263
6.4. Apuntes para la planificación del tratamiento
............................................................. 268
6.4.1. Objetivos de la intervención
, 269. 6.4.2. Elección de variables sobre las
que intervenir
, 271. 6.4.3. Selección de las técnicas, 276. 6.4.4. Temporización
del tratamiento
, 281
6.5. Caso clínico
............................................................................................................................... 283
7. Evaluación de seguimiento y resultados .......................................................................... 287
7.1. Evaluación de seguimiento: la medida del cambio
................................................... 287
7.2. Evaluación individualizada durante el tratamiento: características, funciones
y estrategias
............................................................................................................................... 289
7.2.1. Indicadores del cambio
, 291. 7.2.2. Técnicas de evaluación, 293. 7.2.3.
Implicaciones de la evaluación: reformulación del caso
, 297. 7.2.4. Evaluación
de seguimiento
, 299

Manual práctico de evaluación psicológica clínica
10
7.3. Evaluación de la efectividad de los tratamientos ........................................................ 300
7.3.1. Dominios de evaluación
, 303. 7.3.2. Informantes, 307. 7.3.3. Instru-
mentos de medida
, 308. 7.3.4. Temporización de la medida, 311
7.4. Caso clínico
............................................................................................................................... 313
CONTENIDOS DIGITALES
8. Recursos para la evaluación
8.1. Lecturas recomendadas.
8.2. Webgrafía.
8.3. Materiales.
8.3.1. Cuestionario de admisión.
8.3.2. Plan personalizado de intervención.
8.3.3. Modelo de consentimiento informado general en psicolo-
gía.
8.3.4. Modelo de consentimiento informado menores.
8.3.5. Modelo de compromiso de información entre progenito-
res.
8.3.6. Guía para la confección de la historia clínica.
8.3.7. Aspectos éticos y legales relevantes en la elaboración de
informes psicológicos clínicos (a partir de Pérez, Muñoz y
Ausín, 2003; y Pérez, Ausín y Muñoz, 2006).
8.3.8. Esquema de informe psicológico clínico (a partir de Pérez,
Ausín y Muñoz, 2006).
8.3.9. Guía de entrevista clínica general (a partir de Muñoz,
2001).
8.3.10. Cuestionarios estudio clínico PsicAP (psicología en aten-
ción primaria) (Cano-Vindel etal., 2016).
A) Cuestionario breve de salud del paciente-cribado
depresión (PHQ-9) (Kroenke, Spitzer y Williams,
2001).
B) Cuestionario breve de salud del paciente-trastorno
de pánico (PHQ-PD) (Spitzer, Kroenke, Williams
y Patient Health Questionnaire Primary Care Study
Group, 1999).

Índice
11
C) Cuestionario breve de evaluación del trastorno de
ansiedad generalizada (GAD-7) (Spitzer, Kroenke,
Williams y Löwe, 2006).
D) Cuestionario breve de salud del paciente-cribado de-
presión y ansiedad (PHQ-4) (Kroenke, Spitzer, Wi-
lliams y Löwe, 2009).
E) Cuestionario breve de salud del paciente-síntomas
somáticos (PHQ-15) (Kroenke, Spitzer y Williams,
2002).
8.3.11. Formulario para el examen del estado mental breve (APS
Healthcare, 2017).
8.3.12. Miniexamen del estado mental (mini-mental) (Fols-
tein, Folstein y McHugh, 1975; versión incluida en la
CIDI65+ de Wittchen etal., 2014).
8.3.13. Guía para la entrevista de detección (Vázquez y Muñoz,
2003).
8.3.14. Medida de síntomas transversales del nivel 1 del DSM-5
autoevaluadas: adulto (APA, 2014).
8.3.15. Normas para el uso de autorregistros.
8.3.16. Escala de evaluación de la discapacidad de la Organiza-
ción Mundial de la Salud II (WHODAS-II –autoadmi-
nistrado–) (OMS, 2000).
8.3.17. Modelo de clasificación jerárquica de la psicopatología
(Forbes etal., 2017).
Bibliografía web

49
2
Detección de problemas
y exploración inicial
Este capítulo comienza describiendo la detección de problemas de salud mental y sus dos ni-
veles: detección de un caso y detección de un área problemática. Es imprescindible incluir
protocolos de detección de problemas de salud mental en atención primaria ya que una de
cada cuatro personas va a sufrir un problema de este tipo a lo largo de su vida. En la de-
tección de casos clínicos es importante no pasar por alto ningún posible caso. En el primer
contacto personal con el paciente, comienza el proceso de evaluación psicológica clínica
(EPC) (con la exploración inicial), que no terminará hasta varios meses después de finalizado
el tratamiento. El capítulo finaliza con la delimitación del motivo de consulta, verdadero
inicio de la primera entrevista.
2.1. La detección de problemas de salud mental
En los últimos años son muchos los estudios epidemiológicos que evidencian cómo los pro-
blemas de salud mental afectan a todos (ECA: Kessler etal., 1994; ESEMED: Alonso etal.,
2004; WHO: Kessler y Ustun, 2008; MentDis_ICF65+: Andreas etal., 2017). Aunque
son muchas las personas de todas las edades y grupos sociales afectadas por los trastornos
mentales (una de cada cuatro personas va a sufrir un problema de salud mental a lo largo
de su vida), una parte importante de estas personas no recibe ayuda profesional o tarda en
hacerlo un número considerable de años. Este hecho puede deberse a varios motivos. Por un
lado, hay una infradetección de problemas de salud mental por parte de los profesionales de
atención primaria, que puede deberse a la escasez de adecuados instrumentos de detección
de un trastorno mental en atención primaria. Tejada, Jaramillo y Sánchez-Pedraza (2014)
proponen, para mejorar la detección de problemas de salud mental en atención primaria, el
uso de instrumentos como el Primary Care Evaluation of Mental Disorders (PRIME-MD),
el Patient Health Questionnaire (PHQ) o la herramienta mundial de evaluación en salud
mental (GMHAT). Los trastornos mentales comunes (trastornos de ansiedad, del estado

Manual práctico de evaluación psicológica clínica
50
de ánimo, somatizaciones y trastornos adaptativos) son los que se encuentran con mayor
frecuencia en atención primaria (Muñoz-Navarro etal., 2017). Muchas de las personas que
sufren uno de estos trastornos no son detectadas en atención primaria y, por consiguiente,
no son derivadas a un profesional especialista en salud mental. En el estudio clínico PsicAP
(“Psicología en atención primaria”, Cano-Vindel etal., 2016), encuentran que un 39 %
de las personas con un trastorno común que acude a atención primaria no recibe ningún
tratamiento. Para mejorar la detección de este tipo de trastornos en atención primaria, el
estudio PsicAP propone el uso de diferentes versiones del cuestionario de salud del paciente
(Patient Health Questionnaire), como son el PHQ-9, PHQ-4; PHQ-PD; y el GAD-7. Estos
instrumentos han demostrado tener altos niveles de sensibilidad y especificidad para detec-
tar diferentes trastornos emocionales, por lo que han sido incluidos en el capítulo 8 de este
manual entre los recursos para la evaluación.
Por otro lado, las propias personas con problemas de salud mental se muestran, en
muchas ocasiones, reacias a solicitar ayuda a los profesionales de la salud. Desde que una
persona sufre los primeros síntomas de un problema de salud mental hasta que busca ayuda
pueden pasar entre seis y ocho años (para los trastornos del estado de ánimo), y entre nueve
y veintitrés años en el caso de los trastornos de ansiedad. El estigma hacia las enfermeda-
des mentales que sufren las propias personas con un problema psicológico puede ser una
variable que explique en gran medida esta conducta; hay que luchar contra este estigma
internalizado, ya que, cuanto antes se detecten los problemas de salud mental, mejor será
su pronóstico. Prestaremos atención al estigma internalizado en otro lugar de este manual.
2.1.1. Conceptualización, tareas y momentos en la detección de problemas
de salud mental
La detección busca identificar posibles casos positivos. Se trata de identificar personas que pu-
dieran estar sufriendo, o sufrir en un futuro próximo, un trastorno de salud mental. Detectar
no es concretar el diagnóstico (proceso que implica sistemas diagnósticos y diferentes tareas e
instrumentos de evaluación), ni siquiera conlleva necesariamente poder describir los síntomas
principales del trastorno sufrido. Los instrumentos de detección señalan simplemente la pro-
babilidad de que la persona evaluada sufra un trastorno, pero no indican cuál.
Ausín y Muñoz (2018) distinguen entre la detección de un posible caso y la de un
posible trastorno. Estos autores señalan que la detección de un caso se produce cuando una
persona dada tiene una probabilidad elevada de tener un trastorno de salud mental, pero no
se puede especificar cuál. Por su parte, la detección de un trastorno significa que una persona
tiene una probabilidad elevada de cumplir los criterios diagnósticos para un trastorno con-
creto o un grupo de trastornos relacionados. En líneas generales, la detección de posibles
problemas psicológicos puede realizarse en diferentes momentos y mediante el uso de distin-
tas estrategias y técnicas complementarias (Ausín y Muñoz, 2018). En la figura 2.1 se recoge
un resumen de las tareas más relevantes para la detección de trastornos según estos autores,
y en las siguientes páginas se explicará en cierto detalle los dos niveles de detección. El psicó-
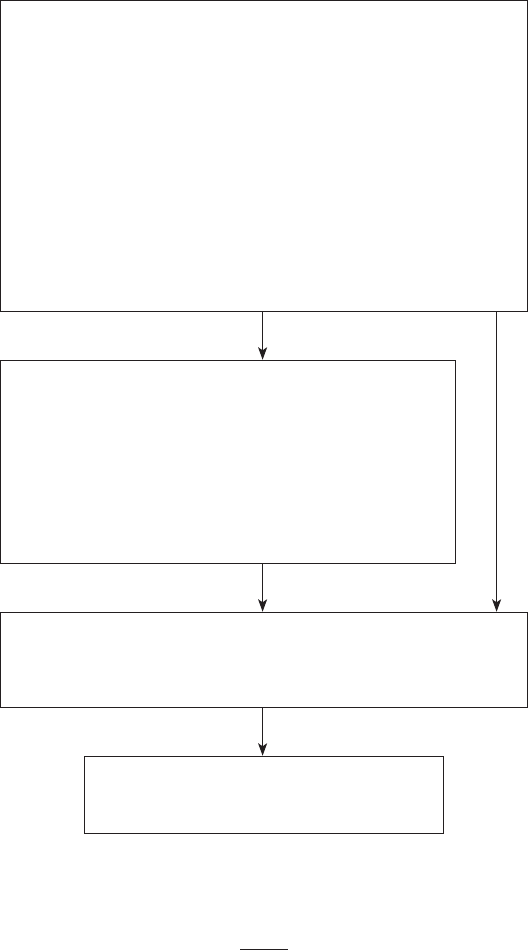
Detección de problemas y exploración inicial
51
logo podrá emplear ambos niveles de detección técnicas estandarizadas, que deberán contar
con una validez de criterio adecuada: sensibilidad y especificidad de los instrumentos. En el
capítulo 3 se abordarán con más detalle estos dos tipos de validez de criterio.
Primer nivel de detección (detección de un caso)
Variables:
Antecedentes familiares
Diagnósticos y tratamientos previos
Quejas directas o de otros miembros
Variables situacionales de riesgo
Variables de la persona de riesgo
Variables familiares de riesgo
Comportamientos extraños o de riesgo
Técnicas:
Informes previos
Exploración inicial
Entrevista
Técnicas estandarizadas generales (salud, funcionamiento, calidad de vida)
Segundo nivel de detección (detección de un área problemática)
Variables:
Comportamientos específicos de cada trastorno
(criterios DSM-5 o CIE-11; DC:0-3R)
Técnicas:
Informes previos
Entrevista preguntas claves
Técnicas estandarizadas de sintomatología general
Devolución de información y derivación
Devolver información
Motivar para el cambio
Recomendar tratamientos
Acompañamiento y seguimiento
Asegurarse y apoyar el tratamiento
Seguir los efectos en la persona y en la familia
Figura 2.1. Tareas y herramientas relacionadas con la detección de problemas de salud mental.
Fuente: Ausín y Muñoz, 2018.

Manual práctico de evaluación psicológica clínica
52
En la detección de casos clínicos es importante no pasar por alto ningún posible caso.
En este sentido, es mejor cometer errores por exceso de celo (falsos positivos-sensibilidad)
que dejar sin identificar a una persona (falsos negativos-especificidad).
2.1.2. Detección de un caso
En este primer nivel de detección, el psicólogo no tiene que llegar a especificar el trastorno
que pudiera estar sufriendo la persona, sino que bastaría con identificar una alta probabi-
lidad de sufrir un problema (cualquiera) de salud mental para dar por exitosa la detección
(Ausín y Muñoz, 2018). El mismo psicólogo realizará una evaluación y, si fuera necesario,
un diagnóstico completo para confirmar (verdadero positivo) o desmentir (falso positivo)
la detección.
En la figura 2.1 aparecen las variables relacionadas con los trastornos mentales que pueden
ofrecer indicios y primeras pistas: las situaciones de riesgo, los momentos vitales de riesgo y los
propios comportamientos indicativos de problemas. En primer lugar, las situaciones de riesgo
no siempre generan trastornos mentales, pero es conocida su relación con los mismos. Gon-
zález de Rivera y Morera (1983) indican que los sucesos con mayor impacto psicológico son
la muerte del cónyuge o pareja, quedarse sin trabajo, despido, problema legal grave y sufrir un
repentino y serio deterioro de la audición o la visión. En segundo lugar, el psicólogo ha de tener
en cuenta en la persona que está evaluando los momentos vitales de riesgo de carácter biológi-
co, psicológico o social, como puede ser la adolescencia, la primera juventud, la madurez o la
jubilación, ya que se trata de momentos vitales relacionados con cambios de rol, cambios bio-
lógicos y procesos adaptativos que pueden ser precursores o agravantes de algunos trastornos
psicológicos o mentales. En tercer lugar, el psicólogo observará determinados comportamien-
tos que no son síntomas específicos de ningún trastorno mental, pero que son indicativos de
posible trastorno psicológico, como son la aparición de problemas de funcionamiento psicoso-
cial en cualquier ámbito de actividad de la persona, cambios en el sueño o en la actividad física,
aislamiento social, descuido del arreglo personal y la higiene o pérdida de autonomía personal.
El psicólogo podrá evaluar con detalle las situaciones, momentos y comportamientos
de riesgo empleando técnicas y estrategias que sean útiles y tengan la calidad suficiente para
la detección de trastornos mentales. Entre estas técnicas destacan la revisión de informes
clínicos previos, la exploración inicial y otras estrategias de entrevista, y algunas técnicas
estandarizadas de detección general de casos clínicos (figura 2.1), que se pasan a describir
brevemente. En primer lugar, el psicólogo solicitará al paciente los informes clínicos, edu-
cativos, sociales, etc., que otro especialista haya podido realizar de esa persona, ya que son
una fuente de información muy importante a la hora de identificar posibles problemas o
momentos difíciles que la persona pueda haber vivido o estar viviendo en la actualidad. En
segundo lugar, la técnica de exploración inicial, mediante estrategias de observación, con-
versación y exploración, permite al psicólogo recoger en todo momento información de las
principales variables de funcionamiento cognitivo y psicológico (Othmer y Othmer, 2006),
como son: apariencia personal, nivel de conciencia, comportamiento psicomotor, atención,
Este documento contiene más páginas...
Descargar Completo
9788491714101.pdf
 Estamos procesando este archivo...
Estamos procesando este archivo...
 Lamentablemente la previsualización de este archivo no está disponible. De todas maneras puedes descargarlo y ver si te es útil.
Lamentablemente la previsualización de este archivo no está disponible. De todas maneras puedes descargarlo y ver si te es útil.
Descargar
 Estamos procesando este archivo...
Estamos procesando este archivo...
 Lamentablemente la previsualización de este archivo no está disponible. De todas maneras puedes descargarlo y ver si te es útil.
Lamentablemente la previsualización de este archivo no está disponible. De todas maneras puedes descargarlo y ver si te es útil.