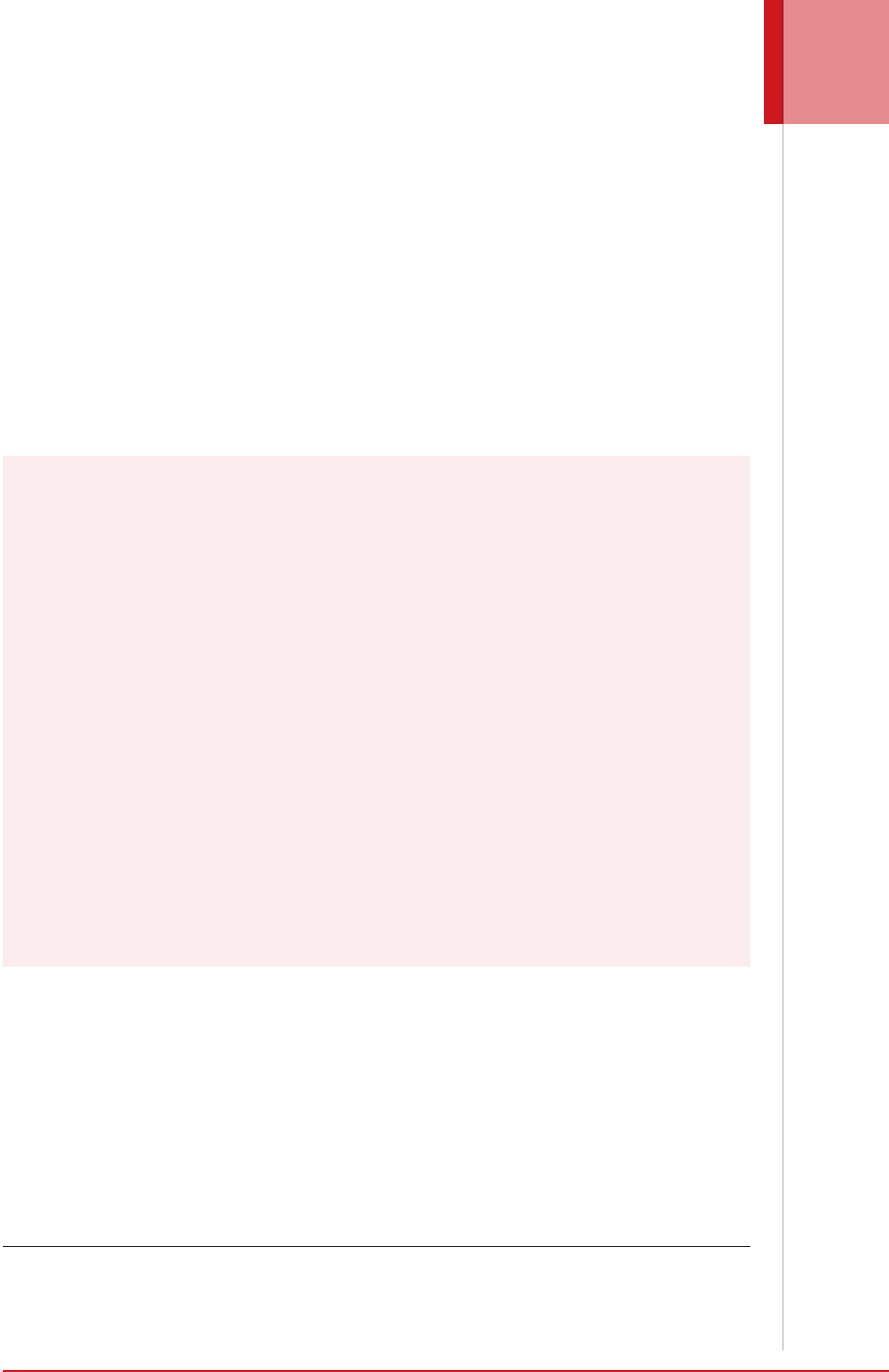
125
Medicina & Laboratorio, Volumen 14, Números 3-4, 2008
Hematología
¿Cómo obtener un extendido
de sangre periférica de óptima calidad?
Germán Campuzano Maya
1
“La calidad de un resultado de laboratorio depende de la calidad de la muestra”
(premisa básica de las buenas prácticas de laboratorio)
Resumen: a pesar de los grandes avances tecnológicos y el desarrollo de nuevos
parámetros en hematología, el extendido de sangre periférica continúa siendo la
“prueba reina” en el diagnóstico de las enfermedades hematológicas. Por razones
ajenas al objetivo de este módulo, y a la mala utilización de la tecnología, entre otras
razones, muchos laboratorios clínicos han menospreciado el valor del extendido
de sangre periférica y en consecuencia sólo se limitan a entregar como resultado,
el informe “en bruto” que entrega el autoanalizador de hematología, sin el más
mínimo análisis del extendido de sangre periférica, aun en los casos en donde las
alarmas del instrumento así lo exigen, dentro del marco de las buenas prácticas
de laboratorio. Para tener un estudio de la morfología de la sangre periférica que
pueda ser considerado de óptima calidad, calificación que siempre será posible,
necesariamente deberán confluir tres condiciones: (1) que el extendido de sangre
periférica sea óptimo, (2) que la coloración sea óptima y (3) que la placa sea analizada
por personal idóneo.
Palabras claves: extendido de sangre periférica, método del portaobjeto, método
de laminilla.
Campuzano-Maya, G. ¿Cómo obtener un extendido de sangre periférica de óptima
calidad? Medicina & Laboratorio 2008, 14: 125-152.
Módulo 4 (Hematología), número 9. Editora Médica Colombiana S.A., 2008
®
Recibido el 22 de enero, 2008; aceptado el 18 de febrero, 2008.
D
esde 1956, cuando Wallance Coulter inventó el primer contador de células [1], el he-
mograma como prueba de laboratorio no ha cesado de evolucionar y como resultado
ha traído mejoras y también problemas. Con respecto a las primeras, los contadores no
sólo han permitido tener resultados tan exactos como impensables con los métodos manuales
[2], sino que han aportado, sobre todo los de las últimas generaciones, nuevos parámetros de
valiosa utilidad clínica y excelente relación costo beneficio para el paciente y los sistemas de
seguridad social [3-8]. Con respecto a los segundos, el hemograma, a pesar de que es una de las
pruebas más solicitadas al laboratorio clínico, por razones ajenas a las de este módulo, a la falta
de educación continua y a un entrenamiento adecuado en el manejo de estos instrumentos y de
los nuevos parámetros, infortunadamente se ha utilizado inadecuadamente, como se analizará
más adelante.
1. Médico especialista en Hematología y Patología Clínica. Profesor Ad Honorem, Facultad de Medicina, Universidad de
Antioquia. Médico Director, Laboratorio Clínico Hematológico S.A. Medellín, Colombia. Correspondencia: Carrera 43C
No. 5-33, Medellín, Colombia. E-mail: [email protected]

¿Cómo obtener un extendido de sangre periférica de óptima calidad?
126
Medicina & Laboratorio, Volumen 14, Números 3-4, 2008
El objetivo de este módulo es múltiple: (1) llamar la atención sobre el mal uso de los autoa-
nalizadores de hematología, (2) presentar a los profesionales del laboratorio clínico las diferentes
opciones de manejo del hemograma electrónico y en particular lo relacionado con el extendido
de sangre periférica, como parte integral del hemograma y (3) presentar a la comunidad de usua-
rios, los médicos, las posibilidades que con respecto al diagnóstico hematológico les proveen los
avances tecnológicos cuando se utilizan adecuadamente, acorde con los estándares de calidad
[9] y la forma cómo los resultados les deben ser informados, de tal manera que sea la verdadera
ayuda que realmente es la prueba y no motivo de confusión, como está sucediendo en muchos
casos.
¿Qué está sucediendo con el hemograma y el extendido de
sangre periférica en Colombia?
A pesar de los grandes avances tecnológicos de las últimas décadas, en particular los rela-
cionados con el diagnóstico hematológico gracias a la incorporación de los autoanalizadores de
hematología en la mayoría de los laboratorios clínicos, no sólo se han mejorado sustancialmente
los parámetros convencionales del hemograma sino que se han introducido nuevos parámetros
de utilidad clínica, como recientemente se analizó en un módulo anterior en MEDICINA & LA-
BORATORIO [10].
Infortunadamente, como resultado de la automatización, y por otras razones que no son ob-
jeto de este módulo, el estudio de la sangre periférica ha pasado a un segundo plano, llegando
a no hacerse en muchos laboratorios clínicos, como claramente se deduce de los facsímiles de
informes del hemograma que se reproducen en las figuras 1 a 3, y cuando los hacen, su calidad
es tan pobre, como se analizará más adelante, que no es posible tener un buen estudio de san-
gre periférica, olvidando que “los contadores de células son excelentes pero no perfectos” [11]
y en ningún momento pueden reemplazar a un detenido y cuidadoso estudio de un extendido
de sangre periférica. Como se observa en los citados informes, algunos de ellos procedentes de
laboratorios clínicos de diferentes partes del país, que se comportan como “fábricas de exáme-
nes”, no sólo se ha excluido el extendido de sangre periférica, sino que entrega el resultado “en
bruto”, tal y como sale de la máquina, en muchos casos en inglés y en unidades no utilizadas en
el medio, sin la más mínima revisión y análisis microscópico del extendido de sangre periférica,
aun cuando el instrumento muestra alarmas que así lo exigen dentro de las buenas prácticas de
laboratorio. Los laboratorios clínicos que así proceden pareciera que desconocen el papel del
laboratorio clínico en el acto médico y olvidan que la solicitud de un prueba de laboratorio es
una interconsulta más que “una orden comercial para hacer un examen” [12-15].
De acuerdo con la metodología utilizada y los parámetros que lo componen, en el medio se
reconocen seis tipos de hemogramas, debidamente codificados y definidos por la Sociedad Co-
lombiana de Patología Clínica [16] que coinciden en su mayoría con los definidos por el Colegio
Americano de Patólogos, que a su vez, son reconocidos por la Asociación Médica Americana y el
Colegio Americano de Patólogos [17] y han sido acogidos por el Ministerio de Protección Social
de Colombia como base de los manuales de contenidos de los planes de salud (CUPS) [18], con
excepción de los hemogramas tipo V y VI, recientemente incorporados a los laboratorios clínicos
del país. Desde el punto de vista práctico, los hemogramas se subdividen en dos grandes grupos:
(1) los hemogramas manuales, que corresponden a los tipos I y II y (2) los hemogramas electró-
nicos derivados de los autoanalizadores de hematología, que corresponden a los tipos III, IV, V
y VI [19].
Todos los hemogramas del tipo IV a VI, además de los valores cuantitativos propios de cada
uno de ellos, generan una serie de gráficos conocidos como histogramas, dispersogramas y ci-
togramas en los cuales se presentan gráficamente algunos de los aspectos más importantes de
Campuzano-Maya G.
127
Medicina & Laboratorio, Volumen 14, Números 3-4, 2008
las poblaciones de células analizadas y de los cuales los instrumentos, con la ayuda de software,
determinan algunas variables cuantitativas. Por razones desconocidas o que no son objeto de
este módulo, en nuestro medio no se le ha dado un adecuado manejo a estos elementos gráficos
pues la mayoría de los laboratorios clínicos se limitan a anexarlos como parte integral del hemo-
grama, en muchos casos, “en bruto” como salen de instrumento, inclusive en inglés, en iniciales
y con todas las alarmas sin ninguna interpretación, constituyéndosen en fuentes de confusión y
desinformación más que en una verdadera ayuda para el clínico [20], como se evidencia en las
figuras 1 a 3.
Los histogramas, dispersogramas y citogramas que entregan los autoanalizadores de hemato-
logía son una excelente herramienta para el laboratorio clínico pero tienen muy poca, o quizás
ninguna, utilidad clínica: estos elementos como herramienta del laboratorio clínico son de gran
valor debido a que: (1) identifican con gran certeza, mediante alarmas, las principales alteracio-
nes del hemograma, en donde el observador debe poner mayor énfasis en el estudio de sangre
periférica, (2) permiten monitorear la veracidad de los hallazgos cuantitativos generados por el
Figura 1. Facsímil de un informe de un hemograma tipo IV. Como se observa, se ha entregado al paciente el hemograma
tal como sale del instrumento, en inglés, con los parámetros en siglas y en unidades, como K/uL (en vez de “por µL”) para
el recuento de blancos y de plaquetas, desconocidas en el medio. A pesar de las múltiples alarmas como H, HH, L y los as-
teriscos y la nota con una alarma (resaltada) informando la posibilidad de “blastos” o precursores de células blancas, que,
como visiblemente se evidencia en el informe, no hay estudio de extendido de sangre periférica como claramente debió de
haberse realizado antes de ser entregado al paciente. Fuente: historia clínica de un paciente de la consulta del autor.

¿Cómo obtener un extendido de sangre periférica de óptima calidad?
128
Medicina & Laboratorio, Volumen 14, Números 3-4, 2008
autoanalizador, (3) permiten identificar las posibles causas relacionadas con resultados erróneos
generados por los autoanalizadores, y (4) le permiten al examinador presumir un determinado
diagnóstico [20]. Al médico le debe llegar el informe del hemograma tan claro como sea posible,
muy similar al facsímil del informe de un hemograma tipo VI que se reproduce en la figura 4 (la
hoja de trabajo) y en la figura 5 (el informe final del hemograma).
¿Cuándo hacer o solicitar un estudio del extendido de sangre
periférica?
Hacer o no hacer extendido de sangre periférica como parte integral del hemograma de-
pende del método utilizado para hacerlo y de las necesidades del médico, siempre en un deter-
minado contexto clínico. Se dan dos situaciones en particular: los hemogramas manuales y los
hemogramas electrónicos.
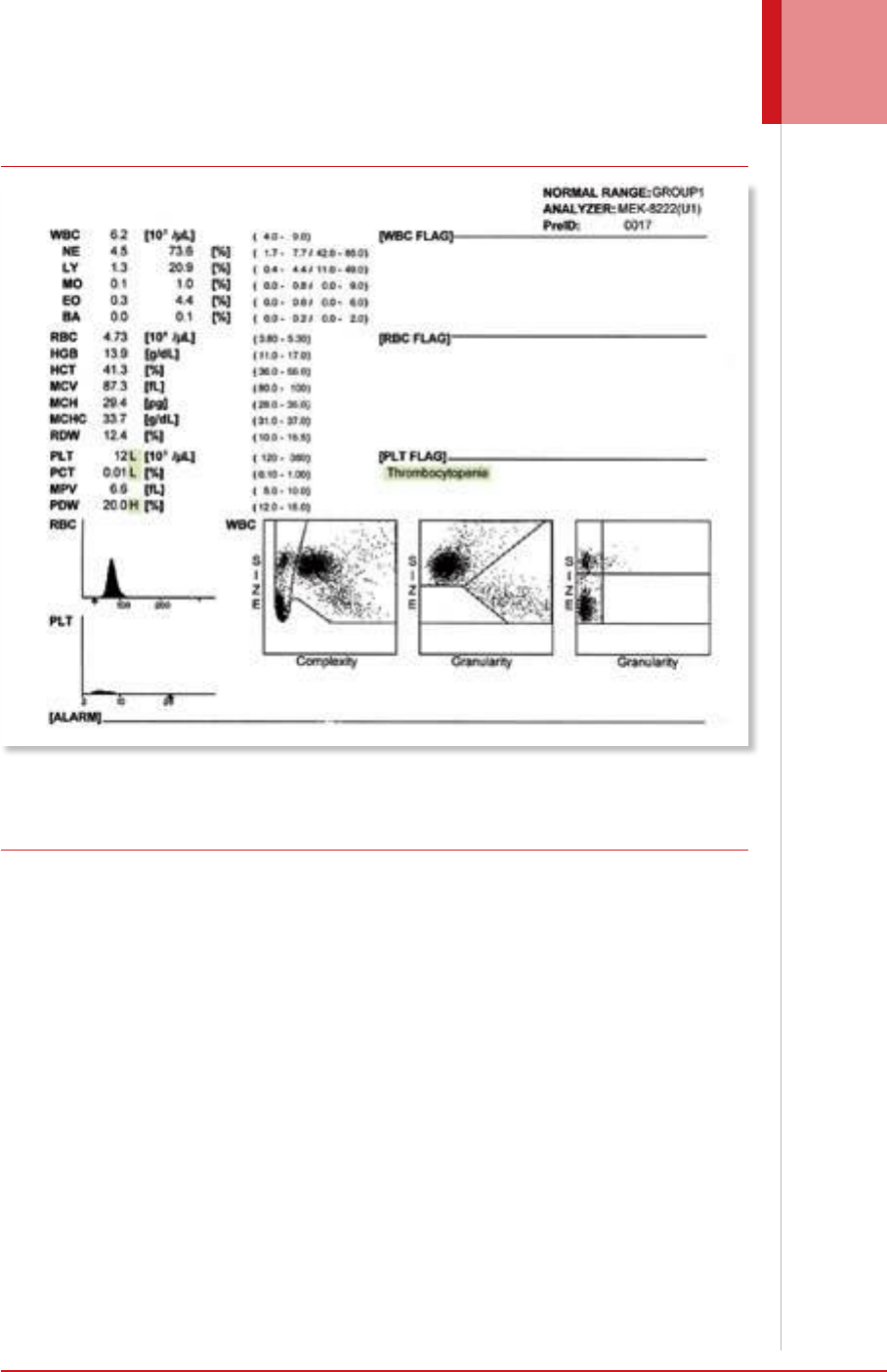
Figura 2. Facsímil de un informe de un hemograma tipo IV. Como en el caso anterior, el laboratorio clínico se limitó a en-
tregar al paciente el informe tal cual sale del instrumento, en inglés y con los parámetros en siglas. De acuerdo con lo que
se observa en el informe hay una anemia señalada con múltiples asteriscos, un recuento diferencial de tres partes con un
asterisco que llama la atención sobre la presencia de “linfocitos reactivos”. Además en la parte lateral derecha se ha pegado
al informe la tirilla del instrumento y si se mira con detenimiento, los valores de la tirilla han sido transferidos a la “hoja de
informe”. De acuerdo con esta metodología, en este hemograma que corresponde al tipo IV en donde el recuento diferen-
cial de leucocitos convencional (de cinco partes que incluye polimorfonucleares neutrófilos, polimorfonucleares eosinófilos,
polimorfonucleares basófilos, linfocitos y monocitos), debe hacerse manualmente y las alarmas relacionadas con la anemia
y la linfocitosis habrían sido indicación para un estudio completo del extendido de sangre periférica, que no se evidencia
en este informe. Además, llama la atención de un término ajeno al laboratorio clínico estándar o a la hematología como es
“recuento diferencial de células mixtas”. Es claro que este tipo de hemogramas, por lo menos de informe, desorienta más
que cumple con su objetivo como prueba de laboratorio. Fuente: historia clínica de un paciente de la consulta del autor.
Campuzano-Maya G.
129
Medicina & Laboratorio, Volumen 14, Números 3-4, 2008
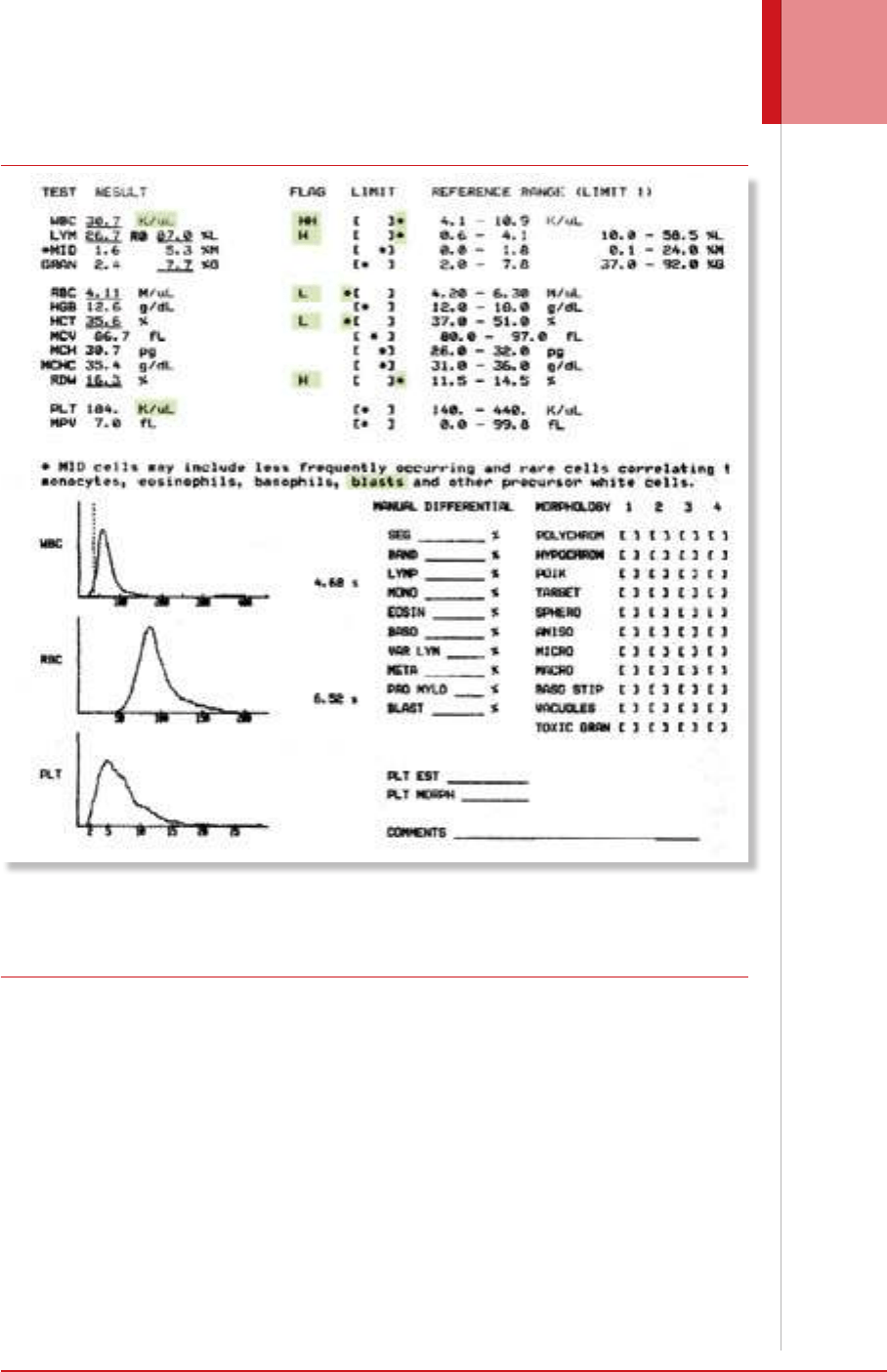
Figura 3. Facsímil de un informe de un hemograma tipo V. Como en el caso anterior, el laboratorio clínico se limitó a en-
tregar al paciente el informe tal como sale del instrumento, en inglés y con los parámetros en siglas. De acuerdo con las
alarmas L, H y “thrombocytopenia” de 12.000 plaquetas por µL, claramente debía haber sido completado con un estudio del
extendido de sangre periférica que obviamente no se realizó en este paciente como se evidencia en este informe. Fuente:
historia clínica de un paciente de la consulta del autor.
Hemograma manual
Como su nombre lo indica, en los hemogramas tipo I y II, de acuerdo con la Sociedad Co-
lombiana de Patología Clínica [19] y el Ministerio de Protección Social [18], acorde con los
estándares internacionales y las buenas prácticas de laboratorio, los parámetros cuantitativos se
determinan por instrumentación básica, en particular con pipetas y cámara de Neubauer [10], y
los parámetros cualitativos y el recuento diferencial de leucocitos se derivan, en todos los casos,
del estudio del extendido de sangre periférica realizado por profesionales debidamente capaci-
tados para ello [21, 22].
Hemograma electrónico
En los hemogramas electrónicos o derivados de los autoanalizadores de hematología, el es-
tudio del extendido de sangre periférica depende del tipo de hemograma y de los resultados de
éste, como se analizará a continuación.
Hemograma tipo III
En los hemogramas tipo III, de acuerdo con la Sociedad Colombiana de Patología Clínica [19]
y el Ministerio de Protección Social [18], el instrumento entrega los parámetros básicos como la
hemoglobina, el hematocrito, el recuento de eritrocitos, los índices eritrocitarios (volumen cor-
¿Cómo obtener un extendido de sangre periférica de óptima calidad?
130
Medicina & Laboratorio, Volumen 14, Números 3-4, 2008
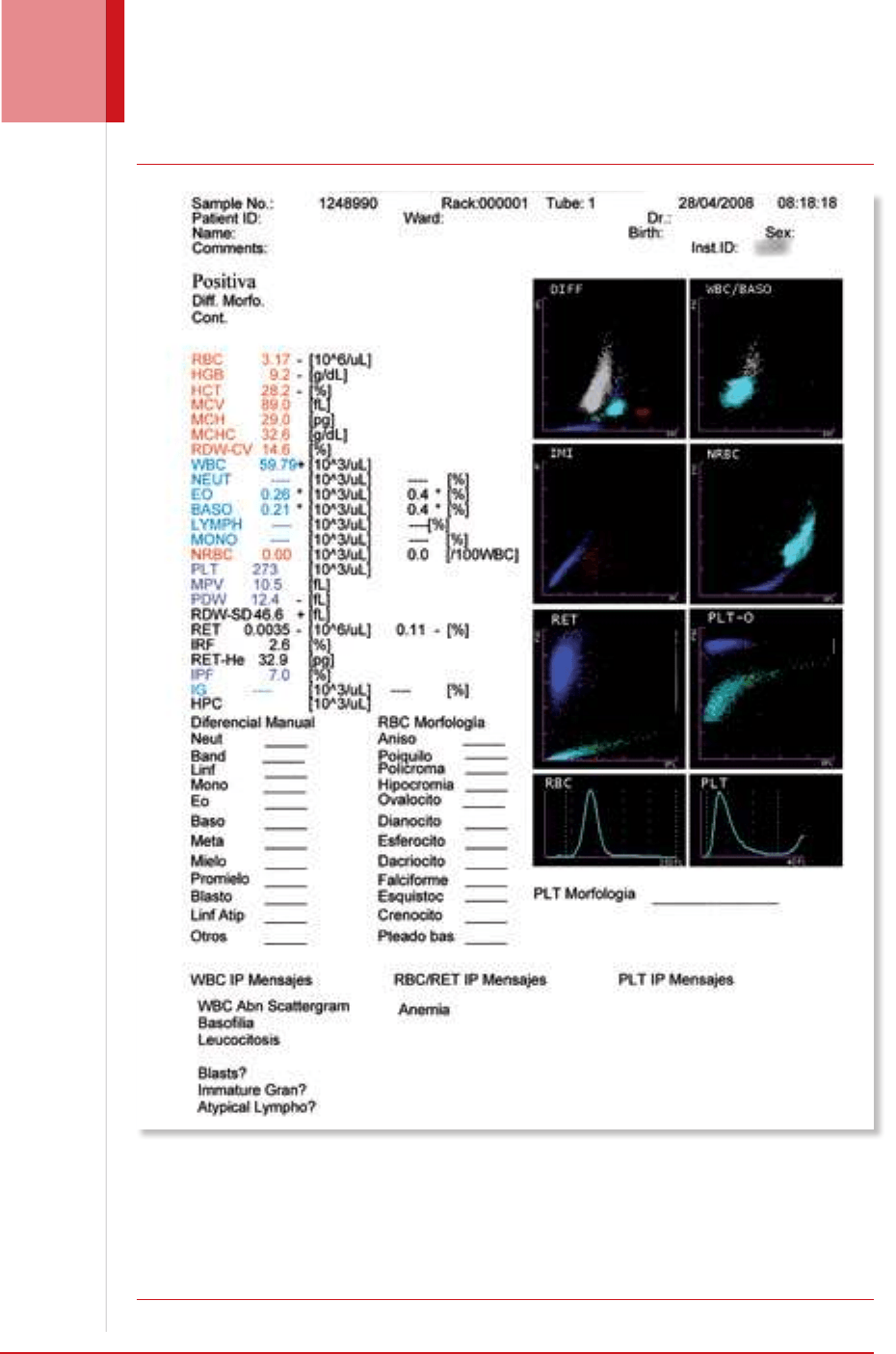
Figura 4. Facsímil de un hemograma tipo VI. Se presenta el informe que el autoanalizador de hematología entrega para que
el bacteriólogo analice. En el documento se identifican los siguientes grupos: (1) resultados del análisis, (2) dispersograma
del diferencial (DIFF), (3) dispersograma de leucocitos y basófilos (WBC/BASO), (4) dispersograma de células mieloides
inmaduras (IMI), (5) dispersograma de eritrocitos nucleados (NRBC), (6) dispersograma de reticulocitos (RET), (7) disper-
sograma de plaquetas ópticas (PLT-O), (8) histograma de hematíes o eritrocitos (RBC), (9) histograma de plaquetas (PLT),
(10) sistema de avisos interpretativos de leucocitos (WBC), (11) sistema de avisos interpretativos de hematíes y reticuloci-
tos (RBC, RET), y (12) sistema de avisos interpretativos de plaquetas (PLT). En este caso el laboratorio clínico, mediante
el extendido de sangre periférica que el instrumento hace y colorea, procede a verificar las alarmas y generar un informe
transparente para el médico. Fuente: hoja de trabajo de un laboratorio clínico privado de Medellín, Colombia.

Campuzano-Maya G.
131
Medicina & Laboratorio, Volumen 14, Números 3-4, 2008
Figura 5. Facsímil de un informe de un hemograma tipo VI. Se presenta el informe final de un hemograma organizado
de acuerdo con los parámetros analizados y completamente transparentes para el médico. Fuente: historia clínica de un
paciente de la consulta del autor.
puscular medio, hemoglobina corpuscular media, concentración de la hemoglobina corpuscular
media), el recuento total de leucocitos y en algunos instrumentos, como un parámetro opcional,
el recuento total de plaquetas [23], pero no da ninguna información sobre la morfología de la
sangre ni mucho menos sobre el recuento diferencial de leucocitos, parámetros que necesaria-
mente deben ser obtenidos mediante el estudio cuidadoso del extendido de sangre periférica
[21, 22].
Dentro de este grupo de autoanalizadores están, a modo de ejemplo, el Sysmex CC-700 [24],
el Sysmex CC-800 [25], el Sysmex M-2000 [24], el Sysmex E-4000 [26] y el Sysmex E-5000 [27]
de TOA Medical Electronics, el ZF6 [28] y el Modelo S de Coulter [29, 30], el SMA-4 [31] y SMA-
4A y el H6000 [32] de Technicon [30], el Celloscope 401 [33] y el Celloscope 421 [34] y el Cell
Dyn 900 [28] de Sequoia-Turner, entre otros.
Hemograma tipo IV
En los hemogramas tipo IV, de acuerdo con la Sociedad Colombiana de Patología Clínica [19]
y el Ministerio de Protección Social [18], como en el caso anterior, el instrumento entrega los

¿Cómo obtener un extendido de sangre periférica de óptima calidad?
132
Medicina & Laboratorio, Volumen 14, Números 3-4, 2008
parámetros básicos como la hemoglobina, el hematocrito, el recuento de eritrocitos, los índices
eritrocitarios (volumen corpuscular medio, hemoglobina corpuscular media, concentración de la
hemoglobina corpuscular media), el recuento total de leucocitos y el recuento total de plaquetas.
Además, incluye nuevos parámetros como el ancho de distribución de los eritrocitos [35] y un
recuento diferencial de leucocitos básico, conocido como de tres partes, debido a que agrupa
los leucocitos, de acuerdo con el tamaño, en tres clases de células: linfocitos, células mixtas (en
donde se incluyen monocitos, polimorfonucleares eosinófilos y polimorfonucleares basófilos) y
polimorfonucleares neutrófilos [36-39]. Cuando el laboratorio clínico utiliza este tipo de autoa-
nalizador de hematología debe incluir en todos los hemogramas que realiza de rutina extendidos
de sangre periférica para observar la morfología de las diferentes series (eritrocitos, leucocitos
y plaquetas) y hacer el recuento diferencial de leucocitos, esto es de cinco partes (polimorfo-
nucleares neutrófilos, polimorfonucleares eosinófilos, polimorfonucleares basófilos, linfocitos y
monocitos) [22].
Dentro de este grupo de autoanalizadores están, a modo de ejemplo, el Sysmex pocH-100i
[40], el Sysmex CC-800 [25], el Sysmex M-2000 [24] y el E-5000 [41] de TOA Medical Electro-
nics, el Hematrack [42] y el Coulter S Plus IV [36, 43] de Coulter, entre otros.
Hemograma tipo V
En los hemogramas tipo V, de acuerdo con la Sociedad Colombiana de Patología Clínica [19],
como en los casos anteriores, el instrumento entrega los parámetros básicos como la hemoglo-
bina, el hematocrito, el recuento de eritrocitos, los índices eritrocitarios (volumen corpuscular
medio, hemoglobina corpuscular media y concentración de la hemoglobina corpuscular media),
el recuento total de leucocitos y el recuento total de plaquetas. Además, incluye nuevos paráme-
tros como el ancho de distribución de los eritrocitos, el volumen medio plaquetario, el ancho de
distribución de las plaquetas y el plaquetocrito, y entrega un recuento diferencial de leucocitos
de cinco partes, en donde se incluyen polimorfonucleares neutrófilos, polimorfonucleares eosi-
nófilos, polimorfonucleares basófilos, linfocitos y monocitos [44-46]. La ventaja de estos autoana-
lizadores, con respecto a los anteriores, radica en un software robusto que mediante algoritmos,
de acuerdo con los resultados y las anormalidades cuantitativas y cualitativas, clasifica los hemo-
gramas en dos grandes grupos:
Normales, aquellos en donde el instrumento no encuentra ninguna alteración o señal de
1.
alarma y en los cuales no es necesario hacer estudio de sangre periférica complementario,
a no ser que se tenga una indicación específica como la presencia de organomegalias (ade-
nopatías, esplenomegalia, hepatomegalia), debido a que la sensibilidad y especificidad de
los procedimientos manuales son mucho más bajas que en los hemogramas derivados de
estos autoanalizadores, como claramente se ha demostrado [47, 48].
Anormales, aquellos en donde el instrumento encuentra (a) alteraciones en los parámetros
2.
cuantitativos, (b) alteraciones cualitativas y (c) alteraciones cuantitativas y cualitativas, en
los cuales, en todos los casos, de rutina, es necesario hacer el estudio complementario del
extendido de sangre periférica [22].
Dentro de este grupo de autoanalizadores están, a modo de ejemplo, el Sysmex NE-8000
[44, 49], el Sysmex SE-9000 [50] y el Sysmex SE-9500 [51] de TOA Medical Electronics, el MAXM
[52] y el Gen-S, el STKR [53] de Coulter, el Cell-Dyn 1000 [54] y el Cell Dyn 3500 [55] de Abbott
Diagnostics, y el Advia 120 [56-58] de Bayer, entre otros.
Hemograma tipo VI
En los hemogramas tipo VI, de acuerdo con la Sociedad Colombiana de Patología Clínica
[19], igual que en los otros hemogramas electrónicos, el instrumento entrega los parámetros

Campuzano-Maya G.
133
Medicina & Laboratorio, Volumen 14, Números 3-4, 2008
básicos como la hemoglobina, el hematocrito, el recuento de eritrocitos, los índices eritrocitarios
(volumen corpuscular medio, hemoglobina corpuscular media y concentración de la hemoglobi-
na corpuscular media), el recuento total de leucocitos y el recuento total de plaquetas. Además
de que incluye los nuevos parámetros que comparte con el hemograma tipo V, como el ancho
de distribución de los eritrocitos, el volumen medio plaquetario, el ancho de distribución de las
plaquetas, el plaquetocrito y el recuento diferencial de leucocitos de cinco partes, en donde
se incluyen polimorfonucleares neutrófilos, polimorfonucleares eosinófilos, polimorfonucleares
basófilos, linfocitos y monocitos, el hemograma tipo VI, entrega otros nuevos parámetros de uti-
lidad clínica [4] como el recuento de reticulocitos, el índice de maduración reticulocitaria [59],
la hemoglobina reticulocitaria [60, 61], el recuento de granulocitos inmaduros [62], el recuento
de células progenitoras (CD34) [63-65], el recuento de eritroblastos [66] (cuando están presen-
tes), y el índice de plaquetas inmaduras, también conocidas como plaquetas reticuladas [67-70].
Además, detecta y señala con alarmas la presencia de hemoparásitos [71, 72] lo cual es de gran
importancia en las regiones en donde la malaria es endémica. El manejo del estudio de sangre
periférica es similar al del hemograma tipo V, previamente analizado.
Dentro de este grupo de autoanalizadores están, a modo de ejemplo, el Sysmex XT-2000i
[73], el Sysmex SE 9500 [56] y el Sysmex XE-2100 [57, 74] de TOA Medical Electronics, el Abx
Tabla 1. Posibles razones por las cuales el médico expresamente solicita revisar el extendido de sangre
periférica [77]
Alteraciones cuantitativas
Confirmar un recuento bajo de plaquetas
Tener un recuento diferencial de leucocitos manual o confirmar las poblaciones de leucocitos generadas por un
autoanalizador de hematología
Cuando se sospechan resultados espurios derivados del autoanalizador de hematología
Alteraciones cualitativas
Diagnosticar o descartar una neoplasia hematológica, en particular una leucemia
Diagnosticar o descartar desórdenes relacionados con las células madre
Diagnosticar o descartar enfermedades mieloproliferativas crónicas
Diagnosticar o descartar síndromes mielodisplásicos
Diagnosticar o descartar desórdenes hereditarios como la anomalía de May-Heglin
Alteraciones cuantitativas y cualitativas
Evaluación de citopenias, incluidas la anemia, la leucopenia y la trombocitopenia, solas o en sus diferentes com-
binaciones
Evaluar y caracterizar anemias adquiridas como las anemias hemolíticas, las relacionadas con enfermedades he-
páticas y las enfermedades renales
Diagnosticar o descartar la hemoglobinuria paroxística nocturna
Diagnosticar o descartar las discrasias de células plasmáticas
Diagnosticar o descartar enfermedades plaquetarias, como el síndrome de Wiskott-Aldrich y el síndrome de pla-
queta gris
Estudio de anemias hemolíticas hereditarias
Hemoglobinopatías y síndromes talasémicos
Deficiencias enzimáticas, como la deficiencia de la glucosa 6 fosfato deshidrogenasa
Defectos de membrana de los eritrocitos, como la esferocitosis hereditaria
Otras indicaciones
Diagnosticar o descartar hemoparásitos
Sospecha de malignidad

¿Cómo obtener un extendido de sangre periférica de óptima calidad?
134
Medicina & Laboratorio, Volumen 14, Números 3-4, 2008
Pentra 120 [56] de Abx Horiba, el LH 750 [57] de Beckman Coulter, el Cell Dyn 4000 [56, 75] y
el Cell Dyn Sapphire [76] de Abbott Diagnostics, entre otros.
Indicaciones para hacer el extendido de sangre periférica
desde la óptica del médico
Además de las indicaciones derivadas de la metodología que el laboratorio clínico utilice
para hacer el hemograma, el estudio de sangre periférica puede ser solicitado en forma expresa
por el médico en situaciones como las que se relacionan en la tabla 1, y en estos casos es ideal
que los extendidos fuesen revisados por profesionales especialmente entrenados en morfología
sanguínea [77].
¿Cómo hacer un extendido de sangre periférica de óptima
calidad?
Dependiendo de las disponibilidades propias de cada región y de cada institución, que a su
vez determinan la complejidad y del grado de instrumentación del laboratorio clínico, para hacer
un extendido de sangre periférica se dispone de medios que van desde los métodos manuales
hasta los altamente automatizados, que independiente de cual se utilice, si está bien estandari-
zado puede y debe proveer un extendido de sangre periférica de óptima calidad. En la práctica,
para hacer el extendido de sangre periférica se dispone de tres metodologías: la del portaobjeto,
la de la laminilla y la de capas.
Método del portaobjeto
El método del portaobjeto, también conocido como método de doble portaobjeto o método
en cuña, es el más utilizado universalmente para hacer los extendidos de sangre periférica. Para
lograr un extendido de sangre periférica por este método es importante tener en cuenta la mues-
tra, el material utilizado y el procedimiento propiamente dicho. El método del portaobjeto puede
hacerse por dos métodos: manual y automatizado.
Método manual del portaobjeto
El método manual del portaobjeto es más utilizado en los laboratorios clínicos. Para hacerlo
en forma adecuada deben cumplirse las siguientes condiciones:
Muestra
Se puede hacer con sangre completa obtenida por punción digital o con sangre anticoagulada
con EDTA (tubo con tapa lila para hemograma) [78]. Las muestras con heparina no son adecuadas
para hacer el extendido de sangre periférica porque frecuentemente forma pequeños coágulos
de plaquetas que interfieren con el análisis de la morfología plaquetaria y porque interfiere con
la coloración, dando una fondo azul púrpura [79].
Material
Para lograr extendidos de sangre periférica de óptima calidad es indispensable utilizar por-
taobjetos de 75 x 25 x 1 mm, nuevos, de buena calidad, no los más baratos del mercado, limpios
y libres de polvo y de grasa y por ningún motivo, reutilizados. Además, se requiere de portaob-
jetos extensores, romos e idealmente más estrechos que los utilizados para el extendido de la
sangre.

Campuzano-Maya G.
135
Medicina & Laboratorio, Volumen 14, Números 3-4, 2008
Procedimiento
Los pasos a seguir en el método
del portaobjeto para hacer el exten-
dido de sangre periférica son los si-
guientes:
Colocar el portaobjeto en don-
1.
de se planea hacer el extendi-
do sobre una superficie plana,
si la persona que va a hacer el
procedimiento es diestra, con
la gota de sangre al lado dere-
cho y si es zurda, con la gota
de sangre al lado izquierdo.
Colocar una pequeña gota,
2.
ya sea de la punción directa
del dedo o del tubo con an-
ticoagulante, de 2 a 3 mm de
diámetro (0,05 mL), de sangre
bien mezclada (10 inversiones manuales o 2 minutos en un homogenizador), a 1 cm de
un extremo del portaobjetos. Si se emplean portaobjetos de extremo esmerilado o es-
pacio reservado para marcarlo, la sangre se coloca cerca de éste, como se muestra en la
figura 6A.
Con el pulgar y el índice de la mano derecha sujetar el segundo portaobjetos, también
3.
conocido como portaobjetos extensor, contra la superficie del primer portaobjeto con un
ángulo de 30° a 45°, como se muestra en la figura 6B.
Deslizar el portaobjetos de empuje hacia atrás, hacia la gota de sangre. Permitir que la
4.
gota se extienda hasta tres cuartas partes del bisel del portaobjetos de empuje. Procurar
que la sangre se extienda hasta los bordes del portaobjetos extensor, como se muestra en
la figura 6C.
Empujar rápidamente el portaobjetos extensor hacia delante (lejos de la gota), como se
5.
muestra en la figura 6D. Este movimiento debe ser suave y continuo hasta el extremo del
portaobjetos. El portaobjetos extensor deberá estar limpio y seco, e idealmente deberá ser
menos ancho que el primer portaobjetos, como se visualiza en las figuras 6B, 6C y 6D,
para evitar que la muestra se desborde y poder examinar con mayor facilidad los bordes
en el microscopio.
Permitir que el extendido se seque al aire antes de colorearlo. Se puede abanicar en el aire
6.
para que se seque en menos tiempo.
Marcar el portaobjetos con un lápiz apropiado. La identificación debe ser en el extremo
7.
grueso (o el esmerilado) del portaobjetos.
Método automatizado del portaobjeto
Una de las características más importantes del método del portaobjeto es la posibilidad de
ser automatizado. Los extendidos de sangre periférica se pueden automatizar en forma indepen-
Figura 6. Extendido de sangre periférica por el método del portaobjeto.
A: colocación de la gota de sangre en el portaobjeto; B: colocación del
portaobjeto extensor; C: desplazamiento del portaobjeto extensor, hacia
la derecha, en búsqueda de la gota de sangre; D: desplazamiento del
portaobjeto extensor hacia la izquierda para hacer el extendido de san-
gre periférica.
A B
C D

¿Cómo obtener un extendido de sangre periférica de óptima calidad?
136
Medicina & Laboratorio, Volumen 14, Números 3-4, 2008
diente o incorporados a los autoana-
lizadores de hematología. En la prác-
tica, se presentan dos alternativas:
La automatización independien-
te se basa en el uso de dispositi-
vos que mecanizan los pasos del
extendido de sangre periférica
convencional. En el mercado del
laboratorio clínico se pueden ob-
tener instrumentos como Hema-
prep
®
(SmithKline/Beecham) y el
Autoprep
®
(Sedona Lab Products),
pero ninguno de ellos se consi-
gue localmente. Los aspectos re-
lacionados con el procedimiento
se ciñen a seguir las instrucciones
del instrumento utilizado. En la
figura 7 se muestra uno de estos
instrumentos.
La automatización incorporada se basa en acoplar al autoanalizador de hematología, usual-
mente a los de gama alta, un dispositivo completo que hace y colorea los extendidos de
sangre periférica. Estos instrumentos realizan los extendidos de sangre periférica a partir de
muestras preseleccionadas de acuerdo con el software “que determina cuándo” es necesario
o no es necesario realizar estudio manual del extendido y en este caso “procede a hacerlo”.
El método se basa en el sistema manual, previamente descrito, que desplaza un portaobjetos
esmerilado sobre la superficie de otro portaobjeto. Con estos instrumentos, la calidad de los
extendidos y las coloraciones son óptimas, y la individualización con relación al hematocrito
de cada extendido permite placas con un grosor estándar. En la figura 8 se muestra uno de
los extensores-coloreadores recientemente introducido al mercado nacional del laboratorio
clínico: el SP-1000i
®
incorporado al autoanalizador de hematología XE-Alpha
®
de Sysmex.
Los aspectos relacionados con el procedimiento se ciñen a seguir las instrucciones del instru-
mento utilizado [80], aspectos que pueden variar de un instrumento a otro.
Ventajas y desventajas de los métodos automatizados
Cuando las placas de los extendidos de sangre periférica son marcadas automáticamente con
la información registrada en el computador central del laboratorio se reducen significativamente
los errores inherentes a los procedimientos manuales, además, los errores por defectos de la
preparación del extendido de sangre periférica y la coloración de éste son significativamente me-
nores cuando estos procedimientos se hacen de rutina con métodos automatizados, que usual-
mente están sometidos a mejor control de calidad que cuando se hacen con métodos manuales
[81]. La única desventaja es el costo.
¿Cómo saber si el extendido por el método del portaobjeto es de óptima
calidad?
Un extendido de sangre periférica por el método del portaobjeto de óptima calidad, inde-
pendiente de cómo se haga, debe tener las siguientes características:
Figura 7. Extendido de sangre periférica por el método del portaobjeto
con instrumento manual. Para hacer el extendido de sangre periférica se
muestra un extensor de placas de la marca Hemaprep
®
. A: colocación
de la gota de sangre en el portaobjeto; B: colocación del portaobjeto
extensor; C: desplazamiento del portaobjeto extensor; D: extendidos
de sangre periférica listos para ser coloreados. Cortesía de SmithKline/
Beecham.
B
DC
A

Campuzano-Maya G.
137
Medicina & Laboratorio, Volumen 14, Números 3-4, 2008
El extendido debe progresar desde un aspecto grueso en el punto de origen (cabeza del 1.
extendido), a un aspecto delgado, con un borde uniforme en el punto final (cola del ex-
tendido).
El extendido en todo su trayecto no debe tocar los bordes externos del portaobjetos, ni se
2.
debe desbordar por los lados o extremos del mismo.
El extendido no debe tener ondas ni huecos, estrías, crestas ni depresiones, lo cual llevaría
3.
a resultados espurios, principalmente en el recuento diferencial de leucocitos.
Si la cantidad de sangre y la distribución de ésta son las adecuadas, el extendido debe
4.
ocupar dos tercios de la longitud del portaobjetos, esto es de 3 a 4 cm.
¿Cuáles son las causas por las cuales el extendido por el método del
portaobjeto puede ser deficiente?
Son muchas las causas por la cuales un extendido de sangre periférica puede ser deficiente
para su estudio, circunstancias que los profesionales del laboratorio clínico deben controlar. Den-
tro de estas circunstancias las principales son las siguientes:
Cuando el extendido se hace con sangre con anticoagulante (usualmente con EDTA) y la 1.
muestra se almacena por períodos prolongados (más de dos horas) [79] o en condiciones
inadecuadas. Como resultado de esta circunstancia, se puede presentar distorsión celular.
Cuando el extendido se hace con sangre sin anticoagulante y éste no se extiende inmedia-2.
tamente después de colocar la gota de sangre en el portaobjetos. Si este proceso se retrasa,
hasta cuando se inician los procesos de coagulación, las células más grandes, como los neu-
trófilos y los monocitos, se localizan de manera desproporcionada en el extremo delgado
del extendido, dando resultados espurios en el recuento diferencial de leucocitos.
Cuando se utilizan portaobjetos sucios o de mala calidad. Los portaobjetos deben estar 3.
libres de polvo y manchas de
grasa. En algunos laboratorios
clínicos con buenas prácticas
de laboratorio limpian con
alcohol los portaobjetos para
hacer los extendidos de sangre
periférica de rutina.
Cuando el tamaño de la gota 4.
de sangre es inapropiado. Una
gota demasiado grande produ-
ce un extendido grueso y largo.
Una gota demasiado pequeña
produce un extendido delgado
y corto, insuficiente para un
estudio adecuado.
Cuando el ángulo del portaob-5.
jetos de empuje es incorrecto.
Mientras menor sea el ángulo
del portaobjetos de empuje, el
Figura 8. Aditamento incorporado a un autoanalizador de hematología,
XE-Alpha
®
(XE-2100/sp-1000i) de Sysmex, para el extendido y colora-
ción automática de la sangre periférica. A: colocación de la gota de
sangre en el portaobjeto; B: desplazamiento del portaobjeto extensor
para hacer el extendido de sangre periférica; C: rotulación de las placas
con las muestras; D: coloración de los extendidos de sangre periférica.
Cortesía de Sysmex
®
.
A
C
B
D

¿Cómo obtener un extendido de sangre periférica de óptima calidad?
138
Medicina & Laboratorio, Volumen 14, Números 3-4, 2008
extendido será más largo y delgado y mientras mayor sea, el extendido será más corto y
grueso.
Cuando la velocidad del movimiento de empuje es inapropiada. Mientras más lento sea
6.
el empuje de la gota de sangre, se producen más irregularidades en el extendido y más se
afecta la distribución de las células en el extendido, dando resultados espurios.
Cuando la presión es inadecuada. Mientras mayor sea la presión, más delgado será el
7.
extendido.
Cuando en el medio ambiente del laboratorio clínico hay problemas con la humedad y
8.
temperatura. La humedad elevada puede hacer que las muestras se sequen con mayor
lentitud y como consecuencia se produce distorsión de los eritrocitos.
Ventajas y desventajas del método del portaobjeto
El método del portaobjeto es el método más conocido y utilizado universalmente en los
laboratorios clínicos y el que mejor se maneja por esta circunstancia. La técnica se domina con
facilidad, los extendidos son menos frágiles que los que utilizan el método de la laminilla y se
pueden manipular con mayor facilidad. Dentro de las desventajas está la falta de uniformidad en
la distribución de los leucocitos que se logra con los métodos alternativos, situación que introdu-
ce un índice de mayor variabilidad en los recuentos diferenciales manuales [48, 82].
Método de la laminilla
El método de la laminilla, también conocido como método del cubreobjeto, corresponde a
una variable “mejorada” del método del portaobjeto, en donde el extendido en vez de hacerse
sobre un portaobjeto estándar, se hace sobre laminillas o cubreobjetos.
Como en el método del portaobjeto, para lograr un extendido de sangre periférica de óptima
calidad por el método de laminilla, es importante tener en cuenta la muestra, el material utilizado
y el procedimiento propiamente dicho.
Muestra
Se puede hacer con sangre completa obtenida por punción digital o con sangre anticoagulada
con EDTA (tubo con tapa lila para hemograma) [78]. Las muestras con heparina no son adecuadas
para hacer el extendido de sangre periférica porque frecuentemente forma pequeños coágulos
de plaquetas que interfieren con el análisis de la morfología plaquetaria y porque interfiere con
la coloración, dando un fondo azul púrpura [79].
Material
Para lograr extendidos de sangre periférica de óptima calidad es indispensable utilizar lamini-
llas de 22 mm, nuevas, de buena calidad, no las más baratas del mercado, limpias, libres de polvo
y de grasa; y por ningún motivo, reutilizadas.
Procedimiento
Los pasos a seguir en el método de la laminilla para hacer el extendido de sangre periférica
son los siguientes:
Tomar por una de sus esquinas una laminilla entre los dedos pulgar e índice de la mano
1.
izquierda, o derecha cuando quien hace el extendido es zurdo. Poner en el centro de una

Campuzano-Maya G.
139
Medicina & Laboratorio, Volumen 14, Números 3-4, 2008
laminilla una pequeña gota de
sangre (10 inversiones manua-
les o 2 minutos en un homoge-
nizador de tubos para hemato-
logía), como se muestra en la
figura 9A.
Tomar una segunda laminilla
2.
con la mano derecha por una
de las esquinas y colocarla de
inmediato sobre la gota de san-
gre en sentido diagonal, como
se muestra en la figura 9B.
Permitir que la sangre se ex-
3.
tienda por acción capilar.
Justo antes de que se detenga
4.
la diseminación, como se ob-
serva en la figura 9C, separar con suavidad y de manera uniforme los cubreobjetos en el
plano horizontal, como se muestra en la figura 9D.
Colocar los extendidos en posición invertida y permitir que se sequen al aire antes de colo-
5.
rearlos. Se pueden abanicar en el aire para que se sequen en menos tiempo.
En un área gruesa del extendido, aquella que posiblemente no necesitará para la lectura
6.
microscópica, marcar suavemente la laminilla.
¿Cómo saber si el extendido por el método de la laminilla es de óptima
calidad?
Un extendido de sangre periférica de óptima calidad por el método de la laminilla debe tener
las siguientes características:
El extendido debe quedar como una mancha uniformemente distribuida en el centro de
1.
cada una de las laminillas.
El extendido en toda su extensión no debe tocar los bordes externos de las laminillas, ni se
2.
debe desbordar por los lados de las mismas.
El extendido se debe observar uniforme, sin ondas, huecos, estrías, crestas ni depresiones,
3.
lo cual llevaría a resultados espurios en el recuento diferencial de leucocitos.
Si la cantidad de sangre y la distribución de ésta son las adecuadas, el extendido debe
4.
ocupar dos tercios de la superficie de las laminillas.
¿Cuáles son las causas por las cuales el extendido por el método de la laminilla
puede ser deficiente?
Son muchas las causas por la cuales un extendido de sangre periférica puede ser deficiente
para su estudio, situaciones que los profesionales del laboratorio clínico deben estar en condicio-
Figura 9. Extendido de sangre periférica por el método de laminilla. A:
colocación de la gota de sangre en la laminilla; B: colocación de la lami-
nilla extensora; C: difusión de la muestra entre las laminillas; D: separa-
ción horizontal de las laminillas.
B
C D
A
Este documento contiene más páginas...
Descargar Completo
7-COMO-OBTENER-UN-EXTENDIDO-DE-SANGRE-PERIFERICA.pdf
 Estamos procesando este archivo...
Estamos procesando este archivo...
 Lamentablemente la previsualización de este archivo no está disponible. De todas maneras puedes descargarlo y ver si te es útil.
Lamentablemente la previsualización de este archivo no está disponible. De todas maneras puedes descargarlo y ver si te es útil.
Descargar
 Estamos procesando este archivo...
Estamos procesando este archivo...
 Lamentablemente la previsualización de este archivo no está disponible. De todas maneras puedes descargarlo y ver si te es útil.
Lamentablemente la previsualización de este archivo no está disponible. De todas maneras puedes descargarlo y ver si te es útil.